Cáncer del Sistema Nervioso
Regresar a Consulta Especializada
Identificación
|
Nombre |
Código |
|||
|
Guía de Practica clínica (GPC) Para el Tratamiento Farmacologico y Seguimiento del Paciente con Cancer del Sistema Nervioso |
PGD1E8 | |||
|
Fecha de Emisión |
Fecha de Actualización |
Versión | ||
|
2011/09/08 |
2019/05/11 |
3 | ||
Elaboró: Documento adaptado de las guías de manejo del Instituto Nacional de Cancerología de Colombia y el Ministerio de Protección Social
Revisó y Autorizo Ultima Versión: Comité de tumores 2019/05/11
Objetivo
Servir de apoyo al personal de Oncomedic ltda, para establecer los criterios mínimos indispensables para el adecuado manejo y seguimiento de pacientes con canceres del sistema nervioso, de acuerdo al estadio, que garanticen una atención médica integral, homogénea, con calidad, equidad y eficiencia articulada a los protocolos de manejo del instituto Nacional de Cancerologia.
Alcance
Las recomendaciones generadas en esta guía podrán contribuyen a la toma de decisiones clínicas.
Marco Conceptual
El glioblastoma es un tumor cerebral representa casi del 12% al 15% de todos los tumores cerebrales, y del 50% al 60% de todos los tumores astrocíticos. El pico de incidencia se presenta entre los 45 y los 70 años, con una tasa de 2 a 3 casos por cada 100.000 habitantes.
No existen estadísticas nacionales en Colombia acerca de esta patología; sin embargo, los registros del Instituto Nacional de Cancerología ESE dan cuenta de 23 fallecimientos en
2008 y 66 nuevos casos diagnosticados en 2007.
La incidencia se ha visto aumentada en un 1,2% por año durante las últimas 3 décadas; especialmente, en adultos jóvenes. Comparativamente con otros tipos de neoplasias del
sistema nervioso central, la enfermedad metastásica a esta zona ocurre más a menudo, con una incidencia aproximada de 10 veces más que los tumores primarios del cerebro.
El glioblastoma multiforme es considerado un tumor de aparición usual en adultos, es altamente invasivo y virtualmente incurable, y se halla entre las neoplasias humanas malignas más agresivas, con una mediana de supervivencia global inferior a un año, en pacientes con glioblastoma primario, aun cuando para su tratamiento se incluya a un equipo multidisciplinario conformado por neurocirujanos, radioterapeutas, oncólogos, neurólogos, patólogos, fisiatras, y neurorradiólogos.
El instituto nacional de cancerologia publico la 1 versión del Protocolo de manejo de la paciente con cáncer del sistema nervioso en el 2009 y fue actualizado noviembre del 2010 como un aporte para el adecuado manejo de esta entidad patológica.
Acorde a la propuesta del ministerio de protección social y articulada a las características de oncomedic ltda la organización adapta las guias, de modo que aplica sin modificación las recomendaciones que pueden ser seguidas dentro de la organización de acuerdo a los estados clínicos de la enfermedad.
Descripción
Clasificación por Estados
TNM: No existe para este tipo de tumores.
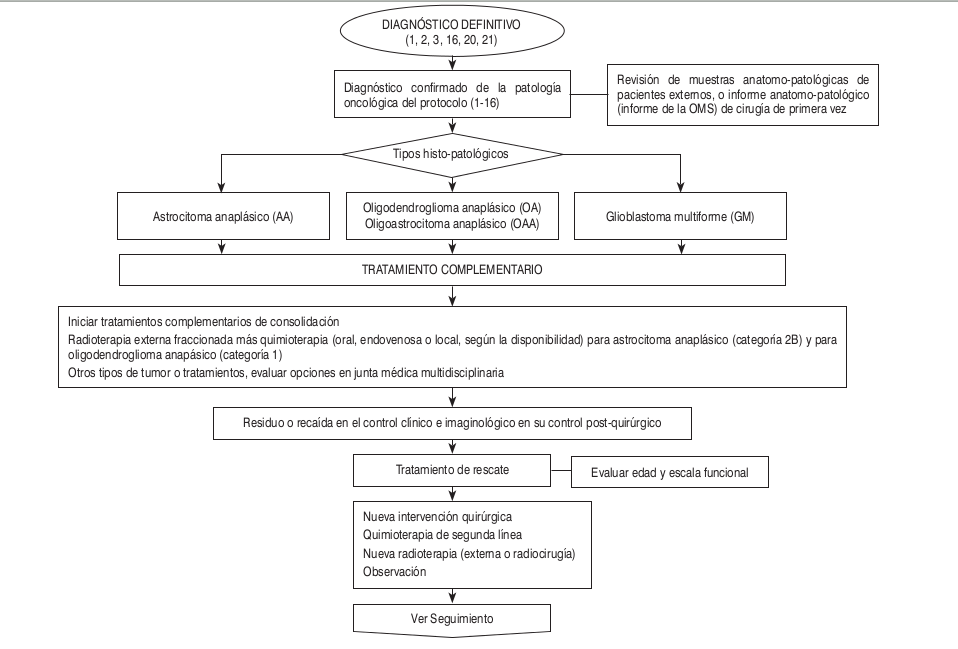
Clasificación por Grados Histopatológicos de Malignidad Según la Organización Mundial de la Salud (OMS):
La clasificación por grados de la OMS para los tumores del sistema nervioso central establece una escala con el fin de determinar la malignidad, según las características histológicas del tumor. Dentro de esta escala de graduación se incluye al glioblastoma multiforme como de alto grado de malignidad. Los grados histológicos según la OMS son los siguientes:
- Bajo Grado de Malignidad: El grado I, o astrocitoma pilocítico, incluye lesiones de bajo potencial proliferativo, naturaleza normalmente discreta y posibilidad de curación al cabo de la resección quirúrgica sola.
- Bajo Grado de Malignidad: El grado II, o astrocitoma difuso (de bajo grado), incluye lesiones que, por lo general, son infiltrantes y de baja actividad mitótica; presentan recaídas a menudo, y muchos de ellos avanzan a grados más altos de malignidad.
- Alto Grado de Malignidad: El grado III, o astrocitomas anaplásicos, incluye lesiones de malignidad histológica probada, en general, en forma de actividad mitótica, capacidad de infiltración claramente expresada y anaplasia.
- Alto Grado de Malignidad: El grado IV, o glioblastoma multiforme, incluye lesiones que presentan elevada actividad mitótica, necrosis e hiperplasia endotelial; siempre presentan recaída local o multicéntricas, y ocasionalmente, siembras leptomeníngeas.
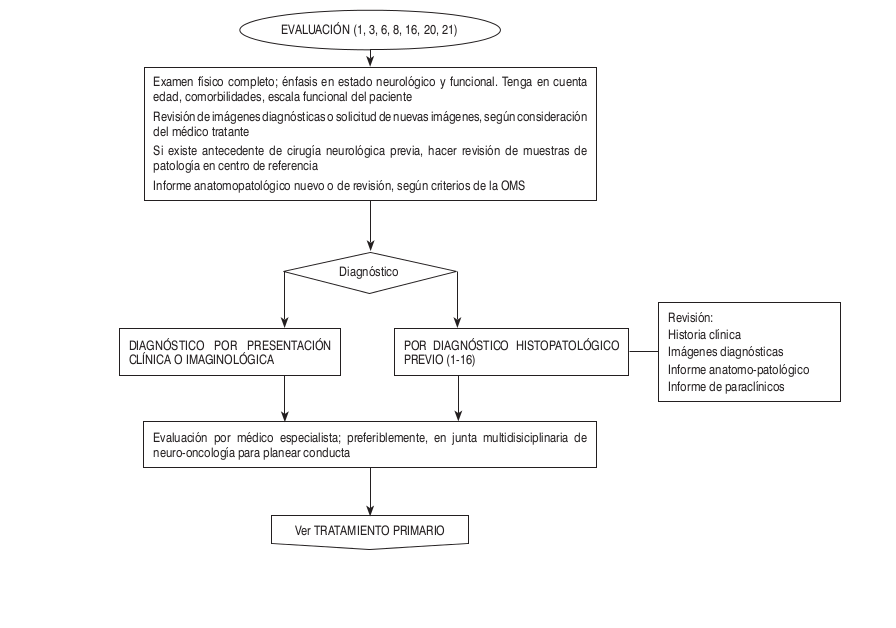
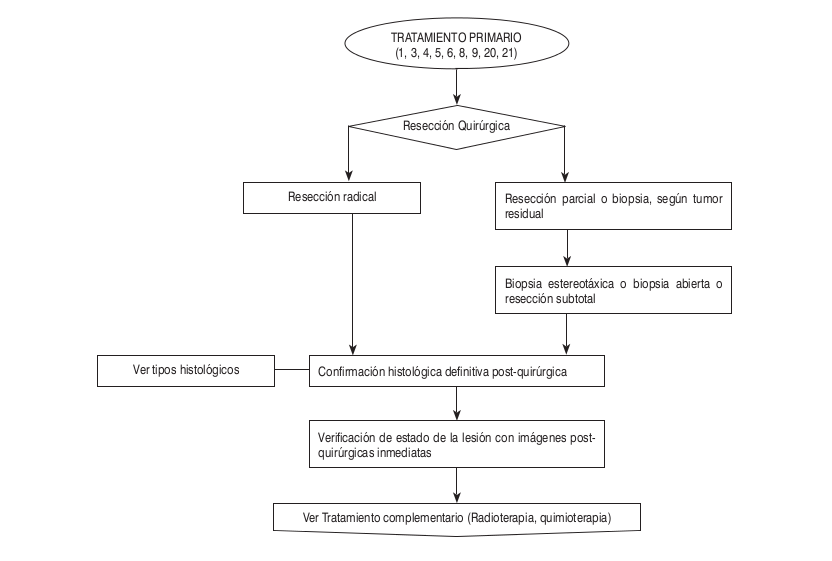
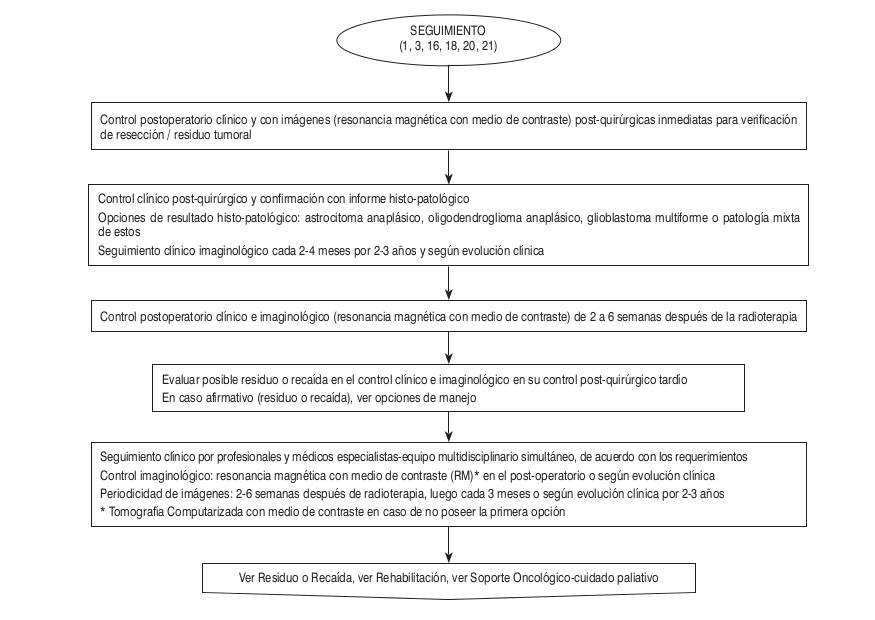
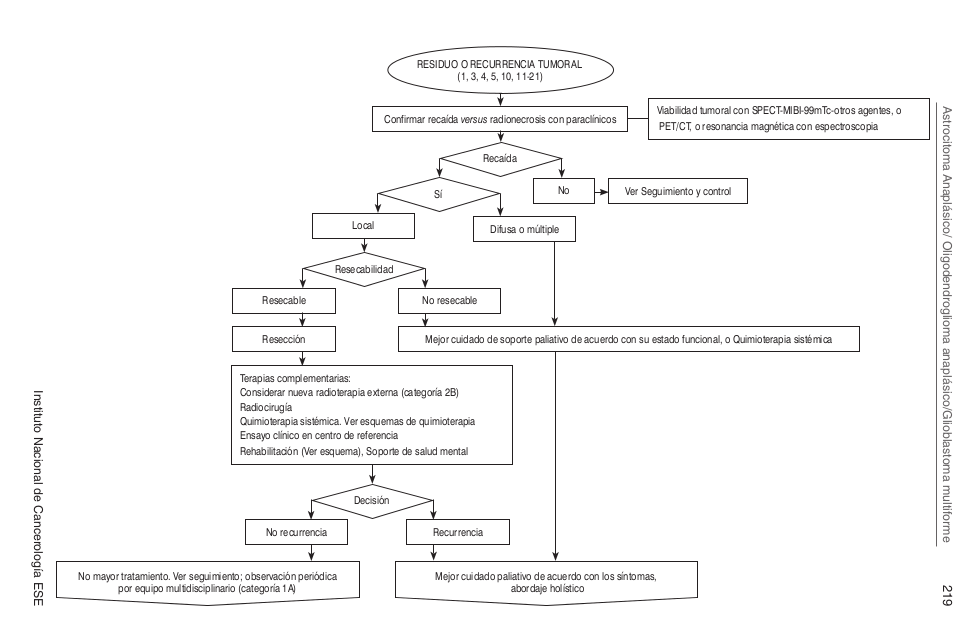
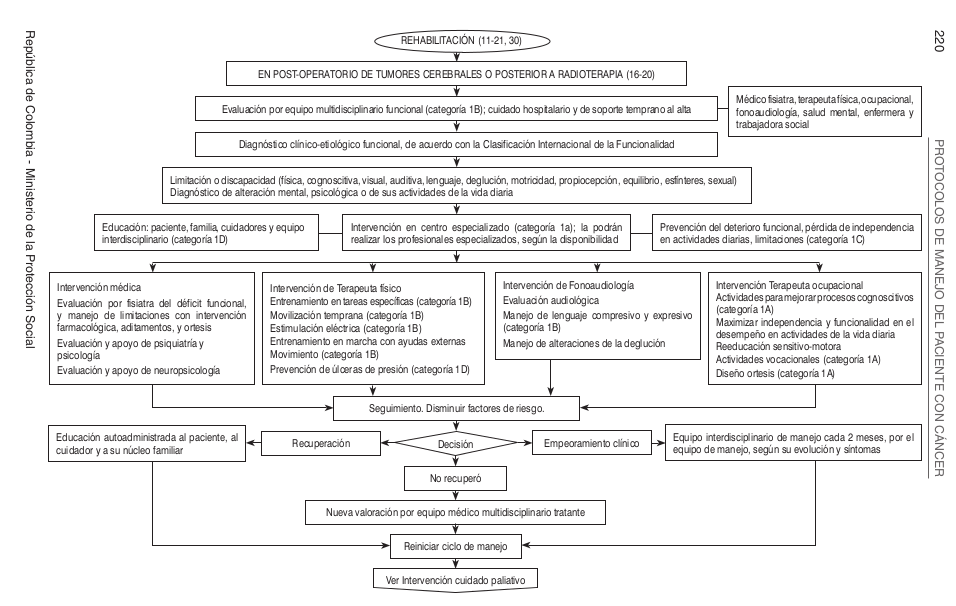
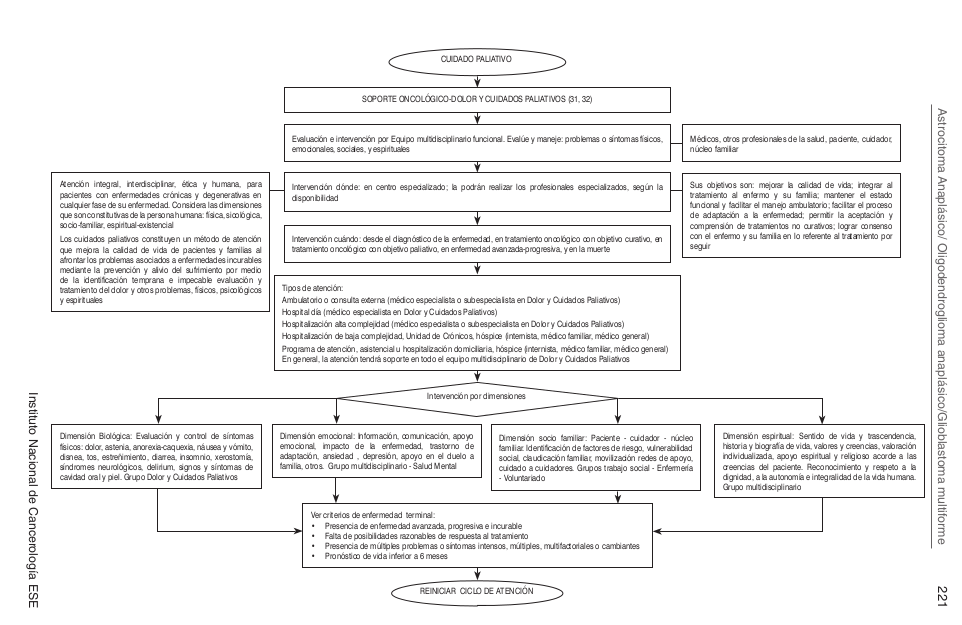
Algoritmos
Intervención neurología oncológica
- Quimioterapia intratecal en caso de existir infiltración leptomeníngea, según esquema de quimioterapia y de acuerdo a la evolución clínica y a los resultados del laboratorio del líquido cefalorraquídeo (citología y citoquímico). No se realiza en la institución.
- Radioterapia: técnica convencional, conformacional, de intensidad modulada, estereotáxica fraccionada o radiocirugía, según indicación médica del oncólogo radioterapeuta o protocolos específicos del grupo de radioterapia.
Intervención Grupo Oncología Clínica: Todos los esquemas de quimioterapia se darán de acuerdo con criterio clínico, previa evaluación de escala funcional de Karnosky (≥70%).
Tratamiento adyuvante
- Temozolamida en esquema concomitante con radioterapia: Radioterapia concomitante a temozolamida 75 mg/m2/día vo por 6 semanas, seguido por 6 ciclos de temozolamida 150-200 mg/m2/días, vo, días 1 a 5 cada 28 días. Vigilar náuseas/vómitos, neutropenia, trombocitopenia.
- Temozolamida: 150-200 mg/m2/ día por 5 dias cada 28 días. Vigilar náuseas/ vómitos, neutropenia, trombocitopenia. En adyuvancia, luego de la fase de quimiradioterapia concomitante, podrán darse desde 6 hasta 12 ciclos de temozolamida de acuerdo al criterio clínico y evolución del paciente.
Tratamiento recurrente
- Temozolamida: 200 mg/m2/días vo días 1 a 5 cada 28 días hasta la progresión.
- Irinotecán: 125 mg/m2 iv (340 mg/m2 en pacientes que toman anticonvulsivantes inductores) más bevacizumab 10 mg/kg iv cada 2 semanas, en pacientes resistentes a temozolamida o que progresan a esta. Vigilar neutropenia, náuseas/vómitos, diarrea tardía.
- Irinotecán más bevacizumab: dosis 1 día. Repetir cada 3 semanas. Vigilar neutropenia, náuseas/vómitos, diarrea tardía
- Bevacizumab: 10 mg/kg iv cada 2 semanas, en recurrencia se dará quimioterapia de forma indefinida hasta máxima tolerancia, toxicidad severa o progresión de enfermedad.
Nota: Esquemas nuevos serán incluidos en ensayos clínicos que de serán ser realizados y evaluados en centros de referencia.