Manejo de la Toxicidad Asociada a Medicamentos
Regresar al Procesos de Soporte Asistencial, Enfermería y Aplicación de Medicamentos
Introducción
La importancia de este documento radica en prever los procedimientos que se deben tomar en cuenta en el momento en que se presente algún tipo de urgencia dentro de los procedimientos realizados en ONCOMEDIC LTDA, Así como mantener disponibles los medicamentos y equipos que se requieren en ese momento de igual modo se pretende dar luces para el manejo de complicaciones posteriores a la aplicación de medicamentos.
Es de suma importancia comprender por que ocurren los diferentes eventos y lo efectos que desencadenan, con lo cual se pueden asumir medidas preventivas que permiten reducir el riesgo de presentación de los mismos.
Marco conceptual
La realización y revisión de la historia clínica, permite conocer los datos mas relevantes del paciente, esta debe incluir una anamnesis completa con los antecedentes personales y un examen clínico que incluya los signos vitales.
El paciente debe ser informado de los procedimientos que se le realizaran, firmar el consentimiento para su realización, así como recibir la premedicación pertinente
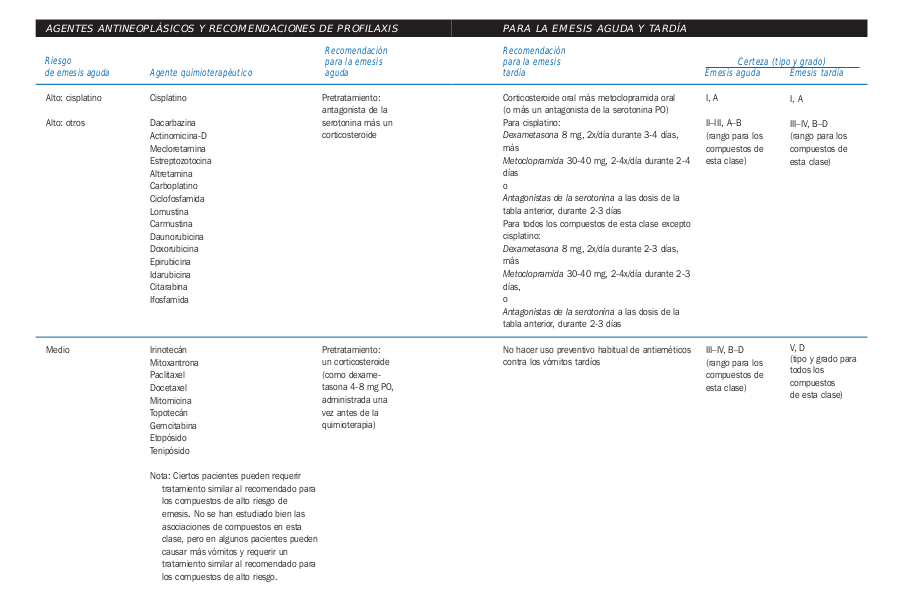
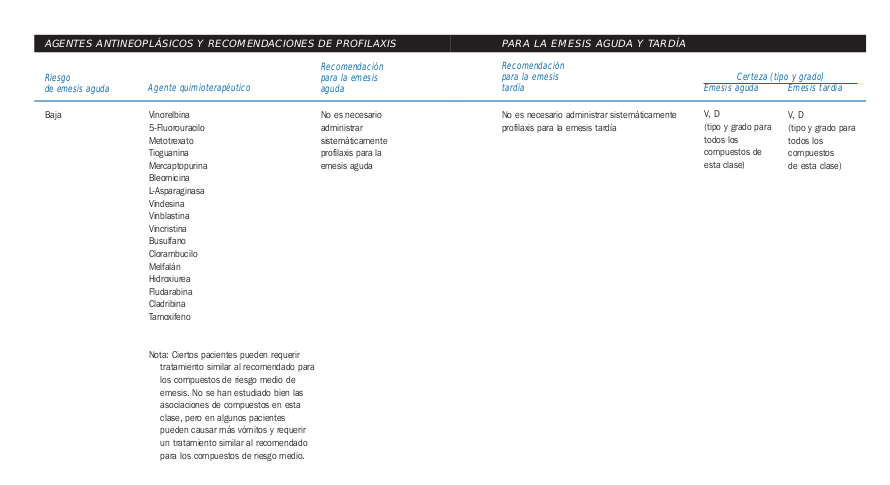
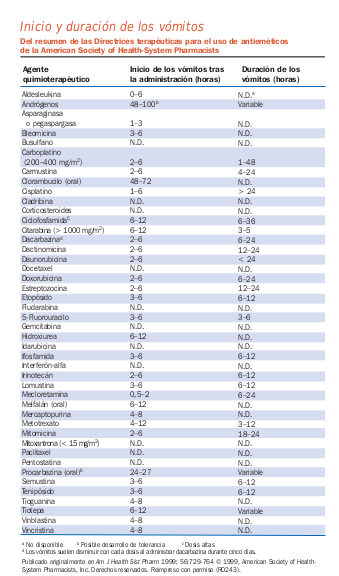
Emesis
- Factores de riesgo de emesis aguda
- Características del paciente
- Agentes quimioterapéuticos
Tomado de la Guia de Quimioterapia AMGEN
- Tipos de emesis
- Emesis aguda (vómitos que tienen lugar entre 0 y 24 horas después de la quimioterapia)
- Vómitos tardíos (vómitos que ocurren > 24 horas después de la quimioterapia)
- Emesis anticipatoria
- Antieméticos:
- Mayor índice terapéutico antagonistas de los receptores 5-HT3 como ondansetron y los corticoides
- Menor índice terapéutico como antagonistas de la dopamina, butirofenonas, fenotiazinas y cannabinoides
- En casos de quimioterapia con riesgo alto de emesis, se recomiendan los antagonistas selectivos de la serotonina (con dexametasona)
- Tambien pueden ser de uso fármacos adyuvantes como benzodiazepinas y antihistamínicos, pero no se recomiendan como monoterapia
- Puede ser recomendable el uso de asociaciones
- En caso de emesis anticipatoria se aconseja el uso de los regímenes antieméticos apropiados más activos que se administre para prevenir los vómitos agudos o
tardíos. Éstos deben administrarse junto con la quimioterapia inicial, así mismo es recomendable el tratamiento conductual con desensibilización sistemática. - Nuevos antieméticos:
- Palonosetrón es un nuevo antagonista de los receptores de la serotonina con mayor afinidad por los receptores 5-HT3. Se han publicado dos estudios clínicos en los
que ha resultado más eficaz que ondansetrón1 y dolasetrón2 frente a la quimioterapia moderadamente emetógena. - Aprepitant es el primero de una nueva clase de antieméticos, los antagonistas de los receptores de la neurocinina. La adición de este fármaco al tratamiento
estándar con un antagonista de la serotonina y un corticosteroide mejora el control tanto de la fase aguda como de la tardía frente a la quimioterapia altamente
emetógena.
Riesgo de Infecciones
Resumen de las Directrices para el uso de antimicrobianos en pacientes neutropénicos con cáncer de la Infectious Diseases Society of America
- Fiebre: una única toma de la temperatura oral ≥ 38,3°C o una temperatura ≥ 38,0°C durante una hora o más.
- Neutropenia: recuento de neutrófilos < 500 células/mm3 o < 1000 células/mm3 previéndose una disminución a < 500 células/mm3.
Tratamiento antibiótico inicial
- Vía oral
- Sólo para adultos de bajo riesgo (Tablas 1 y 2); usar ciprofloxacino más amoxicilina/ácido clavulánico. No está indicada la monoterapia con vancomicina
- Elegir tratamiento con uno de los siguientes compuestos: cefepima, ceftazidima, imipenem o meropenem.
Dos fármacos sin vancomicina: - Elegir un aminoglucósido junto con una penicilina activa contra Pseudomonas, cefalosporina (cefepima o ceftazidima) o carbapenem.
Vancomicina más uno o dos antibióticos, si se cumplen los criterios para el uso de vancomicina: - Elegir cefepima o ceftazidima más vancomicina, con o sin un aminoglucósido; carbapenem más vancomicina, con o sin un aminoglucósido; o una penicilina activa
contra Pseudomonas más un aminoglucósido y vancomicina.
Modificación de la terapia durante la primera semana de tratamiento
*Si se identifica un agente etiológico, administrar el/los fármaco/s más adecuado/s.
*Si no se identifica un agente etiológico y el paciente presenta en principio un riesgo bajo, y se ha instaurado un antibiótico oral sin complicaciones posteriores,
continuar utilizando los mismos fármacos.
*Si el paciente presentaba inicialmente un riesgo bajo y se instauró un tratamiento con fármacos intravenosos sin complicaciones posteriores, se puede cambiar,
después de 48 horas, a ciprofloxacino oral más amoxicilina/ácido clavulánico.
*Si el paciente presenta inicialmente un riesgo alto sin complicaciones posteriores, continuar utilizando los mismos fármacos intravenosos.
*Si presenta fiebre persistente durante los primeros 3-5 días: Volver a evaluar el tratamiento el tercer día. Si no hay empeoramiento clínico, continuar usando los mismos antibióticos; interrumpir la vancomicina si los cultivos son negativos. - En caso de progresión de la enfermedad, cambiar los antibióticos.
Si la fiebre persiste más de cinco días, considerar añadir un antifúngico, cambiando o no la pauta antibiótica.
Duración del tratamiento antibiótico
La fiebre ha remitido el tercer día:
Si el recuento de neutrófilos es ≥ 500 células/mm3 durante dos días consecutivos, no se ha determinado la localización de la infección y los cultivos no arrojan
resultados positivos, interrumpir el tratamiento antibiótico cuando el paciente permanezca sin fiebre durante al menos 48 horas.
Si el recuento de neutrófilos es < 500 células/mm3 el día 7, el riesgo era en principio bajo y no hay complicaciones ulteriores, interrumpir el tratamiento cuando
el paciente permanezca 5-7 días sin fiebre.
Si el paciente presentaba inicialmente un riesgo alto y no hay complicaciones ulteriores, continuar el tratamiento antibiótico.
La fiebre persiste el tercer día:
Si el recuento de neutrófilos es ≥ 500 células/mm3, interrumpir el tratamiento antibiótico 4-5 días después de que se haya alcanzado dicha cifra.
Si el recuento de neutrófilos es < 500 células/mm3, volver a evaluar y continuar el
tratamiento antibiótico dos semanas más; evaluar nuevamente y considerar el cese de la terapia si no se determina la localización de la infección. - Uso de antivirales
No se recomienda el uso habitual de antivirales, a menos que haya pruebas (clínicas o de laboratorio) de infección vírica. - Transfusiones de granulocitos: No se recomienda practicar transfusiones de granulocitos de manera habitual.
- Uso de factores estimuladores de colonias: No se recomienda el uso indiscriminado de factores estimuladores de colonias,
aunque debería considerarse en caso de que se prevea un empeoramiento. - Profilaxis antibiótica en pacientes neutropénicos afebriles: Para evitar la aparición de resistencias, la profilaxis antibiótica no se usa habitualmente, excepto trimetoprima-sulfametoxazol para prevenir la neumonitis por Pneumocystis carinii. Es necesaria la profilaxis antifúngica con fluconazol y la profilaxis antivírica con aciclovir o ganciclovir en pacientes sometidos a trasplante alogénico de citoblastos hematopoyéticos.
Complicaciones cardiovasculares
Los medicamentos antracíclicos pueden originar cardiotoxicidad, que suele ser dependiente de la dosis acumulada; sin embargo, cualquier paciente que haya recibido antracíclicos tendrá algún grado de cardiotoxicidad, por lo cual siempre debe intentarse disminuir el efecto tóxico inducido por estos fármacos y prever esta situación con el objetivo de evitar complicaciones durante la aplicación del medicamento, de otro lado es importante tener en cuenta las condiciones no oncologicas del paciente como estados de hipertensión o cardiopatías aminorando el riesgo del paciente al tomar las medidas pertinente para cada individuo
El seguimiento será clínico y se emplearán marcadores de daño como la troponina I o T, electrocardiograma, ecocardiograma con fracción de acortamiento y de eyección.
Se han probado diversas estrategias para prevenir o disminuir el daño miocárdico, de éstas, las formas antracíclicas pegiladas y el cardioprotector dexrazoxane son las únicas que han reportado beneficio clínico. La radioterapia torácica puede aumentar el riesgo de daño, por lo que se utilizan algunas estrategias para disminuirlo, tales como la radioterapia con acelerador lineal, la radioterapia conformal en tercera dimensión, protección al corazón, sincronización de la respiración, haces mixtos de fotones y electrones, así como radioterapia de intensidad modulada.
Junto con la terapia antitumoral específica debe realizarse una estrategia global de protección cardiovascular, es importante que la alimentación sea saludable, mantener el peso normal, ejercicio adecuado y el control de ciertas comorbilidades cardiometabólicas, como la hipertensión arterial, el tabaquismo, la dislipidemia, la obesidad central, el síndrome metabólico y la diabetes.
Factores de riesgo que inducen cardiotoxicidad por antraciclinas: Se han identificado algunos factores de riesgo para cardiotoxicidad,
- Edades extremas, especialmente en menores de cuatro años, y en personas mayores.
- Las mujeres son más vulnerables que los hombres quizá el efecto que ocasiona el estrés cardiaco durante el embarazo y el alumbramiento pudiera ser la causa de mayor vulnerabilidad para el daño cardiaco asi como diferencias en el estrés oxidativo, una expresión diferente en el gen de resistencia a multidrogas y la composición corporal
- Se ha sugerido aumento de la cardiotoxicidad cuando las antraciclinas se administran con otros agentes, principalmente ciclofosfamida. Existen otros casos aislados reportados con otros agentes, como bleomicina, cisplatino, taxanes, trastuzumab, 5fluoracilo, inmunomoduladores, incluso metotrexato a dosis altas.
- Radioterapia del mediastino y torácica potencia el efecto de los antracíclicos; de ahí el mayor riesgo de cardiotoxicidad.
- El tiempo de infusión es un factor básico para incrementar el riesgo de cardiotoxicidad. En los casos en que la velocidad de aplicación es menor de una hora (bolo) esta complicación será frecuente, sobre todo en forma aguda. Se ha observado que el incremento en el tiempo de infusión reduce la incidencia de cardiotoxicidad temprana.
- El riesgo de disfunción cardiaca crónica puede incrementarse en pacientes con antecedentes cardiovasculares e hipertensión arterial, porque desencadena la aparición clínica de enfermedad cardiaca, aun con bajas dosis acumuladas del medicamento.
- La dosis acumulada de antraciclinas es el factor de riesgo más significativo para disfunción cardiaca. La dosis habitual de doxorrubicina es 60-75 mg/m2 cada tres semanas; cuando se rebasa la dosis acumulada de 450- 500 mg/m2 de doxorrubicina el riesgo de cardiopatía e insuficiencia cardiaca congestiva se incrementa. La dosis máxima acumulada para cardiotoxicidad varía según el tipo del antracíclico.
Otros medicamentos cardiotoxicos
- El trastuzumab
- Bevacizumab: No se considera un fármaco que produzca daño cardiaco, pero si hipertensión y tromboembolismo, los pacientes con mayor riesgo son mayores de 65 años y con antecedente de trombosis o hipertensión arterial previa.
- Sunitinib hipertensión arterial sistémica en 25%
Agentes asociados con hipotensión
Muchos pacientes desarrollan algún grado de hipotensión, como consecuencia de algún régimen de quimioterapia, debido principalmente a la depleción de volumen como consecuencia del vómito secundario a la toxicidad gastrointestinal. Sin embargo, otras pueden ser las causas de la hipotensión, especialmente de origen vascular, como la pérdida del tono vascular y el incremento de la permeabilidad capilar en vasos y capilares. En la mayoría de los pacientes es un fenómeno transitorio que requiere incrementar la administración de fluidos y, en ocasiones, tratamiento farmacológico con agentes depresores.
El uso de interleucinas ha evidenciado hipotensión severa, fenómenos isquémicos y disritmias; aunque la causa no está bien determinada, quizá estos fenómenos tengan una causa común y algunos datos apuntan hacia la alteración en la síntesis del óxido nítrico.
Con los taxanos, especialmente el paclitaxel, la bradicardia severa asintomática ocurre en 29% de las pacientes tratadas con dosis altas. También se han reportado arritmias y desequilibrio electrolítico, pero los eventos cardiotóxicos serios son poco frecuentes. Sin embargo, se ha observado incremento en la severidad de los mismos cuando se asocian con otros fármacos, especialmente antraciclinas con dosis acumuladas mayores a 350 mg/m2, condiciones que pueden monitorearse estrechamente.
Estrategias preventivas de eventos cardiovasculares
- Realización de adecuada historia clínica
- Formulación apropiada evitando e interacciones
- Alimentación saludable,
- Control de peso
- Ejercicio en cuanto sea posible
- Control de comorbilidades cardiometabólicas, como la hipertensión arterial, el tabaquismo, la dislipidemia, la obesidad central, el síndrome metabólico y la diabetes.
- Uso de farmacos cardioprotectores
- Valoración de los signos vitales del paciente y su estado al momento de la quimioterapia
- Infusión lenta
Paro Cardiopulmonar
Causas
Las circunstancias en las que puede presentarse un paro circulatorio son numerosas y se asocian con frecuencia a hipoxia aguda, acidosis, trastorno del metabolismo del potasio, estados de shock hipovolémico, trastornos del ritmo y de la conducción e Infarto cardiaco.
El cerebro es muy sensible a la anoxia celular, pues se dispone solo de tres minutos para realizar una reanimación eficaz al enfermo antes de que se produzcan lesiones definitivas.
Este lapso es aun mas breve si el paro circulatorio se presenta en un enfermo anciano en estado precario y en hipoxia crónica.
Diagnostico
Abolición de los pulsos femoral y carotideo
Perdida de conciencia
Paro respiratorio (apnea)
Dilatación de pupilas que aparecen 40” después del paro.
Tratamiento
Asegurar la correcta oxigenación mediante la permeabilidad de las vía aérea y la adecuada ventilación del paciente.
Asegurar la circulación de una sangre oxigenada e intentar prevenir las lesiones celulares irreversibles.
Traslado a un centro asistencial.
Secuencia
- Pida Ayuda:
- Permeabilice la vía aérea:
- Limpie manualmente la cavidad bucal y extraiga cuerpos extraños, prótesis dentales, etc,
- Maniobra frente mentón (extensión de la cabeza hacia atrás y elevación de la mandíbula.)
- Inicie RCP básica:
- Comprobar la hora de inicio de la RCP.
- Utilizar ambú para ventilar al paciente
- Monitorizar signos vitales
- Establecer y/o mantener la vía intravenosa
- Administrar la medicación ordenada
- Adrenalina 0,5-1 mg y repetir la dosis cada 5 minutos
- Lidocaina 0,5 - 1 mgr / kg / iv, hasta dosis total de 3mgr/ kg.
- En la hipovolemia, deberá administrarse volumen.
- Administración de atropina 1mg en bolo IV repetir cada 5minutos hasta un máximo de 3mg.)
- Continuar con la maniobra hasta estabilizar al paciente o recibir ayuda
- Uso del ambu: Luego de permeabilizar la vía aérea colocar la mascarilla del ambú encima de la nariz y la boca, con el extremo estrecho encima del puente de su nariz y el extremo ancho encima de la boca, para mantener un sello hermético, coloque los dedos 3, 4 y 5 debajo de la mandíbula del paciente y los dedos pulgar e índice por encima sujetando la mascarilla. Ejercer presión firme de forma que la mascarilla permanezca sellada herméticamente. Cada vez que se apriete observar si el tórax del paciente sube. Para verificar la entrada de aire auscultar los ruidos respiratorios
- Masaje Cardiaco Externo Su técnica debe de ser perfecta para ser eficaz. Su principio se basa en el descenso del esternón que bajo el efecto de una compresión manual comprime las cavidades cardiacas contra el raquis y expulsa sangre hacia la aorta y la arteria pulmonar, el llenado de las cavidades cardiacas se realiza cuando se deja de comprimir. El enfermo debe de estar en decúbito supino sobre un plano duro, la presión debe de aplicarse en la parte baja del esternón, dos centímetros por encima del apéndice xifoides sobre la línea media.La necesidad de ventilar conjuntamente al enfermo durante el masaje cardiaco externo implica insuflaciones y compresiones esternales alternativas. Si hay un solo reanimador alternar 2 insuflaciones con 10 compresiones. Si son dos se practica 1 insuflación por cada 5 compresiones.Técnica Del Masaje Cardiaco ExternoApoye la base de la palma sobre el eje mayor del esternón para efectuar las compresiones torácicasCoque sus manos una sobre la otra y entrelace los dedos, manteniendo rectos los codos, inclinarse hacia delante para que manos y hombros queden alineados, lo cual permitirá aprovechar mejor el peso al aplicar las compresionesAplicar presión para deprimir el esternón unos 4 o 5 cm.Aflojar la presión por completo para que el corazón se llene de sangre.Sincronizar las compresiones a razón de 80 o 100 por minuto
Reacción de Hipersensibilidad
Con base en el mecanismo de participación inmunitaria las reacciones alérgicas se dividen en cuatro grandes categorías. En el ser humano;
Tipo I o anafilácticas: son mediadas por anticuerpos de tipo IgE, se liberan algunos mediadores (hístamina, leucotrienos, prostaglandinas) que ocasionan vaso-dilatación, edema y una reacción inflamatoria. Los sitios preferentes en que ocurren estos tipos de reacción son las vías gastrointestinales (alergias a alimentos); la piel (urticaria y dermatitis atópica); las vías respiratorias (rinitis y asma), y los vasos (choque anafiláctico). Tales reacciones tienden a surgir rápidamente después de la estimulación con un antígeno al cual la persona se haya sensibilizado y reciben el nombre de reacciones de hipersensibilidad inmediata.
En la reacción anafilatoide la respuesta no está mediada por la inmunoglobulina IgE, aunque involucra a los mastocitos y los basófilos. La activación de la respuesta inmune ocurre de forma directa, por disturbios en el metabolismo del ácido araquidónico y por la participación del sistema del complemento
Hay un número cada vez mayor de productos terapéuticos para tratar el cáncer, figuran alrededor de 100 medicamentos antineoplásicos disponibles en clínica.
A pesar de este elevado número, las reacciones de hipersensibilidad no son comunes, excepto con los compuestos de platino, epipodofilotoxinas (tenipósido, etopósido), asparaginasa, taxanos, procarbazina y anticuerpos monoclonales.
La doxorrubicina y 6-mercaptopurina en ocasiones se asocia a una reacción de hipersensibilidad.
Clinical Reviews in Allergy & Immunology . Volume 24, 2003
DEFINICIÓN
El término "hipersensibilidad" es ampliamente utilizado en la quimioterapia sin una definición común.
Se define aquí como la presencia inesperada de signos y síntomas no coherentes con la toxicidad conocida de la droga.
La mayoría de las reacciones de hipersensibilidad son coincidentes con o dentro de los horarios de la administración de drogas.
Clinical Reviews in Allergy & Immunology . Volume 24, 2003
The Oncologist 2007;12:601–609
The Oncologist 2007;12:601–609
- Taxanos : Las reacciones graves anafilácticas pueden ocurrir en 2-5% de los pacientes tratados con paclitaxel y el 2% de los pacientes tratados con docetaxel.
Son más frecuentes con tiempos de infusión cortos, por lo que se recomienda prolongarla unas 3 horas, suele cursar con signos y síntomas sistémicos (disnea, sensación de presión hipofaríngea, dolor en la espalda, taquicardia hipo o hipertensión, eritema difuso pruriginoso, hipertermia, angioedema y en ocasiones sensación de muerte inminente), si bien mejora rápidamente tras su interrupción, las reacciones suelen producirse con la primera o segunda dosis (96%). Se producen con mayor frecuencia en pacientes con antecedentes de atopia, aunque no hay pruebas de IgE específica en esta reacción, el mecanismo de acción es desconocido, probablemente multifactorial. Asemeja al tipo I. Parece ser secundario a un efecto citotóxico directo no inmumológico (anafilactoide) sobre los basófilos, que genera una liberación de histamina y de sustancias vasoactivas, los pacientes con historia de hipersensibilidad a animales y a picaduras de abejas tienen mayor posibilidad de padecerla: En estos casos se podría indicar la realización de un test de prueba al paclitaxel previo al tratamiento. Algunos autores afirman que estaría contraindicado su uso si el paciente tuviera antecedentes de reacciones de hipersensibilidad con otros fármacos que contengan cremophor, como la ciclosporina y tenopósido. Rev Oncol 2002;4(2):68-71
Medidas de control
- Premedicación: 40mg de dexametasona VO o equivalente 12 y 6 horas antes de la administración de paclitaxel más la difenhidramina y antagonista del receptor 2 de la histamina 30min antes de la infusión. Con este tratamiento, la reacción es 1-2% en comparación con 2.5% sin tratamiento previo, 132 pacientes fueron tratados sólo con 10-20mg de dexametasona inmediatamente antes de la infusión, con los mismos resultados.
- Suspender infusión en casos en que se desarrollan manifestaciones de hipersensibilidad de tipo inmediato (hipertensión, eritema difuso, hipotensión, ansiedad severa, disnea), 1 o 2 min luego del inicio de la infusión del paclitaxel, se sabe que el 90% pueden ser tratados con éxito si la infusión es rápidamente interrumpido, reiniciando 30min más tarde. Esto es debido a que la reacción inicial agota los mediadores del sistema inmune que generan la hipersensibilidad (degranulación de los mastocitos), que luego toma un período poco definido de tiempo para recuperarse lo suficiente como para dar lugar a una reacción posterior. Support Care Cancer (2003) 11:144–147
- Administración intravenosa (IV) rápida de difenhidramina 50mg o 10mg de clorfeniramina.
- Administración IV de hidrocortisona 10 mg.
- Reinicio de la infusión aproximadamente 30 minutos después de la resolución completa del cuadro clínico, aumentando el tiempo de infusión de 3 a 24 horas
Anticuerpos Monoclonales: En la mayoría de los casos los síntomas ocurren segundos o minutos luego del inicio de la infusión.
En 10-30% de los casos pueden haber efectos retardados.
Las reacciones leve a moderadas son relativamente comunes, en particular durante la primera infusión:
- 40% con trastuzumab.
- Hasta 77% con rituximab.
- 16% -19% con cetuximab. 90% de las severas.
- 5% con panitumumab.
Mecanismo de Acción
Hipersensibilidad Inmediata mediada por IgE (Tipo I)
Fase 1 SensibilizaciónExposición previa al Ag
Fase 2 Fase temprana Liberación de mediadores
Fase 3 Fase tardía Influjo de células inflamatorias
Tratamiento
La mayoría de los pacientes que experimentan una reacción leve a moderada (grado 1 o 2) durante la primera exposición, toleran la readministración del agente con una infusión lenta asociado a premedicación (antihistamínicos y esteroides) y después de que todos los síntomas se hayan resuelto.
Esto se contraindica en pacientes con una reacción inicial severa (grado 3 o 4).
Para los anticuerpos monoclonales, la reducción de la velocidad de infusión se hace siempre por mitades, luego de la resolución total de los síntomas. Ejemplo:
- Rituximab: desde 100 mg/h a 50 mg/h.
- Cetuximab: 5 ml/min a 2,5 ml/min.
- Bevacizumab: no hay datos de readministración.
The Oncologist 2007;12:601–609
Profilaxis
La eficacia antitumoral no se ve afectada por la naturaleza de la premedicación.
Premedicación con antihistamínicos y esteroides (8-20mg de dexametasona o equivalente): Se asoció a una disminución en la aparición global de reacciones de infusión al compararlo con sólo antihistamínicos (9,6 vs 25,6%).
- Disminución en las reacciones severas (1 vs 4,7%).
Análisis retrospectivos sugieren que es seguro omitir la premedicación con antihistamínicos luego de las 2 primeras dosis de cetuximab.
Siena S, Glynne-Jones R, Thaler J et al. Infusion-related reactions (IRR) associated with cetuximab plus irinotecan treatment in patients with irinotecan- resistant metastatic colorectal cancer (mCRC): Findings from the MABEL study. J Clin Oncol 007;25(18 suppl):Abstract 4137.
Estudio Retrospectivo
Memorial Sloan-Kettering Cancer Center (MSKCC).
453 pacientes tratados con dosis estándar de cetuximab.
Recibieron difenhidramina 50 mg en el primer ciclo y 25mg en el segundo ciclo.
7 pacientes (1.5%) tuvieron reacción de infusión grado 3.
Pacientes que no experimentaron reacciones de transfusión en las 2 primeras infusiones no recibieron más antihistamínico.
- Ninguno de estos pacientes presentó reacciones de hipersensibilidad de las 4,138 infusiones de cetuximab administradas.
Antraciclinas
Las reacciones de hipersensibilidad mediadas por la IgE son las descritas.
- Suceden en 5-10% de los casos con doxorrubicina.
- La tasa inicial de infusión debería ser de 1mg/min para disminuir el riesgo de reacciones infusionales.
Doxorrubicina y raramente daunorrubicina pueden causar eritema en el área de inserción de la aguja la primera vez de su administración. (Sin riesgo de HSR).
Prodromo: ansiedad, angioedema, broncoespasmo.
Variedad rara de muerte súbita durante la administración, al parecer no debida a reacción de hipersensibilidad.
Clinical Reviews in Allergy & Immunology . Volume 24, 2003
Recientemente, la doxorrubicina liposomal pegilada y daunorubicina ofrecen la ventaja de menor tiempo de circulación y cardiotoxicidad, pero aumentaron las reacciones agudas de hipersensibilidad (hasta en 9%).
Síntomas: 14% de los pacientes experimentaron
opresión en la espalda y rubor, luego de 5 min del comienzo de la infusión.
Diagnostico
Las manifestaciones clínicas de la anafilaxia y las reacciones anafilactoides son semejantes. Las reacciones graves se producen minutos después de la exposición al antígeno. Las reacciones pueden ser desde muy graves y potencialmente letales hasta leves, la causa de muerte más común es la obstrucción respiratoria, seguida por hipotensión. Una reacción previa leve no predice otra igualmente leve con la nueva exposición al fármaco agresor (1).
Los signos y síntomas que presenta el paciente con anafilaxia son: prurito, urticaria, angioedema, dificultad respiratoria, hipotensión, cólicos abdominales, diarrea y otros.
Hiper Sensibilidad Grado I
Urticaria, eritemas y manifestaciones en piel.
Hiper Sensibilidad Grado II
Alteraciones gastrointestinales, problemas respiratorios : edema en vías aéreas, hipotensión leve a moderada
Hiper Sensibilidad Grado III
Hipotensión severa (Promedio de presión 40 a 60 mm Hg)
Hiper Sensibilidad Grado IV
Paro respiratorio o cardíaco
Hiper Sensibilidad Grado V
Reacción fatal
( Fuente: Murrant T; Bihari D. 2000.Anaphylaxis and anaphylactoid reactions. Int J Clin Pract 54 (5): 322-328)
Tratamiento
Calmar al paciente, explicarle que tiene una reacción alérgica, pedir el consentimiento para ayudarlo.
Llamar a soporte de paramédicos o medico.
Colocar al paciente en posición de seguridad decúbito supino.
Detener la administración del medicamento
Si hay hipotensión, se deben elevar las extremidades inferiores o piernas hasta que los fluidos retornen la presión sanguínea.
Si hay vómito, se debe colocar el paciente con la cabeza de lado.
Se debe asegurar que la vía aérea esté libre (dentadura postiza, vómito, otros).
Retirar las prendas que opriman (faja, corbata).
En caso de bronco espasmo:
Brocoespasmo leve se pueden utilizar beta estimulantes administrando ß2 estimulantes (salbutamol) vía inhalatoria. La dosis recomendada es en adultos y niños mayores de 5 años, 2 inhalaciones cada 10 ó 20 minutos hasta 1 hora. (7)
En caso de bronco espasmo mayor aplicación de adrenalina
Monitorear los signos vitales. Esperar hasta que la reacción haya terminado y estar pendientes a que esta reacción no sea el inicio de una anafilaxis severa .
Medicamentos para el tratamiento de urgencia de reacciones anafilácticas
Medicamentos de uso en reacción anafiláctica:
Epinefrina:
Solución acuosa concentración 1:1000, Ampolla de 1 mg en 1 cc (1:1000) 0.3 ml a 0.5 ml subcutánea o IM
La dosis se repite c/ 5 a 10 min si no hay mejoría clínica 0.1ml/kg La dosis se repite c/ 5 a 10 min si no hay mejoría clínica
La epinefrina debe administrarse a todo paciente con signos clínicos de shock o dificultad para respirar. Se debe aplicar intravenosa en los casos de anafilaxia severa y cuando la vía sea accesible. La vía intramuscular se utiliza en los casos donde no es posible el acceso vascular y la anafilaxis no es severa. Con respecto a la vía subcutánea, la absorción y la concentración plasmática máxima de la epinefrina puede tardar en los estados de shock, a pesar de ello, es una vía utilizada. Ciertos autores señalan que en los casos de hipotensión, las vías subcutánea e intramuscular no presentan una buena absorción. Se recomienda la repetición de las dosis de adrenalina cada 5 a 15 minutos cuando el paciente no mejora o experimenta un empeoramiento, hasta un máximo de tres aplicaciones(3,4,5,6).
La adrenalina presenta contraindicaciones de uso, entre ellas: Hipertensión arterial severa, Frecuencia cardiaca mayor de 140 latidos/min. Arritmias cardíacas documentadas Hipertiroidismo no tratado
La epinefrina es el pilar del tratamiento y se la debe administrar de inmediato. La dosis inicial es de 0,3-0,5 mg (0,3- 0,5 mL de una solución 1:1000) SC, y se repite cada 20 minutos, si es necesario. Los pacientes con compromiso respiratorio importante o hipotensión pueden recibir epinefrina sublingual (0,5 mL de una solución 1.1000), por una vena femoral o yugular interna (3-5 mL de una solución 1: 10.000) o por cánula endotraqueal (3-5 mi de una solución 1:10 000 diluida a 10 mi con solución fisiológica). Para una anafilaxia prolongada que requiere dosis múltiples, puede ser conveniente una infusión IV de epinefrina que se ajusta según la PA (1).
Puede ser necesario expandir la volemia con líquidos IV. Se administra un bolo inicial de 500-1000 mL de solución fisiológica seguida por una infusión ajustada(l).
Corticoides
Dexametasona: 4mg/ml
Fuente: Murrant T; Bihari D. 2000.Anaphylaxis and anaphylactoid reactions. Int J Clin Pract 54 (5): 322-328. Hernández M, Catena ,Pérez García M, Martín Bragado M, González Martínez A, Mestre Rodríguez M 1998.
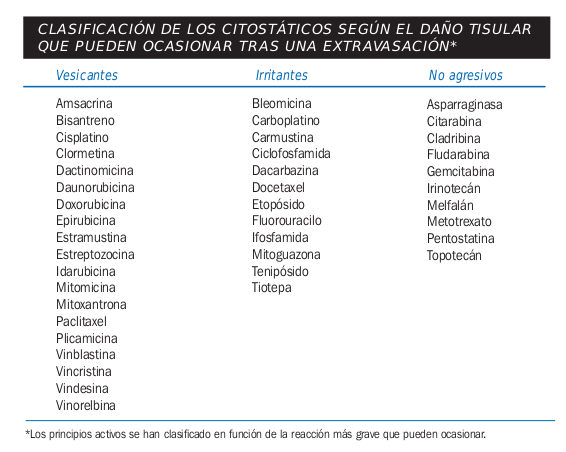
Extravasación de Agentes Citostaticos
Una de las principales complicaciones en la administración de medicamentos, es la posibilidad de que se produzca una extravasación, lo que podría ocasionar grave daño al tejido adyacente, dependiendo del tipo de medicamento que se esté utilizando.
Factores de riesgo:
- Pacientes que no puedan comunicarse.
- Pacientes con historia de enfermedades vasculares periféricas, diabetes.
- Pacientes que han recibido previamente radioterapía en la zona de punción.
- Pacientes sometidos a terapia intravenosa previa de larga duración.
- Elección inapropiada de la cánula intravenosa utilizada.
- Realización de la administración por personal con escasa experiencia.
- Localización inapropiada de la punción.
- Uso de medicamentos citostaticos que pueden causar irritacion al extravasarse como:
Tomado de la guía de quimioterapia Amgen
Prevención:
- Las principales medidas a tomar en cuenta para evitar las extravasaciones son:
- Ejecución de los procedimientos por personal con experiencia.
- Conocer los medicamentos a administrar.
- Dilución correcta.
- Velocidad de administración adecuada
- Mantener una vigilancia cuidadosa.
- Elección correcta del lugar de la punción, Se debe elegir un vaso con gran flujo que permita una dilución rápida.
- Elección correcta de la cánula.
- Correcto método de administración.
Identificación de la extravasación:
La identificación de la extravasación debe ser lo más precoz posible. La sintomatología que puede inducir sospecha es la aparición de dolor, aspecto erítematoso o pálido y sensación local de calor, frío o quemazón.
Identificación de la extravasación
- Debe ser lo más precoz posible, la sintomatología que puede inducir sospecha es:
- Dolor súbito en el área de aplicación
- Aspecto erítematoso o pálido del área de aplicación
- Sensación local de calor, frío o quemazón.
Manejo De Extravasaciones
- El mejor tratamiento de la extravasación es evitarla.
- Adicionalmente su diagnostico precoz también constituye un aspecto fundamental
- Ante los síntomas antes mencionados:
- Suspenda inmediatamente el goteo, aún cuando no sea evidente una zona de infiltración o el retorno venoso esté aún presente.
- Retire la infusión y la venoclisis, pero no el catéter.
- Aspire con una jeringa una o dos veces o tantas como sea necesario, hasta extraer el liquido extravasado.
- Si se aprecia alguna ampolla subcutánea, extraer su contenido con aguja fina
- Administrar el antídoto si existe (consultar al médico).
- Usualmente se recomienda el uso por vía subcutánea hidrocortisona en forma consecutiva y en forma de corona
- Retirar el catéter.
- Elevar la extremidad, colocar compresas tibias sobre el sitio de la extravasación esta aumenta la circulación local favoreciendo la absorción del medicamento extravasado (menos frente a los alcaloides de la vinca). o aplicar hielo que permite reducir el dolor
- Documentar ampliamente el incidente.
- Llevar a cabo un seguimiento continuo
Suministro de Oxigeno en la Sala de Aplicación
Permite incrementar la cantidad de oxigeno en el aire inspirado, de modo que se logre tener adecuado nivel de Oxigeno corporal
Indicaciones:
- Hipotensión
- Bradicardia
- Angina de Pecho
- Respiración superficial
- Hipoventilación
- Disnea
- Cianosis
- Reducció de la saturación de Oxigeno
Recomendaciones
- Permear via aerea
- Realizar las conexiones
- Llenar con agua destilada el humidificador (si aplica)
- Abrir el suministro
- Verificar el apropiado funcionamiento
- Colocar la mascarilla asegurandola con el elastico evitando presiones exageradas
- Determinar el flujo de administración.
- Monotorizar al paciente y actuar segun situación clinica
- Realizar el registro
Marco conceptual
Son las causadas directamente por la condición de la enfermedad oncológica o por las complicaciones derivadas de su tratamiento, se presentan en un amplío espectro y con grados variable de repercusión clínica.
Se pueden dividir en 3 grupos principales:
- Compresión u obstrucción producida por una lesión ocupante de espacio.
- Alteraciones metabólicos u hormonales.
- Secundarias a los efectos del tratamiento.
Emergencias por compresión u Obstrucción
- Sindrome de vena cava superior
- Taponamiento cardíaco
- Obstrucción Intestinal
- Obstrucción Urinaria
- Obstrucción Biliar por malignidad
- Compresión de la medula espinal
- Hipertensión endocraneana
- Meningitis neoplásica
- Convulsiones
- Leucocitostasis intracerebral
- Hemoptisis
- Obstrucción aérea
Alteraciones Metabólicas y hormonales
- Hipercalcemia
- S. secreción inapropiada de ADH
- Acidosis láctica
- Hipoglicemia
- Insuficiencia adrenal
Alteraciones Relacionadas con el tratamiento
- Sindrome de lisis tumoral
- Eliminación renal.
- Reacciones a infusiones de anticuerpos
- Sindrome hemolítico urémico
- Neutropenia febril
- Infiltrados pulmonares
- Tiflitis
- Cistitis hemorrágica
Sindrome de vena cava superior
Definición
Es un conjunto de signos derivados de la oclusión parcial o total de la luz de la vena cava, de instauración insidiosa (a veces brusca y, en ocasiones, primer síntoma tumoral) Cursa con edema en esclavina, ingurgitación yugular, circulación colateral en tórax, cianosis, plétora facial, cefalea y disnea. La radiografía de Tórax ante la sospecha es diagnóstica en el 85% de los casos.
Causas
El 90% son de origen neoplásico: carcinoma del Pulmón 85%, linfoma 8%, tumores de células germinales, carcinoma de mama metastásico, timoma.
No malignas: Tumores benignos Aneurismas de aorta Bocio Trombosis Mediastinitis fibrosante
Sígnos y Síntomas:
Graduales e insidiosos Disnea 66%, Sensación de peso en cabeza, cuello. Edema facial y cuello 82%, y miembros superiores 68%, Tos 38%, Epistaxis, Hemoptisis, Disfagia, Disfonía, Estridor Dolor
Distensión venosa de cuello y pared torácica, Circulación colateral Plétora y cianosis
Graves:
Obstrucción traqueal, alteracion de la conciencia, Edema cerebral
Manejo General Paliativo
- Diuréticos
Cabeza elevada
- Oxígeno
- Restricción de sodio
Manejo
- Tratamiento específico antitumoral
- Si el tumor es quimiosensible:Quimioterapia
- Si el tumor es radiosensible: Radioterapia
Manejo de sindrome de vena cava Asociado a Catéter
- Remover el catéter + anticoagulación vs
- Terapia trombolítica + anticoagulación (sin retirar el catéter)
- Prevención
Warfarina – en pacientes con catéter
Compresión de Medula Espinal
Descripción
Ocurre en el 5-10% de los cánceres metastásicos, es la presentación inicial de cáncer en 10% de los pacientes, trae consecuencias devastadoras si no se hace tratamiento a tiempo.
Puede ser causado por tumores de Pulmón, Mama, Próstata, Linfoma, Mieloma, Sarcoma, Riñón, Melanoma
Se presenta asi:
- 70% Torácico
- 20% Lumbar
- 10% Cervical
Mecanismos
- Tumor en Cuerpo Vertebral comprimiendo el aspecto anterior del saco dural
- Metástasis al espacio epidural
- Tumor paraespinal invadiendo a través del foramen intervertebral
Presentación Clínica
- Dolor en la espalda – 95%
- Debilidad en miembros inferiores – 75%
- Nivel sensorial CLARO - > 50%
- Disfunción autonómica - > 50%
- Constipación - Obstipación
- Transtornos en la micción
Tratamiento
De Sospecha:
- Reposo absoluto
- Corticoterapia:efecto antineoplásico y antiinflamatorio
DXM: 10-20 mg de entrada
seguido de 4-8 mg/6h iv
Definitivo
Tramiento etiológico de elección
Recuperación de Deambulación
- 90-100% de los autónomos
- 36-55% de paréticos
- 7-28% deplejicos
Taponamiento Cardiaco
Fisiopatología
Acumulo de liquido en la cavidad pericárdica, aumento de la presión intrapericárdica, disminución del gasto cardíaco, shock cardiogénico
Manifestaciones Clínicas:
Disnea, tos, precordialgia, ortopnea, debilidad, derrame pleural, taquicardia, ingurgitación yugular, hepatomegalia, edema periférico, cianosis, pulso paradójico, corazón “distante”, pulsus alternans
Tratamiento:
- Oxigenoterapia
- Fluidoterapia
- Inotrópicos
- Pericardiocentesis e instilación de bleomicina
- ¡NUNCA DIURÉTICOS!
- Cuando hay compromiso hemodinámico se recomienda pericardiocentesis de emergencia (que debe ser practicada bajo visión ecográfica o por cirujanos de tórax )
Obtrucción intestinal
Descripción
El intestino delgado es el sitio de obstrucción en aproximadamente el 80% de los casos y el intestino grueso en el aproximadamente el 20%, a causa de tumores de colon, ovario, broncogénico, mama o melanoma
Clasificación
Según el tiempo de duración: Aguda, Subaguda, Crónica.
También puede ser:
Obstrucción Intestinal Simple
Obstrucción Intestinal estrangulada
Obstrucción en asa cerrada
Obstrucción Mecánica:
Alta: Encima del ángulo de Treitz
Baja: Debajo del ángulo de Treitz
Manifestaciones Clínicas
- Dolor abdominal
- Distensión abdominal
- Vomito
- Estreñimiento
- Síntomas de rebote
- Taquicardia
- Fiebre
- Leucocitosis
Cuadro de Síntomas
|
|
Oclusión ID |
Oclusión IG |
|
Comienzo |
Brusco |
Solapado |
|
Dolor |
Epigastrio, periumbilical, intenso, colico |
Hemiabd. Inf. Escasa intensidad |
|
Vómitos |
Precoces, frecuentes, abundantes |
Poco frec. O inexistentes |
|
Susp. De heces y gases |
Puede faltar inicialmente |
Absoluta |
|
Distns. Abd. |
No acusa, centroabdominal |
Precoz, periférico |
|
Est. General |
SE deteriora con rapidez |
Altera tardiamente |
|
Rx. Abdomen |
Asas distnd. numerosas |
Asas distnd. Poco numerosas |
|
Enema opaco |
Colon no distendido de calibre constant sin obstaculo. |
Permit. Conocer la situación del obstaculo e incluso naturaleza. |
Estudios Radiologicos
Los Rayos X son esenciales para confirmar el diagnóstico clínico y definir con exactitud el lugar de la obstrucción.
La Rx. de abdomen: Revela grandes cantidades de gas en el intestino y se puede casi siempre determinar si es el ID o IG el distendido o si ambos lo están.
Las radiografías de abdomen simple y en bipedestación muestra asas de intestino distendido con un patrón en escalera y niveles hidroáereos.
El gas empieza a acumularse en el I.D. después de 3hrs. del inicio de la obstrucción.
Transcurridas 12 horas, casi siempre el I.D. estará distendido por gas y niveles líquidos ó ambos (obstrucción sea simple).
Estudio del colon con enema de bario.
Bario no debe utilizarse si se sospecha de perforación.
TAC abdominopélvica, identifican neoplasias intestinales, enfermedad inflamatoria intestinal
Ecografía: Uso controvertido por los artefactos que ocasiona el gas intestinal. No obstante, permite detectar asas edematizadas, patología biliar (íleo biliar), presencia de líquido libre peritoneal, abscesos así como patología renal causa de íleo reflejo.
Enema opaco: Debemos solicitarlo ante la sospecha de una tumoración obstructiva o estenosante para diagnosticarla y comprobar el grado de obstrucción. En caso de vólvulo intestinal puede ser diagnóstico y terapéutico.
Colonoscopia: Menos útil por la difícil preparación colónica del paciente, pudiendo ser terapéutica en casos de vólvulos (sería el tratamiento de urgencia, y si fracasa la desvolvulación o se sospecha gangrena o perforación estará indicada la cirugía urgente) o diagnóstica (neoplasias).
TAC y RMN: Valoración de patologías no diagnosticadas por los anteriores medios, pues detectan dilatación diferenciada de asas, participación o complicación peritoneal y retroperitoneal.
Tratamiento
Descompresión Intestinal
Terapéutica obligada oclusión completa.
Finalidad: Eliminar al exterior líquidos y gases acumulados encima del obstáculo.
Se aplica la intubación gástrica o intestinal, las sondas se conectan a un sistema aspirativo.
Tratamiento de Transtornos Metabolicos
Profilaxis y tratamiento de infecciones
Se recomienda la asociación de por lo menos 2 y a dosis altas del grupo de los aminoglicósidos y de las cefalosporinas, metronidazol.
Tratamiento Quirurgico
Estrangulación ó ↑distensión abdominal en las Rx durante el período de descomprensióm (sonda) Cirugia.
La obstrucción parcial persiste 48 – 72hrs. ó se transforma en una obstrucción completa LAPAROTOMIA.
Si la descompresión con SN no produce una mejoría significativa clínica y radiológica 24 – 48 hrs. CIRUGÍA.
La clave para el tratamiento quirúrgico de pacientes con obstrucción del intestino delgado es intervenir antes que aparezca gangrena intestinal
Hipertensión Intracraneal
Manifestaciones clínicas
- Cefalea
- Vómitos
- Convulsiones
- Alt de la conciencia
- Alt. comportamiento
- Alt. visuales
- Alt. de la marcha
- Alt. del lenguaje
- Hemiparesia
- Hemihipoestesia
- Edema de papila
- Ataxia
- Afasia
Meningitis Neoplasica
- Signos neurológicos multifocales
- Cefalea
- Anormalidades de la marcha
- Cambios mentales
- Nausea / Vómito
- Convulsiones
- Dolores de espalda o radiculares
- Debilidades de los miembros
- Parestesias y anormalidades de los reflejos
Se establece por CITOLOGÍA del Líquido Cefaloraquídeo, si es NEGATIVA: Repetir 3 veces antes de descartarla, la RM puede mostrar realce nodular meníngeo o hidrocefalia
Sindrome de lisis tumoral
Generalidades
Descrito inicialmente en 1929 en pacientes con Leucemia crónica, en 1977 Crittenden y Ackerman lo describieron en un paciente con Ca gastrointestinal.
Es un desequilibrio del metabolismo que se caracteriza por la rápida liberación de potasio, fósforo y acido nucleico tras la muerte de las células malignas.
Las características distintivas de este síndrome son:
- hiperuricemia
- hiperkalemia
- hiperfosfatemia
- hipocalcemia.
Generalmente se produce antes de iniciar el tratamiento o en los cinco primeros días después de iniciada la terapéutica citotóxica.
Es más frecuente en el linfoma de Burkitt y en la leucemia aguda, en lesiones con gran masa tumoral y una alta sensibilidad a la QT.
También se ha descrito en rabdomiosarcomas, hepatoblastoma, neuroblastoma. cáncer pulmonar, cáncer metastásico de mama y melanoma, aunque es menos común que en los tumores hematolinfoides.
Otros factores de riesgos incluyen esplenomegalia, linfadenopatía, leucocitosis y LDH > 1500 UI.
Los agentes más asociados incluyen:
Cisplatino.
Etoposido.
Fludarabina.
Metotrxate intratecal.
Paclitaxel.
Otros agentes que también se asocian por incluyen:
Rituximab.
Interferon.
Tamoxifeno.
Referencias bibliográficas
1. Ahya S, Flood K, Paranjothi S. El Manual Washington de Terapéutica Médica. SOma edición. México D. F.: Lippincott Williams & Wiikins; 2001.
2. Hardman J, Limbird L. Goodman & Gilman Las Bases Farmacológicas de la Terapéutica Volumen I. 10a ed- México D.F.: McGraw-Hill Interamericana; 2002.
3. Murrant T; Bihari D. 2000.Anaphylaxis and anaphylactoid reactions. Int J Clin Pract 54 (5): 322-328. IDIS 448437.
4. Anonymous. 2000. Anaphylaxis. Circulation. 102( SI): 1241-1243 IDIS 451957
5. Páginas web www. jonnazabal. coro/Protocolos
6. Hughes G; Fitzharris P. 1999. Managing acute anaphylaxis: new guidelines emphasise importance ofinu-amuscular adrenaline. BMJ. 319(7201):!-2. IDIS 427973
7. Hernández M, Catena .Pérez García M, Martín Bragado M, González Martínez A, Mestre Rodríguez M. 1998. Protocolo de enfermería: shock anafíláctico.