Procesos de Soporte Asistencial y Aplicación de Medicamentos
Identificación
|
Nombre |
Código | ||
|
Manual de Procesos Asistenciales de Soporte, Enfermería y Aplicación de Medicamentos |
MPA2 | |||
|
Fecha de Emisión |
Fecha de Actualización |
Versión | ||
|
2003/01/10
|
2011/09/08
|
8 | ||
| Edwin Alexander Montoya Meneses | Gerente |
| Lucy Ramirez Londoño | Coordinador Asistencial |
Revisó y Autorizo Ultima Versión: Comité de Calidad 2011/09/08
Introducción
El personal de enfermería es una pieza fundamental en la atención integral del paciente oncológico, esta encargado de estudiar e implementar los cuidados y servicios que se le deben suministrar a los usuarios en el ámbito de la prevención, el tratamiento y la paliación dirigidos al individuo con cáncer o con riesgo de contraerlo y al entorno familiar.
El personal de enfermería busca visualizar al paciente integralmente con el objetivo de brindar orientación que contribuya a mejorar su calidad de vida, el que hacer se del personal de enfermería esta orientado a desarrollar actividades que van desde el acompañamiento emocional hasta la información sobre el manejo de las distintas situaciones relacionadas con el tratamiento.
Para que esto sea posible, el personal de enfermería debe desarrollar una relación de empatía que le permita entender la situación del paciente y su familia, ayudándolos a ver su enfermedad como una experiencia de vida, mediante la escucha y el desarrollo de competencias en el enfermo y su familia que le permitan explorar temores, dudas y expectativas frente a su situación actual y participar en forma activa en todo lo que tiene que ver con su proceso de atención lo que permite mayor adherencia a los tratamientos y mejor resultado ante los mismos.
Objetivo.
Objetivo General
Establecer el marco operativo y conceptual del servicio de enfermería de Oncomedic ltda con el fin de lograr el mejo cumplimiento de los objetivos institucionales.
Objetivos específicos
- Establecer un programa de educación para los usuarios que les permita realizar medidas preventivas en torno al cáncer
- Documentar las acciones del personal de enfermería dentro de la consulta especializada
- Establecer un programa de acompañamiento en el tratamiento oncológico
- Documentar el proceso de aplicación de medicamentos.
- Documentar los acciones a instaurar en caso de efectos adversos de los medicamentos oncológico
Marco conceptual
Sustento Legal
ONCOMEDIC LIMITADA es una sociedad privada que cumple con las normas legales que lo rigen
Constitución Política
Sustento Teórico
El servicio de enfermería esta orientado a la identificación y satisfacción de necesidades en salud de los usuarios, lo cual permite favorecer el logro de objetivos y metas conjuntas entre beneficiarios y cuidadores, integrando en este proceso tanto al individuo como a su familia y por supuesto el equipo tratante de modo que el servicio de salud se hace un asunto de todos.
Para tal fin es necesario establecer un marco de acción que permita la integración de los diferentes procesos.
El paciente acude a los servicios de salud con ansiedad y temor frente a lo que pueda ocurrir, el servicio de enfermería es fundamental en el proceso de acoger y orientar a los usuarios en la atención integral, esto incluye no solo lo regerenta a su estancia en los centros asistenciales sino tambien estar pendiente de la situación que vive el paciente en su entorno
Para tal fin desarrolla programas y acciones en todos los niveles de atención en salud integrandose como pieza fundamental en el engranaje del equipo interdisciplinario de atención
Adicionalmente el equipo de enfermeria es una pieza fundamental dentro de la gestión de procesos de soporte de la institución por tal motivo hace parte fundamental de diversas acciones
Guía de Gestión Integral de Residuos Hospitalarios
Subprograma de Orden Aseo y Bioseguridad
Programa del Sistema de Gestión de la Seguridad y Salud en el Trabajo
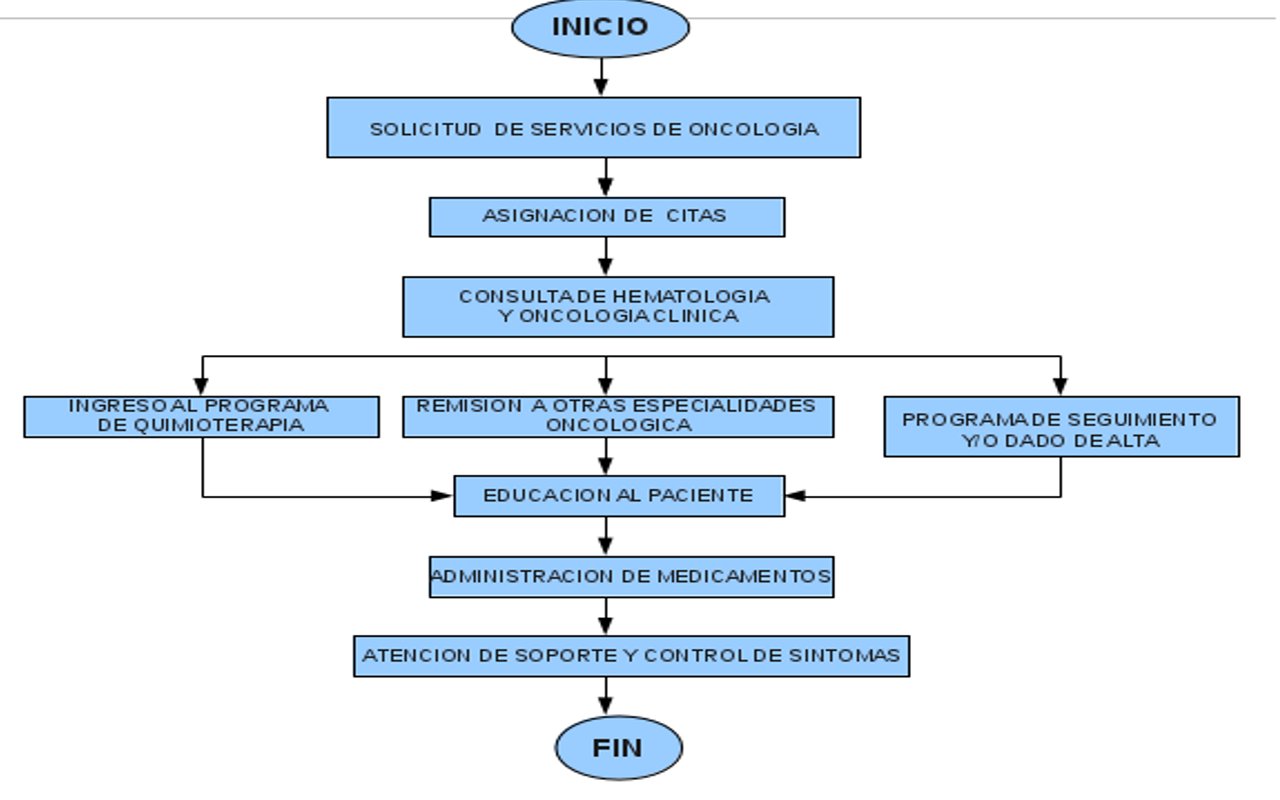
Descripción del Proceso
Cuando el usuario llega a Oncomedic para su atención se encuentra generalmente en un momento muy difícil, en muchas ocasiones esta recién diagnosticado, o viene remitido por su EPS de otra institución por lo cual el paciente presenta mucha ansiedad y en algunas ocasiones incluso llega a ser agresivo y descortés, el servicio de enfermería da la bienvenida al usuario le explica los procedimientos y le ayuda en su integración en los procesos asistenciales y administrativos lo que permite mejorar la eficiencia del tratamiento
Cuadro del procesos
| Nombre del proceso | Soporte Asistencial y Enfermería |
| Coordinador del proceso |
Coordinador Asistencial |
| Producto |
Atención integral de los usuarios |
| Entrada |
Ingreso de paciente a Oncomedic ltda |
| Pasos |
Educación al paciente Atención de soporte Asignación de citas(Opcional) Participación en la consulta Aplicación de medicamentos Control de síntomas |
| Responsable del proceso |
Enfermero jefe |
Diagrama de procesos
Descripción del procedimientos
La administración de medicamentos debe ser realizada por personal especialmente entrenado, dotado ademas de los conocimientos y el equipo de protección adecuado: guantes desechables, bata de protección cerrada y con puños elásticos.
Descripción Procedimiento
- Enfermería verifica las ordenes medicas las cuales se deben ajustar a los protocolos establecidos en la institucion; posteriormente hace entrega de las ordenes medicas al paciente para que este cumpla con el tramite de autorizacion ante su EPS/ARS, explicando los requisitos que debe cumplir para la administración del tratamiento formulado.
- Enfermeria realiza la recepcion de las autorizaciones de aplicación y medicamentos según corresponda y/o de acuerdo a la contratacion establecida con cada entidad ; mediante correo interno institucional envia el mensaje de autorizacion al area financiera, farmacia y gerencia, los cuales realizaran el tramite correspondiente a la consecusion de los medicamentos y autorizacion administrativa de aplicación de quimioterapia.
- Enfermeria programa diariamente los pacientes de acuerdo a la disponibilidad del medicamento ,el ciclo de quimioterapia establecido, resultados de laboratorios e indicaciones del medico tratante.
- Enfermeria envia orden de produccion de medicamentos a la central de mezclas a las 03:00 pm. (VER CREAR ORDEN DE PRODUCCION). Si en el transcurso de las 3:00 pm a las 5:00 pm es recepcionado y verificado por el servicio de farmacia el paquete de medicamentos completos de algun paciente que requiera iniciar al dia siguiente el tratamiento de quimioterapia, se incluira a la pre-orden de produccion como paciente adicional y se notificara mediante correo electronico a la central de mezclas.
- El servicio de farmacia realiza el alistamiento de los insumos solicitados por enfermeria, los cuales estaran disponibles en la sala de aplicación a las 08:00 am.
- El paciente ingresa al servicio de sala de quimioterapia a la hora programada , (enfermeria se encarga de informar a la central de mezclas si ocurre alguna inasistencia)
- El paciente y su acompañante son educados en torno al procedimiento a realizar, los beneficios, efectos adversos de la quimioterapia y se brindan las recomendaciones de tipo nutricional, adherencia al tratamiento, apoyo familiar y prevencion de infecciones. Se diligencia el formato de consentimiento informado. (FORMATO DE CONSENTIMIENTO INFORMADO).
- El servicio de central de mezclas entrega a enfermería la premedicacion debidamente rotulada la las 8:00 am ; y los mezclas oncologicas y no oncologicas a las 09:00 en cada una de las entregas se realiza la respectiva verificacion de los medicamentos y se deja constancia firmada de entrega y recibo de los medicamentos.(VER ACTA DE ENTREGA DIARIA DE UNIDOSIS)
- Enfermería aplica los medicamentos según protocolo establecido, y realiza el registro de la nota de enfermeria en la historia clinica en el sistema GALENUX.
- Enfermeria diariamente reporta al area de facturacion los pacientes que se encuentran en sala y entrega el consolidado de los insumos y/o medicamentos adicionales que se usuaron para que se lleve a cabo el proceso de facturación.
Ingreso a la sala de aplicacion
Personal de enfermeria
- Realiza el alistamiento del material necesario, el cual es suministrado diariamente por el servicio de farmacia el kit contiene (bata manga larga desechable; tapabocas; gorro).
- Retira joyas, elementos personales y realiza el lavado de manos social . Según protocolo de lavado de manos: Procedimiento de Lavado de Manos .
- En el pasillo ubicado antes del ingreso a la sala se viste en su orden: gorro, tapabocas, bata desechable manga larga según el protocolo de colocación de protección personal Procedimiento de Uso de Equipo de protección personal.
- Realiza el lavado de manos clínico Procedimiento de Lavado de Manos
- Ingresa a la sala de quimioterapia y realiza la postura de guantes limpios Procedimiento de Uso de Equipo de protección personal.
- Al terminar el procedimiento en la sala de aplicación, se retira los guantes, sale del areá y se retira los elementos de protección , realiza lavado de manos clinico.
- El procedimiento de ingreso a la sala de aplicacion aplica tambien para los visitantes.
Frecuencia: La actividad de ingreso a la sala de aplicacion , se realiza cada vez que se ingresa a la sala, y aplica para los visitantes.
Normas de Comportamiento, Restricciones y Prohibiciones en la sala de aplicacion
- Se cumple con las normas de comportamiento adecuadas y las restricciones como no fumar y comer.
- El consumo de alimentos se encuentra prohibido para los pacientes en la sala de aplicación, si el paciente recibe tratamiento por mas de ocho horas, se suspendera el tratamiento por 30 minutos, tiempo durante el cual el paciente recibirá el alimento en el consultorio auxiliar.
- No se utiliza joyas al ingresar a la sala de aplicación
- Se debe colocar correctamente el uniforme según protocolo de colocación de ropa limpia
- Se debe realizar un adecuado lavado y desinfección de las manos, según protocolo de lavado de manos
- Se debe realizar la apertura de la puerta del área con codos
- No tocar el jabón quirúrgico con las manos
- El personal que ingrese al área debe ser autorizado y debidamente calificado.
- Realice cambios de guantes limpios y/o estériles según corresponda cada cada vez que termine un procedimiento
- Queda estrictamente prohibido el ingreso de personal que presente sintomas o enfermedades diagnosticas como infectocontagiosa tales como: tuberculosis, varicela, sarampion, rubeola, y aquellas contempladas por la O.M.S. como infectocontagiosa.
- El baño es de uso exclusivo de los pacientes que se encuentren en tratamiento en la sala de aplicación.
Tensión Arterial
La hipertensión arterial es una enfermedad crónica más frecuente alrededor del mundo. Se estima que mil millones de personas padecen este mal, y constituye un factor de riesgo importante de accidente cerebrovascular, coronariopatía, insuficiencia cardíaca, insuficiencia renal y enfermedades vasculares periféricas.
En los pacientes con enfermedades neoplasicas estan en riesgo de sufrir esta enfermedad y su diagnostico y control es una medida importante para reducir los efectos que ella genera
Técnica de los tonos de Korotkoff,
Es la forma de medición indirecta más utilizada
Fuentes de error tanto evitables como inevitables.
Entre las fuentes de error evitables más frecuentes se pueden mencionar, aquellas introducidas por:
El equipo empleado (instrumentos descalibrados)
Factores ambientales (ruido, entre los principales)
Metodología de medición (técnica mal empleada)
Deficiencias sensitivas del observador (por ejemplo: problemas visuales o auditivos)
Errores inherentes al sujeto en observación (ingesta de licor o vasoconstrictores previo a la medición de la presión arterial, entre otros).
Por otra parte, entre los errores no evitables se pueden citar:
Variabilidad intrínseca
Variabilidad interobservador
Diagnostico
El diagnóstico de la hipertensión arterial depende básicamente de los valores de presión arterial sistólica (PAS) y diastólica (PAD), obtenidas en mediciones realizadas al menos en dos días distintos , salvo que la PAS sea de 210 mmHg o la PAD sea ≥120 mmHg. Es por esto que se debe garantizar al paciente una determinación exacta y precisa, para lo cual es necesario extremar cuidados en los siguientes aspectos:
1)Preparación del paciente
2)Equipo a utilizar
3)Estandarización de la técnica de medición
Preparación del paciente
Postura:
Al realizar la medición, el paciente debe estar cómodamente sentado en una silla con respaldo, con el brazo descubierto extendido palma hacia arriba, apoyado en una plataforma o mesa horizontal y desprovisto de prendas que restrinjan la circulación sanguínea. El punto medio del brazo debe estar a la altura del corazón. Ambos pies deben tocar el suelo, las rodillas a 90° de flexión.
Reposo:
Previo a la medición el paciente debe haber reposado al menos cinco minutos. Debe permanecer relajado y su vejiga debe estar vacía.
Hábitos:
El paciente no debe haber fumado, consumido licor, café, realizado ejercicios o ingerido alimentos 30 minutos antes de tomar su presión. Tampoco deberá usar simpaticomiméticos exógenos como descongestionantes nasales o gotas oftálmicas para la dilatación pupilar.
Ambiente: este debe ser lo más tranquilo y silencioso posible.
Equipo a utilizar
Los equipos de uso común que se encuentran en el mercado son los siguientes:
Esfigmomanómetro de mercurio:
Es el instrumento de elección por su fiabilidad, este tipo de equipo es el que menos se descalibra y permite obtener las medidas de presión más exactas. Los demás tipos de esfigmomanómetros deben ser calibrados y/o validados con un esfigmomanómetro de mercurio de referencia.
Esfigmomanómetro tipo reloj:
Consta de las siguientes partes: Brazalete de vinil, manómetro con elementos sensores elásticos, pera anatómica, estetoscopio de fácil manejo.
Es el esfigmomanómetro más comúnmente utilizado, pero también es el más susceptibles a la descalibración. Suele ser de bajo costo, fácil de cargar y de guardar. El reloj debe ser leído de frente al observador. Su manejo adecuado requiere de personal entrenado.
Se recomienda calibrar el instrumento semestralmente, después de una caída o en caso de detectar una diferencia mayor a 4 mmHg en las medidas de presión, cuando el mismo observador lo compara con un esfigmomanómetro de mercurio calibrado y en buenas condiciones -también puede utilizarse como referencia un esfigmomanómetro automático debidamente calibrado y validado-
La agudeza visual y auditiva del observador debe revisarse semestralmente.
Esfigmomanómetro digital:
Este puede ser automático o semiautomático. Existen también modelos automáticos de pulsera (o con ajuste a la muñeca). A diferencia de los otros tipos de esfigmomanómetro, el tensiómetro digital permite la detección indirecta de la presión arterial mediante un transductor electromecánico.
El equipo automático tiene todas sus partes integradas, es muy fácil de operar y minimiza el error humanos. El brazalete tiene un tamaño variable que facilita el ajuste de acuerdo a las características del paciente (aunque esta propiedad es limitada). Son instrumentos ligeros y fáciles de transportar. Determinan tanto el pulso como la presión arterial sistólica y diastólica.
Sin embargo, suele ser más caro que los otros modelos, a la vez que son frágiles, la exactitud de su determinación puede verse afectada por factores ambientales como el ruido, la vibración e incluso por el movimiento del paciente durante la toma de su presión arterial.
El aparato debe ser calibrado y validado utilizando como patrón un esfigmomanómetro de mercurio.
Fonendoscopio
Estandarización de la técnica de medición
Ajuste bien el brazalete en el paciente. Los tubos de goma tienen que estar en forma simétrica a cada lado de la fosa cubital. El borde inferior del brazalete debe situarse de 2 a 3 cm por encima de esta zona.
Envuelva el mango sin dobleces alrededor del brazo, de manera circular. No se debe colocar sobre la ropa o haciendo contacto con ella.
El diafragma del estetoscopio debe ubicarse en el punto del pulso braquial, en la flexura del codo. No debe ser colocado debajo ni sobre el brazalete.
Determine el nivel máximo de inflado del brazalete, Para ello proceda de la siguiente manera:
Determine el brazo en el que el pulso radial se percibe mejor.
Coloque el brazalete adecuado, según las dimensiones del paciente.
Cierre la válvula de la pera e infle rápidamente hasta 80 mmHg, continúe hasta que el pulso desaparezca (presión de obliteración). Realice incrementos de 10 mmHg hasta 30 mmHg por encima de dicho valor, con el fin de verificar que el pulso no está presente y la presión de obliteración sea la correcta.
Localice la zona del pulso braquial y coloque sobre ella el diafragma del estetoscopio. Evite el contacto entre el brazalete, la tubería y el diafragma del estetoscopio en el proceso. Presione levemente el diafragma sobre la piel para evitar la entrada de aire entre ambas superficies.
Abra la válvula cuidadosamente y desinfle lentamente observando de frente la columna de mercurio o el reloj del esfigmomanómetro aneroide.
Registre la presión a la que escucha el primero de dos sonidos consecutivos y regulares –primera fase de Korotkoff-. Siga con la vista el descenso del mercurio o del puntero del equipo (según sea el caso) hasta determinar la presión obtenida justo antes de la desaparición de los sonidos – o quinta fase de Korotkoff-.
En el primer caso obtendrá la presión sistólica y en el último la presión diastólica.
Precauciones:
No se debe inflar el brazalete antes de que este se desinfle por completo.
Si la primera toma de la presión no resulta exitosa, es preciso verificar las condiciones del equipo, el nivel de ruido presente en el sitio en que se realiza la determinación y la posición del diafragma del estetoscopio, el cual debe ser ubicado directamente sobre el punto de pulso braquial en la fosa cubital.
Una vez desinflado el brazalete, espere al menos un minuto antes de reintentar la medición de la presión arterial.
Reporte de la presión arterial
Realizarlo en la historia clinica y en el cuadro de quimioterapia expresando asi: Presion sistolica/Presion diastolica mm/hg
Clasificación de la Hipertensión Arterial
Categoría
Presión Sistólica (mmHg)
Presión Diastólica (mmHg)
Prehipertensión
120-139 mmHg Sistolica
80-89 mmHg Diastolica
Estado 1 de Hipertensión
140-159 mmHg Sistolica
90-99 mmHg Diastolica
Estado 2 de Hipertensión
≥ 160 mmHg Sistolica
≥100 mmHg Diastolica
Fuente: The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure. The JNC7 Report.
Hipotensión Ortostática
La hipotensión ortostática se presenta como una disminución significativa en los valores de presión arterial (20 mmHg en la PAS y 10 mmHg en la PAD) cuando el paciente se levanta o se pone de pie. En estos casos la persona experimenta mareos, visión borrosa, confusión, debilidad generalizada e incluso pérdida de la conciencia y crisis convulsivas.
Entre sus principales causas se pueden citar:
Hipovolemia, deshidratación
Enfermedad de Parkinson
Neuropatía Diabética
Disfunción de la paratiroides
Insuficienca suprarrenal
Feocromocitoma
Porfiria
Tratamiento con medicamentos antihipertensivos (principalmente, diuréticos, vasodilatadores y bloqueadores alfa), psicotrópicos, sildenafil, inhibidores de la MAO, antidepresivos tricíclicos, la vincristina
Consumo crónico de alcohol
Arritmia Cardíaca
Infección severa.
En los casos en que se presenten dichos sintomas se debe colocar al paciente en tren de lemburg( decubito supino con los pies elevedos en 45 grados) hasta que se recupere de las molestias, aconsejar al paciente levantarse pausadamente.
Procedimiento de Atención de Soporte y Educación en Enfermería del Paciente Oncológico
El suministro y aplicación de medicamentos es una parte importante del proceso de atención que se realiza en Salud@arte Oncomedic, pues una de las modalidades terapéuticas de las patologías que manejamos es el uso medicamentos propuesto por nuestros médicos dentro de los planes de tratamiento, adicionalmente brindamos el apoya a médicos de otras instituciones para el cumplimiento de ordenes médicas extra-institucionales.
Objetivo.
Garantizar la óptima preparación, administración y registro de medicamentos ordenados en el proceso de atención.
Marco Conceptual
Consideraciones Básicas a Tener en Cuenta en la Administración del Medicamento
Medicamento
Identificar de forma adecuada el medicamento, teniendo en cuenta:
- Nombre.
*Fecha de vencimiento, o elaboración de la mezcla segun el caso.
*Correcto estado físico.
Si no cumple con los requisitos anteriormente mencionados, realizar la devolución del producto al servicio farmacéutico.
Si existe alguna duda sobre el manejo del medicamento, consultar.<br>
Orden
- Nombre del Paciente
*Dosis
*Vía indicada
*Hora correcta.
Si encuentra inconsistencias en la revisión anterior, consultar con el médico tratante.
Registrar en el cuadro de aplicación de medicamentos y en la nota de enfermeria, los medicamentos administrados y firmar.
En caso de no administrar un medicamento, registrar las causas por las que no se administro.<br>Informar al paciente la indicación del medicamento (Dependiendo la capacidad psico-motora del paciente), comprobar la no administración de medicamentos que no se han prescrito, verificar las alergias del paciente, así como las interacciones farmacológicas y con alimentos.<br>Antes de administrar el medicamento a cada paciente, lavarse las manos correctamente
Recomendaciones Generales para la Administración y Registro de Medicamentos.
|
Ejecutores |
Actividad |
|
Personal de Enfermeria
|
2. Realice lavados de manos clínico 3. Verifique los seis correctos:
4. Informe e instruya al paciente o al familiar del paciente sobre los aspectos relacionados con el medicamento a administrar. 5. Acerque el carro de medicamentos a la silla de cada paciente, tome la cubeta correspondiente al paciente. 6. Utilice la jeringa desechable de acuerdo al volumen del medicamento. 7. No mezcle 2 o más medicamentos. 8. Use guantes de manejo para la administración en pacientes con aislamiento o si usted presenta perdida de la integridad de los tejidos de las manos. 9. Limpie el tapón del vial o frasco con alcohol antiséptico. 10. Veifique que el medicamento este debidamente rotulado con los siguientes datos:
11. Explique al paciente en todos los casos el procedimiento a realizar y corrobore la claridad de la información impartida. 12. Indague
si el paciente ha padecido o padece alergias relacionadas con el
uso de medicamentos. De
ser positiva la respuesta informe al medico tratante o realice prueba. 13. Realice devolución de medicamentos al servicio farmacéutico en los horarios establecidos en caso de:
14. Actualice la rotulación de los jarabes y viales reconstituidos en caso de traslado. de cama. 16. Reciba de manera personalizada e individualmente la relación de medicamentos de control especial, informe al servicio farmaceútico RAM, posible dependencia y seguimiento de farmacodependencia de acuerdo a lineamientos legislativos vigentes. 17. Identifique los medicamentos no objetos de la atención del paciente, relacionado con los antecedentes farmacológicos vigentes con la palabra “CRONICO” al lado de la medicación. 18. Deseche agujas en el guardián rojo, para el caso de las jeringas se depositarán en bolsa roja. 19. Verifique que el acudiente administre el medicamento permanente y regístrelo en el formato correspondiente.
|
Es importante recordar que cualquier medicamento puede suministrarse por diferentes vías así:
Vía Oral
Es la vía más frecuentemente utilizada para la administración de medicamentos, sin embargo en algunas ocasiones no es posible su uso.
Ventajas:
- Permite controlar la mayoría de los síntomas.
- Es la menos dolorosa.
- Es la que proporciona mayor autonomía al paciente.
Circunstancias que no permiten la utilización de la vía oral:
- Náuseas y Vómitos.
- Disfagia.
- Intolerancia de medicamentos por vía oral.
- Situaciones de debilidad extrema, inconsciencia o coma.
Consideraciones Generales en la Administración de Medicamentos Por Via Oral
Al modificar la forma farmacéutica original se alteran las propiedades de elaboración y biofarmacéuticas, no alcanzándose los niveles terapéuticos adecuados. Por tanto, se debe evitar macerar aquellas formas farmacéuticas que presenten las siguientes características:
- Fórmulas farmacéuticas de cubierta entérica.
- Fórmulas farmacéuticas de liberación retardada.
- Fórmulas farmacéuticas de absorción sublingual.
- Comprimidos efervescentes.
- Cápsulas gelatinosas con líquidos.
- Grageas
Únicamente se puede acondicionar las formas farmacéuticas anteriormente mencionados cuando no exista alternativa disponible, consultando previamente al farmacéutico
La persona encargada de la administración de medicamento debe presenciar la ingestión del medicamento
Medicamentos gastro-erosivos deben ser administrados antes de las comidas y no inmediatamente antes de acostarse.
Cuando se administran varios fármacos al mismo tiempo debe hacerse por separado, lavando la sonda con 5-10 ml de agua cada vez que se administre uno de ellos.
|
Ejecutores |
Actividad |
|
Enfermeras
Auxiliares de Enfermería
|
|
Via Sublingual
Alternativa a la vía oral siempre que los medicamentos estén comercializados en esta presentación.
La absorción por esta vía permite la incorporación directa de la medicación al torrente circulatorio y la obtención de un efecto más rápido. Se evita el tránsito por el tracto gastrointestinal inferior y el sistema portal y así los fármacos no son transformados en el estómago, intestinos ni en el hígado.
Procedimiento
Explique a cada paciente o cuidador la forma en que debe administrar el medicamento:
- Agite bien antes de usar si el producto es una suspensión.
- En caso de medicamento ranurado, divida la tableta según corresponda y guarde el sobrante en el empaque de la misma, tenga la precaución de rotular el sobrante, cerciórese de que en el servicio farmacéutico se pueda elaborar la extemporánea para mejorar la exactitud en la administración.
- No triturar ni diluir las formas de liberación controlada ni las que tengan recubrimiento enterico.
- Disolver completamente las formas efervescentes.
- No quitar la cápsula protectora por que se puede modificar el lugar de absorción y se puede producir efectos indeseados.
- Administrar los medicamentos cuya presentación es polvo inmediatamente después de la disolución.
- .Diluya el medicamento en caso de necesidad u ofrézcalo al paciente en su presentación original.
- Coloque al paciente en posición sentado o semisentado si no hay restricción.
- Administre el medicamento con jeringa o vaso según la edad y el estado del paciente
- Ofrezca la cantidad de agua necesaria para su ingestión
- Cerciórese que el medicamento sea deglutido
- Observe las reacciones del paciente.
- En caso de medicamentos anticonvulsivantes cerciorece de la correcta administración teniendo en cuenta recomendaciones de la guía para epilepsia y de las recomendaciones del químico Farmacéutico siguiendo el horario establecido en formato correspondiente.
- En caso de tener extemporáneas entregue al servicio farmacéutico los remanentes vencidos para su destrucción
- Rotule toda forma farmacéutica oral según paciente.
Consideraciones Generales de Administración Por Via Enteral Por Sondas
Para evitar reflujo o aspiración bronco-pulmonar incorporar al paciente 30 grados en el momento de administrar el medicamento.
Las formas farmacéuticas líquidas orales son las más adecuadas para la administración por SNG y por ello se debe procurar obtener siempre formulaciones líquidas. Si éstas no se encuentran disponibles comercialmente se debe consultar al farmacéutico sobre la posibilidad de preparar soluciones extemporáneas en el Servicio Farmacéutico
|
Ejecutores |
Actividad |
|
|
Vía Parenteral
Antes de cualquier proceso de administración de medicamentos por vía parenteral tome en cuenta las siguientes recomendaciones de Bioseguridad
La via parenteral incluye:
Vía intravenosa
La medicación se introduce directamente en el torrente circulatorio. A causa de la gran capacidad de dilución y neutralización, tolera la administración de sustancias muy irritantes y de grandes volúmenes. No se pueden administrar sustancias oleosas porque podrían producir embolias grasas cuando llegaran a los capilares de menor calibre.
Sistemas de administración por vía endovenosa:
- - Inyección directa
- - Administración de medicamentos en bolus
- - Perfusión continua
- - Perfusión intermitente
Inconvenientes de la vía endovenosa:
- - Inaccesibilidad de las venas por tratamientos previos de quimioterapia.
- - Necesidad de personal preparado.
- - Pérdida de la autonomía del paciente.
Algunos medicamentos, incluyendo los antineoplasicos pueden producir, necrosis al contacto con los tejidos, la extravasación local es un accidente que se puede producir durante su administración, provocando necrosis extensa de la piel y del tejido subcutáneo.
Para evitar la extravasación es necesario seguir las siguientes recomendaciones:
- Reconstruir los medicamentos usando la cantidad correcta de disolvente para evitar concentraciones del medicamento activo muy elevadas.
- Colocar en la jeringa una gasa estéril impregnada en alcohol al 70% para expulsar posibles burbujas de aire.
Técnica Para Aplicar Medicamentos Endovenosos
Purgar equipo de venoclisis
- Conseguir llenado venoso con el torniquete.
- Limpiar el área con gasa o algodón y alcohol yodado
- Canalizar la vena seleccionada en un ángulo de 45º, con catéter N° 24, 1 por cada intento
- Verificar retorno sanguíneo en la recamara de aire del catéter
- Retirar el torniquete
- Conectar equipo de venoclisis con buretrol en caso de diversa premedicacion.
- Fijar el catéter con cinta de esparadrapo microporosa en el lugar de la venopuncion
- Programar la bomba de infusión para el paso del medicamento al goteo determinado.
- Hidratar al paciente de acuerdo a los protocolos establecidos y según la orden medica
- Colocar premedicación según prescripción médica.
- Iniciar administración de medicamentos según orden medica y protocolos de infusión.
- Para la manipulación segura de antineoplasicos y teniendo en cuenta la bioseguridad y seguridad de los pacientes se debe cambiar de guantes entre la manipulación de medicamentos.
- Registrar actividad en los formularios establecidos.
Seleccion del lugar de la infusión:
Utilizar de preferencia una vía central y en el caso que esto no sea posible, elegir una vena de calibre adecuado, son preferibles las de grueso calibre ubicadas en la parte distal del antebrazo, en especial la basílica y la cefálica metacarpiano, evitar las digitales ya que las secuelas en los tendones y ligamentos son severas, evitar las venas con flebitis química, hematomas o fibrosadas, esto para prevenir la extravasación.
Recomendaciones Generales
- Se tendrá siempre en cuenta los medicamentos que requieran catéter venoso central para su aplicación.
- Alternar los sitios de aplicación.
- Evitar las venas que han estado conectadas con una infusión parenteral previa a la administración de quimioterapia, ya que aumenta el riesgo de extravasación en relación con el tiempo de uso de la vía.
- Para infusiones colocar catéter venoso periférico, evite realizar veno-punciones en la misma vena.
- Una vez canalizada la vena, debe haber retorno conecte la venoclisis, lave con solución salina, si no esta seguro de la venopunción aspire nuevamente la vena antes de aplicar el medicamento, si hay duda de la permeabilidad debe canalizar otra vena.
- Los medicamentos deben administrarse a las velocidades y concentraciones que determine el médico tratante o guías de manejo.
- Pregúntele al paciente si siente dolor, ardor o sensación de quemadura, en cuyo caso debe detener el tratamiento y lavar la vena aplicar las medidas para extravasación.
NUNCA MEZCLAR DIFERENTES DROGAS EN UNA MISMA SOLUCIÓN
- En caso de que se apliquen varios medicamentos en infusión continua se colocará de primero el medicamento más irritante y luego los demás.
- Si el paciente continua refiriendo dolor, espasmo venoso, inflamación o extravasación se debe considerar la instalación de catéter venoso central.
- Al finalizar la administración del citostático, se debe lavar el equipo y la vena con el suero de la infusión.
- En caso de perfusión continua debe vigilarse frecuentemente.
- Concluída la administración, depositar todo el material utilizado (equipos,gasas, receptáculo de agujas, etc.), en una bolsa amarilla que se cierra y etiqueta con la leyenda «CONTENIDO CITOSTATICO», y enviar al lugar correspondiente para ser eliminado según normas.
Vía Endovenosa
|
Ejecutores |
Actividad |
|
Personal de enfermeria
|
|
Paciente con Cateter Subcutaneo
En el manejo actual del paciente oncológico que requiere de tratamiento sistémico prolongado, es fundamental disponer de un acceso venoso adecuado.
Con el transcurso del tiempo se han desarrollado y utilizado distintos procedimientos para cumplir este objetivo hasta llegar a los catéteres centrales con reservorio subcutáneo, que son los más utilizados en este momento y con los que se dispone de un acceso venoso eficiente y con el menor disconfort para los pacientes.
Los catéteres totalmente implantables, son colocados en quirófano y están colocados debajo de la piel con acceso a una vena central al cual se accede mediante punción con una aguja sobre la piel permitiendo la administracion de tratamientos quimioterápicos, administración de infusiones, transfusiones (plasma, plaquetas y hemoderivados), nutrición parenteral total, toma de muestras (retrocultivo). Poseen una cámara de metal y silicona o totalmente siliconado que se ubica por lo general en el tórax u otras zonas.
Luego de implantado el cateter lo ideal es aguardar al menos 48 horas para habilitar el catéter. Se espera que en este lapso todo el edema local, disminuya. Si fuera necesario se hará una curación plana con isodine espuma y solucion. <br>Los puntos de la incisión del bolsillo, serán extraídos entre los 8 y los 10 días de colocado el catéter. Si el paciente está recibiendo altas dosis de corticoides, es recomendable aguardar 15 días desde su colocación, para retirar los puntos. Cuando éstos son extraídos, observar muy bien la zona para ver si está completo el proceso de cicatrización de la incisión. <br>
Para canular el catetér se utilizará aguja tipo Surecan (que posee un bisel especial para no dañar el portal) para su habilitación. <br><br><br>
Objetivos del Uso del Cateter Implantable
- Mantener la permeabilidad del acceso venoso.
- Evitar complicaciones (obstrucciones e infecciones)
- Asegurar el acceso venoso para terapia de larga duración.
- Reservar las venas periféricas.
- Brindar confort y una adecuada terapia intravenosa, aumentando la calidad de vida del paciente.
Descripción del procedimiento
La canulacion del cateter implantable subcutaneo debe ser realizada por personal especialmente entrenado, este procedimiento se encuentra a cargo de la enfermera jefe del servicio.
- Evaluar la integridad del reservorio y catéter antes de cualquier manipulación. (Observando, examinando y palpando el bolsillo del reservorio en busca de eritema, edema, inflamación, sensibilidad excesiva o signos de infección).
- Purgar la aguja Surecam con solución salina y cerrar el clamp de seguridad.
- Desinfectar la zona de punción con Yodopovidona espuma de forma circular, desde el centro hacia la periferia, dejando actuar al menos 1 minuto hasta secar. Repetir el procedimiento con Yodopovidona solucion.
- Realizar cambio de guantes (esteriles)
- Abarcar con los dedos índice y pulgar el reservorio o cámara del catéter, e insertar la aguja SURECAM en forma firme y segura, en dirección perpendicular (a 90o) atravesando la cámara autosellante de silicona, hasta notar impacto de la aguja con el fondo del reservorio.
- Conectar la jeringa que contiene la solución heparinizada al cono universal que tiene la aguja. Abrir el clamp, comprobar retorno sanguíneo e infundir con 1,8 ml de solución heparinizada. Cerrar el clamp
- Quitar la jeringa, y en su lugar conectar la medicacion indicada.
- Fijar la aguja en forma segura, utilizando para ello gasa estéril, cinta hipoalergénica o apósito autoadhesivo, según sea conveniente. Este paso es de suma importancia.Debemosconsiderar que muchos de los pacientes que tienen colocado estetipo de catéteres reciben quimioterapia, y muchas de las drogas utilizadas son irritantes y/ o vesicantes. Si la aguja se desplazara al tejido subcutáneo, se pueden producir serias lesiones en la zona, tales como necrosis tisular.
- Comprobar la correcta fijación de la aguja en cada turno de Enfermería, como así también instruir al paciente para que solicite la atención de Enfermería cuando note que la fijación del catéter no sea correcta.
- La aguja Surecam tiene un maximo de duracion de cada 10 días para los pacientes con tratamiento intrahospitalario o ambulario continuo por mas de 5 dias, para los pacientes ambulatorios se utilizara una aguja para cada aplicación.
- Cuando se retira la aguja, o bien cuando se cambian los equipos de infusion, siempre hay que tener el clamp de seguridad cerrado, para evitar embolismo aéreo.
- Si la medicacion no fluye adecuadamente o nota cualquier signo de infeccion en el sitio de puncion a alrrededor de este se debe informar de inmediato al medico tratante.
Consideraciones Especiales de la Vía
La vía endovenosa, puede generar graves complicaciones (Reacciones adversas, infecciones, problemas de estabilidad incompatibilidades, interacciones, etc.) si no se utiliza correctamente o si la
preparación o administración no son adecuadas. Es por eso que resulta importante reconocer cuáles son los problemas, complicaciones y errores más habituales en la administración de fármacos por dicha vía:
- Infecciones: La vía endovenosa constituye la forma más fácil de acceso para las infecciones. Para disminuir el riesgo de infecciones asociadas al acceso venoso se deben cumplir las Buenas Prácticas de Elaboración y administración de los medicamentos. Para ello se cuenta con la Central de Mezclas en el cual las preparaciones se realizan en flujo laminar estéril.
- Infiltración por extravasación.
- Flebitis.
- Obstrucción de la vía.
- Espasmo venoso.
Recomendaciones: Evitar administrar soluciones muy concentradas y administrar lentamente
Errores en la preparación y administración:
Pueden llevar a la administración de una dosis incorrecta o potencialmente fatal. Se pueden agrupar en los siguientes tipos:
- Problemas de estabilidad: los problemas de estabilidad pueden presentarse por incompatibilidad fármaco-fármaco, fármaco-solvente que puede llevar a la precipitación o pérdida de la actividad del medicamento; inadecuada elección del contenedor que puede dar origen a problemas de adsorción-absorción o degradación del principio activo; la inobservancia del tiempo y temperatura de conservación
- Reacciones adversas: relacionadas con una inadecuada concentración, forma y tiempo de administración. En general incluye cuadros de alergia, shock o toxicidad producidos por una rápida velocidad de infusión, alta concentración de la solución, inadecuada dilución, utilización de la vía incorrecta
Recomendaciones:
- Tener en cuenta cuando se realiza la reconstitución y dilución del medicamento, el medio en el que se mantiene su estabilidad. Conocer y respetar la temperatura y tiempo de estabilidad de los medicamentos reconstituidos. Rotular los frascos con la fecha y la hora una vez reconstituidos.
- Elegir el sistema adecuado, por ejemplo sistemas de baja adsorción para la heparina e insulina; sistema opaco para la administración del nitroprusiato.
- Lavar la vía antes y después de administrar los medicamentos. Homogenizar cuando se reconstituye y diluye a fin de posibilitar la disolución y evitar diferencias en la concentración del medicamento administrado.
- Respetar los tiempos de perfusión ya que de esa forma se evitan las reacciones alérgicas y sobredosis.
- Utilizar preferentemente la vía intravenosa lenta o intermitente antes que en “bolo” para evitar el shock por incremento rápido de la concentración plasmática o concentraciones tóxicas.
- Siempre chequear la dosis, frecuencia, medio en que se reconstituye y se diluye, compatibilidad y estabilidad.
- Evitar la administración en “bolo” de drogas vasoactivas.
- Cuidar las vías periféricas de sustancias irritantes por su tonicidad y osmolaridad.
- Mezclar suavemente una vez reconstituido o diluido para asegurar una solución homogénea y evitar riesgo de sobredosificación durante la primera etapa de perfusión.
Vía Subcutánea
Objetivo de la administración de medicamentos por vía subcutánea es introducir un fármaco mediante una punción directa en el tejido conectivo laxo y en el tejido adiposo situado debajo de la piel con fines preventivos y/o terapéuticos.
De uso fundamental cuando ya no es posible utilizar la vía oral y/o los medicamentos no están comercializados en otras presentaciones (sublingual, transdérmica, rectal...)
Lo que permite que la vía subcutánea sea la de elección cuando no se puede utilizar la vía oral son las siguientes características:
- Permite obviar el metabolismo hepático de primer paso.
- La vascularización subcutánea permite una absorción parecida a la obtenida por la vía intramuscular y un 80% de la obtenida por la vía venosa.
- La velocidad de absorción varía respecto a la vía endovenosa, pero la concentración plasmática a los 30-180 minutos de una administración subcutánea es más grande que el obtenido con un bolo endovenoso.
- En la infusión continua se obtienen niveles plasmáticos constantes, comparables a los obtenidos con perfusión endovenosa continua.
- En el caso concreto de la morfina, se evita la amplia variación individual que se produce en la biodisponibilidad oral (15-65%).
Ventajas de la vía subcutánea:
- Técnica poco agresiva, menos dolorosa, no tiene riesgo de flebitis ni de extravasación.
- No precisa hospitalización.
- Mantiene la autonomía del paciente
- Fácil de utilizar por la familia, cuidadores y el paciente.
- Menos efectos secundarios.
- Proporciona tranquilidad a la familia.
Inconvenientes de la vía subcutánea:
- Reacción cutánea en forma de eritema y picor (menos del 10% de los casos) que cede cambiando la zona de punción.
- Reacción adversa al material.
- Salida accidental.
- Reflujo de líquido por la zona de punción.
Modalidades de administración de medicación por vía subcutánea:
1) Infusión intermitente: administración de un tratamiento de forma puntual o periódica. El efecto de la medicación se produce en forma de picos.
- Inyecciones repetidas subcutáneas.
- Utilizando una aguja de alas (palomita) fijada a la piel, a través de la cual se administrará la medicación. Se evitan las punciones repetidas.
2) Infusión continua: consiste en administrar la medicación que se precisa para controlar los síntomas del paciente mediante un infusor. La velocidad de liberación de la medicación es uniforme y el efecto de la medicación se produce de forma sostenida. Observación: en ocasiones puede variar el tiempo de absorción, que puede ser más rápido (ejemplo: anasarca).
Técnica de Administración por Vía Subcutánea:
Material:
- Gasas estériles, algodón, alcohol o alcohol, guantes, apósito de fijación, palomita (aguja de alas) nº 23 o inferior
Ejecución de la Técnica:
- Explicar le técnica y el procedimiento al paciente y familia
- Lavado de manos higiénico y colocación de guantes
- Limpiar la zona de punción.
- Limpiar con alcohol y dejar secar antes de pinchar
- Realizar un pellizco en la piel y pinchar en 45º, siempre con el bisel hacia arriba y una vez introducido, girar para que quede hacia dentro el bisel
- Poner una gasa muy pequeña y sencilla, de la medida de las "alas" de la palomita y la piel, para evitar zonas de presión, en especial en pacientes muy caquécticos
- Poner otra gasa para envolver el tubo y dar protección a la piel
- Dejar el tapón de entrada sujeto pero que sea fácil de utilizar por el paciente, familiar o cuidador
- Colocar un apósito transparente para ver la zona de punción
La aguja de alas (palomita) consta de tres partes: aguja, alas y un tubo flexible de 30 cm, que termina en una conexión o tapón.
No molesta una vez colocada, realmente molesta el tubo y el tapón en el decúbito lateral, por ello si tenemos que utilizar esta zona pondremos el tubo y el tapón ligeramente hacia la zona axilar, para evitar la presión cuando la persona esté de lado.
Elección adecuada de la zona de punción:
Valorar:
- Zona con más tejido subcutáneo, según el grado de caquexia
- Comodidad del cuidador para administrar la medicación
- Comodidad del paciente según el grado de postración
- Situación del mobiliario, tanto en sedestación como encamado, que se pueda acceder
- Cantidad de ropa que lleve el paciente según temperatura ambiental o corporal
Cambio de la Aguja de Alas y del Punto de Punción:
- Cada 5-7 días en dosis inferiores a 5 cc / 4 horas
- Cada 5 días en dosis superiores a 5 cc / 4 horas
- Cada 3 días en pacientes que han estado con heparina o sintrom.
- Pondremos 2 vías si lleva medicamentos con riesgo de cristalizar si se mezclan. El protocolo de cambio será el mismo.
- Si ponemos una vía subcutánea para ocasiones muy puntuales (ej: vómitos) el mantenimiento con 0,5 cc de cloruro sódico se realizará cada 12 horas, y seguir protocolo de cambio.
- En una anasarca el mantenimiento puede ser cada 2-3 días.
Para conseguir un buen mantenimiento es importante pasar siempre después de cada administración de medicación 0,5 cc de cloruro sódico (suero fisiológico) y realizar un pequeño masaje durante o después de la administración y valorar la zona de punción.
Vía Subcutanea
|
Responsable |
Actividad |
|
|
Vía intratecal
Vía Intraperitoneal
Vía Intramuscular
La absorción de la vía intramuscular es similar a la subcutánea, pero se produce con mayor rapidez a causa del importante flujo sanguíneo que llega a los músculos.
Inconvenientes de la vía intramuscular: La caquexia provoca una disminución de la masa muscular y que las inyecciones por esta vía sean muy dolorosas.
Material:
- Vial o ampolla
- Alcohol
- Algodón
- Jeringa
- Aguja Intramuscular (IM - 0,8 x 40 mm)
- Aguja de carga
Vía Intramuscular
|
Ejecutores |
Actividad |
|
|
Vía Inhalada
Aerosoterapia
Inhaloterapia en pacientes menores de 5 años.
|
Responsable |
Actividad |
|
Terapeutas Respiratorias
|
|
Registro de Medicamentos todas las Vias de Administración
|
|
Descripción del procedimiento
La administración de medicamentos debe ser realizada por personal especialmente entrenado, dotado ademas de los conocimientos y el equipo de protección adecuado: guantes desechables, bata de protección cerrada y con puños elásticos previo a su aplicación el paciente debe haber firmado el Consentimiento informado.
Descripción Procedimiento
- Verifique en el sistema el tratamiento instaurado para cada paciente.
- En las ordenes médicas revise las observaciones y recomendaciones especiales para la administración del medicamento
- Realice lavados de manos clínico y esterilización de superficies.
- Verifique los seis correctos:
a.Identificación de paciente correcto, Asi como las adecuadas condiciones del paciente (cuadro hematico, signos vitales)
b.Dosis y concentración correcta
c.Vía correcta
d.Medicamento correcto
e.Hora correcta y frecuencia correcta.
f.Fecha de preparación. - Informe e instruya al paciente o al familiar del paciente sobre los aspectos relacionados con el medicamento a administrar, realice el proceso de firma del consentimiento informado.
- Acerque el carro de medicamentos con los medicamentos previamente preparados y rotulados en la Central de Mezclas.
- Use guantes de manejo para la administración en pacientes con aislamiento o si usted presenta perdida de la integridad de los tejidos de las manos.
- Limpie el tapón del vial o frasco con alcohol antiséptico.
- Realice la aplicación de acuerdo a la vía instaurada
- No administre medicamentos bajo orden verbal, a excepción de situaciones de emergencia como paro cardiorrespiratorio.
- Deseche agujas contaminadas en el guardián rojo y no contaminadas con capuchón en guardián amarillo, para el caso de las jeringas se depositarán en bolsa roja.
Introducción
La aplicación de quimioterapia es una actividad asistencial de suma importancia en la atencion del paciente oncológico y requiere del esfuerzo de todas las dependencias institucionales para su adecuada ejecución, en tal sentido es indispensable establecer los procedimientos que se deben tener en cuenta.
Quimioterapia
El nombre de quimioterapia se deriva del antiguo idioma griego; cyto- significa célula, toxin- veneno, químico y therap- tratamiento, es decir cualquier tratamiento con farmacos es una quimioterapia, sin embargo usualmente se utiliza el termino para describir la quimioterapia antineoplasica.
Las drogas o fármacos citotóxicos utilizados en la quimioterapia antineoplasica trabajan atacando las células en crecimiento del cáncer en el cuerpo. El objetivo es prevenir que el tumor se extienda. La quimioterapia puede involucrar solo un fármaco o una combinación de varias.
Usualmente la quimioterapia se administra como inyección intravenosa, pero en los ultimos años se ha incrementado el uso de quimioterapias orales.
También se pueden administrar tabletas e inyecciones para ayudar a controlar los efectos colaterales, durante y después del tratamiento.
El número de ciclos ha recibir lo determina el médico mediante la valoración inicial que este hace de cada paciente; la quimioterapia involucra una serie de ciclos con intervalos de semanas para permitir que el paciente se recupere .
Quimioterapia Ambulatoria
La administración de los medicamentos regularmente se hace ambulatoriamente, puede ser por via oral, dando las indicaciones al paciente de la forma en que debe realizar su ingesta y las posibles complicaciones o por via parenteral, que se realiza en la sala de aplicación institucional y su tiempo de aplicación pude variar entre 15 minutos y varias horas.
Quimioterapia en Casa
Con el objetivo de mejorar la calidad de vida del paciente y guardando estrictamente los protocolos de manejo de los medicamentos y de bioseguridad, se ofrece la atención domiciliaria de quimioterapia
Quimioterapia Hospitalaria
En el caso de asi requerirlo el paciente, Salud@arte oncomedic prestara el servicio de quimioterapia hospitalaria de acuerdo a los lineamientos institucionales
Velocidad de infusión:
Administración Rápida:
Para las medicaciones que deben ser administradas en infusión rápida en menos de 30 minutos, es útil para administrar agentes vesicantes como: doxorubicina, mitoxantrona, vincristina, vinblastina, vinorelbina, etc y otros agentes en los que NO se recomienda infusión más prolongada como el fluorouracilo en bolo, leucovorina, metotrexate bajas dosis, dacarbazina, bleomicina. Todas estas medicaciones se pueden administrar intravenosas directas o se pueden administrar por bolsa con un volumen bajo y con el goteo máximo posible.
En el caso de las medicaciones vesicantes, se requiere de una vena de buena calidad en antebrazo para evitar necrosis tisular por extravasación. Ninguna de estas medicaciones requiere de bomba de infusión para su administración.
Administracion lenta
En todas aquellas situaciones en las que se estipule un tiempo de administración prolongado, y se debe ceñir la velocidad de infusión al tiempo estipulado. Las medicaciones que así lo requieren son la ciclofosfamida, ifosfamida, etopósido cuyo tiempo de administración no debe ser menor de 30 minutos; carboplatino, cisplatino con tiempos de administración de 30 a 120 minutos según régimen; irinotecán que se administra en 90 minutos; docetaxel que se administra en 60 minutos y paclitaxel que se administra en 180 minutos. También se adoptará esta medida en todos aquellos regímenes en los que la medicación se indique que debe ser administrada con un tiempo específico por el oncólogo.
Cuadro de Procesos:
| Nombre del proceso | Aplicación de Quimioterapia |
| Coordinador del proceso |
Enfermero jefe |
| Producto |
Aplicación oportuna del medicamento |
| Entrada |
El medico formula la aplicación de una quimioterapia |
| Pasos |
- Quimioterapia. - Medicamentos, ( En caso de traer los medicamentos deben ser entregados al servicio farmacéutico para su respectivo tramite) - Derechos de sala - Insumos especiales ( En caso de traer los medicamentos deben ser entregados al servicio farmacéutico para su respectivo tramite)
|
| Responsable del proceso |
Todas las dependencias |
Protocolos específicos
- Acetato de Ciproterona
- Acetato de Leuprolide
- Acetato de Megestrol
- Ácido Zolédronico
- ABVD: Adriamicina (doxorubicina) + Bleomicina + Vinblastina + Dacarbazina
- AC: Adriamicina (doxorubicina) + Ciclofosfamida
- AC + Docetaxel
- AC + Docetaxel + Trastuzumab: Adriamicina (doxorubicina) + Ciclofosfamida + Paclitaxel + Trastuzumab
- AC + Paclitaxel Semanal: Adriamicina (doxorubicina) + Ciclofosfamida + Paclitaxel cada 3 semanas
- AC + Paclitaxel cada 3 Semanas: Adriamicina (doxorubicina) + Ciclofosfamida + Paclitaxel cada 3 semanas
- AC + Paclitaxel + Trastuzumab: Adriamicina (doxorubicina) + Ciclofosfamida + Paclitaxel + Trastuzumab
- Anastrazol
- BEP: Bleomicina + Etopósido + Cisplatino)
- Bevazucimab
- Bevacizumab + Fluorouracilo
- Bevacizumab + Irinotecán
- Bevacizumab + Oxaliplatino
- Capecitabina
- Capecitabina + Oxaliplatino
- Carboplatino
- Carboplatino + Docetaxel
- Carboplatino + Gemcitabina
- Carboplatino + Ifosfamida
- Carboplatino + Paclitaxel
- Carboplatino + Paclitaxel + Topotecan
- Cetuximab + Fluorouracilo
- Cetuximab + Irinotecán
- Cetuximab + Oxaliplatino
- CHOP: Ciclofosfamida + Doxorubicina + Vincristina + Prednisona
- Cisplatino
- Cisplatino + Etopósido
- CF: Cisplatino + Fluorouracilo infusional
- Cisplatino + Gemcitabina
- Cisplatino + Ifosfamida
- Cisplatino + Paclitaxel
- Cisplatino + Vinorelbina
- Cisplatino + Radioterapia
- Cisplatino Semanal
- CMF: Ciclofosfamida + Metotrexate + Fluorouracilo
- COP o CVP: Ciclofosfamida + Vincristina + Prednisona
- Dacarbazina
- Dasatinid
- Docetaxel
- DCF: Docetaxel + Cisplatino +5-FU
- Docetaxel + Carboplatino
- Doxorubicina + Docetaxel
- Doxorubicina agente único
- EC: Epirubicina + Ciclofosfamida
- ECF: 5-FU + Cisplatino + Epirrubicina
- ESHAP: Etopósido + Metilprednisolona + Citarabina + Cisplatino)
- Epirubicina
- Exemestano
- FAC o CAF: Fluorouracilo, Adriamicina (doxorubicina) + Ciclofosfamida
- FEC o CEF: Ciclofosfamida + Epirubicina + Fluorouracilo
- FEC o CEF + Docetaxel: Ciclofosfamida + Epirubicina + Fluorouracilo + Docetaxel
- FEC o CEF + Paclitaxel Semanal: Ciclofosfamida + Epirubicina + Fluorouracilo + Paclitaxel Semanal
- Fluorouracilo en bolo
- Fluorouracilo Infusión Continua
- MACDONALD: Fluorouracilo + Leucovorina
- Fluorouracilo + Oxaliplatino
- Flutamida
- Folfox: Oxaliplatino + Fluorouracilo + Folinato de Calcio (leucovorina)
- HyperCVAD Ciclofosfamida + Mesna + Dexametasona + Vincristina + Doxorubicina
- Imatinib
- Irinotecan
- Folfiri: Folinato de Calcio(leucovorina) + Fluorouracilo + Irinotecan
- Folfoxiri: Folinato de Calcio(leucovorina) + Fluoracilo + Oxaliplatino + irinotecán
- Goserelina
- Fulvestrant
- Ifosfamida
- Interferón altas dosis
- Irinotecán agente único semanal
- Irinotecán agente único cada 3 semanas.
- Irinotecán + Bevacizumab
- Letrozol
- MINE: Mesna + Ifosfamida + Mitoxantrona + Etopósido
- Mitomicina
- Nilotinib
- Omalizumab
- Oxaliplatino
- Paclitaxel
- Paclitaxel + Carboplatino
- Paclitaxel + Gemcitabina
- Paclitaxel + Ifosfamida
- Docetaxel
- Tamoxifeno
- TC Docetaxel + Ciclofosfamida
- TCH: Docetaxel + Carboplatino + Trastuzumab
- Temozolamida
- Temozolamida + Radioterapia
- TIP: Cisplatino + Paclitaxel + Ifosfamida
- Trastuzumab
- VAC: Vincristina + Dactinomicina + Ciclofosfamida
- VeIP: Vinblastine + Ifosfamida + Cisplatino
- VIP: Etopósido + Ifosfamida + Cisplatino)
- Vinorelbina
Protocolo Antiemético
- Alto Riesgo Emetizante. Doxorrubicina-Ciclofosfamida. Setron endovenoso 30 min antes de quimioterapia. Granisetrón 10 mcg/kg. Ondansetrón 32 mg Tropisetrón 5 mg Más dexametasona 16 mg IV, 30 min antes de quimioterapia. Continuar con setron por via oral durante 5 días, a partir del día 2: Granisetrón 1 mg cada 12 horas. Ondansetrón 8 mg cada 12 horas. Tropisetrón 5 mg día.
- Moderado Riesgo Emetizante: a. Ciclofosfamida-methotrexante-5 fluouracilo. Setron endovenoso 30 min antes de quimioterapia. Granisetrón 10 mcg/kg. Ondansetrón 24 mg. Tropisetrón 5 mg. Mas dexametasona 16 mg IV 30 min antes de quimioterapia. Continua con setrón por via oral durante 5 días a partir del día 2: Granisetrón 1 mg cada 12 horas. Ondansetrón 8 mg cada 12 horas. Tropisetrón 5 mg día.
- Bajo Riesgo Emetizante a. Vinorelbine-5 fluoracilo. Dexametasona 16 mg IV 30 min antes de la quimioterapia. Continuar con metoclopramida 10 mg cada 8 horas o alizapride 50 mg VO cada 8 horas a partir del segundo día por 4 días.
- Minimamente Emetizante: Docetaxel o paclitaxel Metoclopramida hasta 30 mg IV 30 min antes de quimioterapia y continuar con 10 a 30 mg via oral cada 6 horas por 4 dias, asociado con antihistamínico, cuando se usen dosis altas de metoclopramida, tipo difenhidramina 50 mg vía oral cada 6 horas. NOTA: Los pacientes que presenten emesis no controladas con estos protocolos se les hará cambio o adición de nuevos medicamentos como benzodiacepinas.}
Cuadro de administracion de medicamentos antineoplasicos
Procedimiento de Manejo de Urgencias en Sala de Aplicaciones
Procedimiento de Manejo de Otras Emergencias Oncológicas
Procedimiento de Manejo de de Derrames