Programa de Seguridad del Paciente
Identificación

|
Nombre | Código | 
| |
| Programa de Seguridad del Paciente | PSP | |||
| Fecha de Emisión | Fecha de Actualización | Versión | ||
|
2013/01/25 |
2021-07-30 |
5 | ||
Elaboró: Equipo de Calidad
Revisó y Autorizo Ultima Versión: Comité de seguridad del paciente
Introducción
Luego del reporte “Errar es humano” del Instituto de Medicina de los Estados Unidos se inicio el movimiento mundial por la seguridad de los pacientes, en 2004 la Organización Mundial de la Salud (OMS) creó la antigua Alianza Mundial por la Seguridad de los paciente, hoy Programa de Seguridad del Paciente de la OMS que invita a trabajar en evitar eventos adversos prevenibles y mejorar la seguridad de la atención.
El estudio IBEAS, contiene experiencias de México, Costa rica, Colombia, Perú y Argentina evidencio que en estos países, en promedio 1 de cada 10 pacientes hospitalizados (10%) sufren al menos un daño durante su atención, En Colombia mostró una prevalencia de eventos adversos del 13,1%.
Oncomedic se ha preocupado por fundamentar una cultura de seguridad del paciente donde la prevención es el eje, esto lo logra mediante la implementación de procesos y procedimientos seguros, basados en guías y modelos de atención acordes a las necesidades de nuestros clientes y a las posibilidades de la organización y siguiendo los paquetes instruccionales del ministerio de protección social.
Adicionalmente se ha validado el reporte como un método que permite retroalimentar los procesos al identificar los factores que pueden contribuir en la generación de nuevos eventos adversos, hasta el 2012 se realizaron practicas relacionadas con búsquedas activas y pasivas de RAMs esperadas y no esperadas en forma cotidiana, posteriormente se implementa el programa de seguridad del paciente con el objetivo de continuar avanzando en la ejecución de procesos mas seguros, mediante búsquedas de otros eventos adversos o incidentes y la identificación de posibles situaciones que generan riesgos en la atención.
Política de Seguridad
Oncomedic se compromete fomentar con el paciente, la familia, los colaboradores y las EAPBS estrategias para la implementación y consolidación de un entorno seguro, mediante la incorporación de una cultura proactiva, previsiva, con procesos, estructuras y tecnologías seguras, recurso humano capacitado y confiable y pacientes empoderados y responsables de su salud que permitan la ejecución de buenas practicas, minimizando los riesgo de sufrir eventos adversos en la atención, una cultura justa y educativa que legitima el reporte como una forma de aprendizaje, que analiza las causas, establece medidas de mejoramiento y aprendizaje organizacional, así como responsable de su proceder con altos conceptos éticos.
Objetivo del Programa.
Objetivo General
Identificar los posibles riesgos a los que se puede ver expuesto el paciente durante su atención en oncomedic, planear, implementar y evaluar métodos de gestión del riesgo que permitan prevenir la ocurrencia de eventos adversos en los procesos de atención en salud mediante el despliegue de metodologías científicamente probadas y la adopción de herramientas prácticas que mejoren las barreras de seguridad y establezcan un entorno seguro de la atención en salud.
Objetivos Específicos
- Identificar los de riesgos en la atención de Oncomedic ltda
- Diseñar, ejecutar y evaluar que los procesos, procedimientos y guías de atención en salud que incluyan acciones administrativas, asistenciales y de manejo de medicamentos que aporten a la seguridad del paciente.
- Diseñar, ejecutar y evaluar estrategias que permitan disminuir el riesgo en la atención mediante acciones que reduzca el error generado por factores humanos.
- Diseñar, ejecutar y evaluar procesos, procedimientos de gestión de los riesgos físicos generados por la estructura, los equipos biomédicos y muebles de la institución
- Diseñar, ejecutar y evaluar programas de educación a los pacientes y sus familias que permitan el conocimiento y abordaje de los factores que pueden mejorar la seguridad de los procesos de atención.
- Diseñar, ejecutar y evaluar procesos que permitan identificar, reportar, analizar y realizar planes de mejoramiento a los eventos adversos generados en la organización
- Realizar evaluación y seguimiento de los planes de mejoramiento y el aprendizaje organizacional
- Comparar los datos sobre seguridad del paciente en la organización y compararlo con otras organizaciones.
Alcance
El programa de seguridad del paciente inicia desde los procesos de contratación, incluye la atención, control del paciente posterior a su tratamiento y análisis de la atención que se brida en Oncomedic ltda, todos los funcionarios, los usuarios y sus familias están involucrados de modo que todos seamos aliados en la seguridad de la atención.
Marco conceptual
Sustento Legal
- Asamblea Mundial de la Salud aprobó en mayo de 2002 la resolución WHA55.18, en las que solicito prestar mayor atención al problema de la seguridad del paciente, establecer y consolidar sistemas de base científica, para mejorar la seguridad de los pacientes y la calidad de la atención sanitaria.
- OMS 2004, Alianza Mundial para la Seguridad del Paciente
- En Colombia Decreto 1011 de 2006 apunta hacia la minimización de riesgos como su eje central de la atención.
- La resolución 256 del 2016 establece la vigilancia de eventos adversos.
Marco Referencial
Existe un amplio marco referencial en lo concerniente a seguridad del paciente, desde lineamientos internacionales hasta políticas nacionales se adoptan los términos de los paquetes institucionales del ministerio de protección social:
- Seguridad del Paciente: es el conjunto de elementos estructurales, procesos, instrumentos y metodologías basadas en evidencias científicamente probadas que propenden por minimizar el riesgo de sufrir un evento adverso en el proceso de atención de salud o de mitigar sus consecuencias.
- Peligro: es una circunstancia, un agente o una acción que puede causar daño.
- Atención en salud: servicios recibidos por los individuos o las poblaciones para promover, mantener, monitorizar o restaurar la salud.
- Indicio de Atención insegura: un acontecimiento o una circunstancia que puede alertar o provocar incremento del riesgo de ocurrencia de un incidente o evento adverso.
- Fallas de la atención en salud: una deficiencia para realizar una acción prevista según lo programado o la utilización de un plan incorrecto, lo cual se puede manifestar mediante la ejecución de procesos incorrectos (falla de acción) o mediante la no ejecución de los procesos correctos (falla de omisión) en las fases de planeación o de ejecución. Las fallas son por, definición, no intencionales.
- Fallas activas o acciones inseguras: son acciones u omisiones que tienen el potencial de generar daño o evento adverso. Es una conducta que ocurre durante el proceso de atención en salud por miembros del equipo misional de salud (enfermeras, médicos, regente de farmacia, fisioterapeuta, bacteriólogos, auxiliares de laboratorio, auxiliar de enfermería, odontólogos etc)
- Fallas latentes: son acciones u omisiones que se dan durante el proceso de atención en salud por miembros de los procesos de apoyo (Personal administrativo)
- Evento Adverso: Es el resultado de una atención en salud que de manera no intencional produjo daño. Los eventos adversos pueden ser prevenibles y no prevenibles.
- Evento adverso prevenible: Resultado no deseado, no intencional, que se habría evitado mediante el cumplimiento de los estándares del cuidado asistencial disponibles en un momento determinado.
- Evento Adverso no prevenible: Resultado no deseado, no intencional, que se presenta a pesar del cumplimiento de los estándares del cuidado asistencial.
- Factores contributivos: son las condiciones que predisponen una acción insegura (falla activa). Los factores contributivos considerados en el Protocolo de Londres son:
- Paciente: un paciente que contribuyó al error. Ejemplo: paciente angustiado, caso complejo, inconsciente.
- Tarea y tecnología: toda la documentación ausente, poco clara, no socializada, que contribuye al error. La tecnología o insumos ausente, deteriorada, sin mantenimiento, sin capacitación al personal que la usa, contribuye al error. Ejemplo: ausencia de procedimientos documentados sobre actividades a realizar, tecnología con fallas.
- Individuo: el equipo de salud (enfermeras, médicos, regente de farmacia, fisioterapeuta, bacteriólogos, auxiliares de laboratorio, auxiliar de enfermería, odontólogos etc) que contribuyen a la generación del error. Ejemplo: ausencia o deficiencia de habilidades y competencias, estado de salud (estrés, enfermedad), no adherencia y aplicación de los procedimientos y protocolos, no cumple con sus funciones como diligenciamiento adecuado de historia clínica.
- Equipo de trabajo: todas las conductas de equipo de salud (enfermeras, médicos, regente de farmacia, fisioterapeuta, bacteriólogos, auxiliares de laboratorio, auxiliar de enfermería, odontólogos etc) que contribuyen al error. Ejemplo: comunicación ausente o deficiente entre el equipo de trabajo (por ejemplo en entrega de turno), falta de supervisión, disponibilidad de soporte (esto se refiere a interconsulta, entre otros).
- Ambiente: referente al ambiente físico que contribuye al error. Ejemplo: deficiente iluminación, hacinamiento, clima laboral (físico), deficiencias en infraestructura.
- Organización y gerencia: referente a las decisiones de la gerencia que contribuyen al error. Ejemplo: políticas, recursos, carga de trabajo.
- Contexto institucional: referente a las situaciones externas a la institución que contribuyen a la generación del error. Ejemplo: decisiones de EPS, demora o ausencia de autorizaciones, leyes o normatividad etc.
- Incidente: es un evento o circunstancia que sucede en la atención clínica de un paciente que no le genera daño, pero que en su ocurrencia se incorporan fallas en los procesos de atención.
Metodología de Diseño e Implementación del Programa
- Diagnostico y autoevaluación
- Diseño del programa
- Implementación del programa
- Evaluación del programa
- Plan de mejoramiento
Compromiso de la Dirección:
La dirección se ha comprometido con la seguridad del paciente como uno de los pilares de la organización prueba de ello es el compromiso expreso en cuanto a seguridad del paciente mediante el pacto interinstitucional de seguridad del paciente firmado el 26 de abril de 2012 entre el secretario de salud del Tolima y el gerente de Oncomedic ltda y la implementación que ha realizado del programa donde se ha empoderado y responsabilizado a cada uno de los funcionarios, pacientes, familiares y EAPBS de la seguridad del paciente.
Diagnóstico y Autoevaluación Organizacional
Para la realización y seguimiento del programa de seguridad del paciente se realizo un diagnostico periódico para tal fin se utilizan diferentes metodologías:
Encuesta de seguridad del paciente según funcionarios de Oncomedic
Se realizaron en total 17 encuestas al personal de la institución, incluye médicos, enfermeras, personal administrativo y logístico.
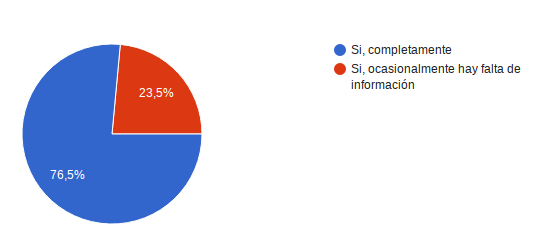
A la pregunta ¿Tiene conocimientos suficientes del sistema de seguridad social en salud y la forma en que se articula este al modelo de atención en Oncomedic, de modo que pueda dar información clara a los usuarios sobre la forma en que deben proceder para acceder de forma eficaz a la prestación del servicio dentro de la organización? 13 personas es decir el 76,5% respondió Si, completamente, el restante 23,5% respondió Si, ocasionalmente hay falta de información, refirieron estos últimos, el área de trabajo es amplia y cambiante por lo que se debe estudiar constantemente los casos que se presentan.
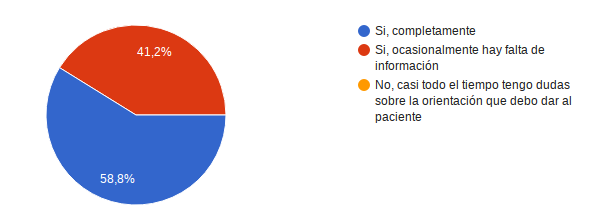
¿Tiene conocimientos suficientes sobre las patologías que se manejan en la organización, de modo que pueda dar información clara a los usuarios siguiendo los lineamientos del manejo de la misma? 10 personas corresponde al 58,8% respondió Si, completamente, el restante 41,2% respondió Si, ocasionalmente hay falta de información.
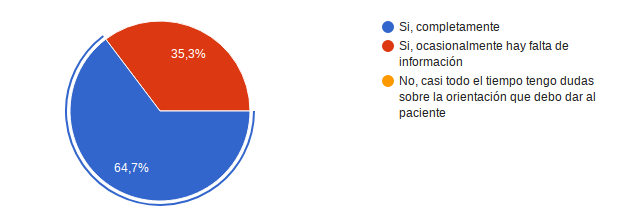
¿Tiene conocimientos suficiente sobre los procesos, procedimientos y guías que se manejan en la organización de modo que se siente preparado para realizar las actividades cotidianas dando seguridad en el servicio que presta a los usuarios ? 11 personas que corresponden al 64,7% contestaron Si, completamente, el restante 35,3% dice Si, ocasionalmente hay falta de información.
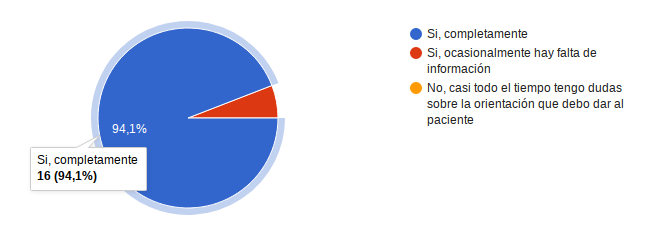
¿En caso de tener alguna duda sobre la forma de actuar o informar a los usuarios tiene claridad respecto a quien debe escalar la pregunta a fin de lograr la respuesta apropiada? 16 personas que corresponden al 94,1 respondió Si, completamente, solo una persona respondió Si, ocasionalmente hay falta de información.
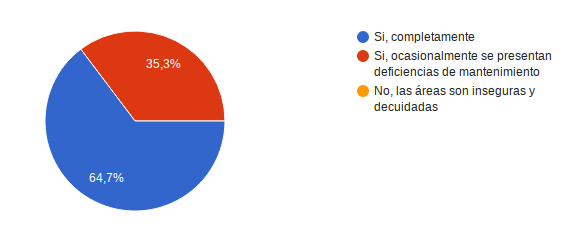
¿Considera que las instalaciones son seguras para la atención a los usuarios? 11 personas es decir el 64,7% dijo Si, completamente, el restante 35,3% refirió Si, ocasionalmente se presentan deficiencias de mantenimiento
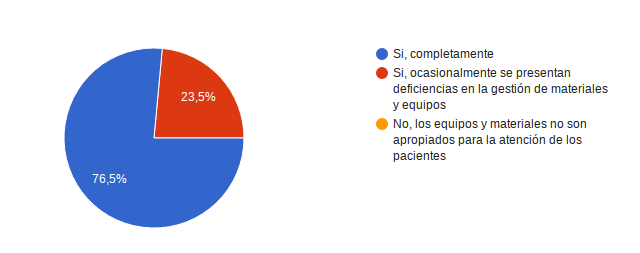
¿Considera que los equipos y materiales usados son seguros para la atención a los usuarios? 13 personas es decir el 76,5% refirió Si, completamente, el restante 23,5% Si, ocasionalmente se presentan deficiencias en la gestión de materiales y equipos.
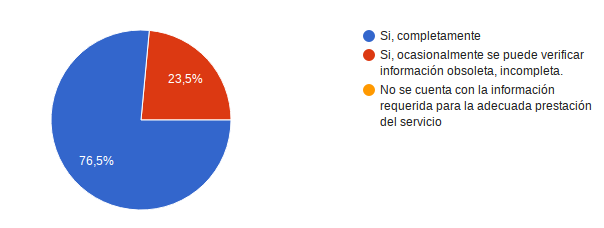
¿La documentación de Oncomedic es completa, actualizada y apropiada para prestar un buen servicio? 13 personas es decir el 76,5% considero Si, completamente Si, el restante 23,5% refirió ocasionalmente se puede verificar información obsoleta, incompleta.
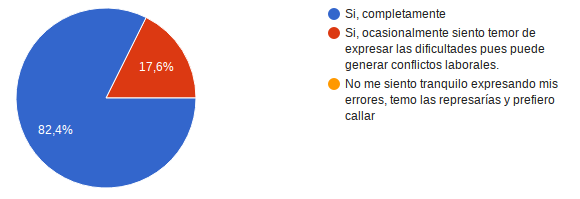
¿En caso de presentarse una desviación en el proceso de atención, un incidente de seguridad del paciente o un evento adverso siente que puede expresar lo ocurrido logrando los mejores resultados para el paciente y la organización sin que ello signifique alguna dificultad laboral? 14 personas es decir el 82,4% refirieron estar completamente tranquilas de expresar las dificultades, el restante 17,6% dijo que ocasionalmente siente temor de expresar las dificultades pues puede generar conflictos laborales.
Adicionalmente se realizo la Encuesta de percepción de seguridad de la atención a 58 pacientes y se obtuvo los siguientes resultados de los pacientes:
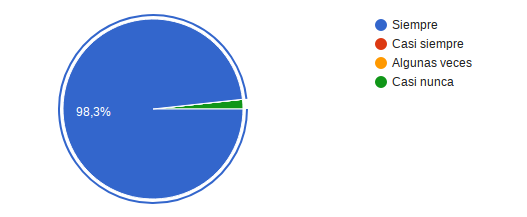
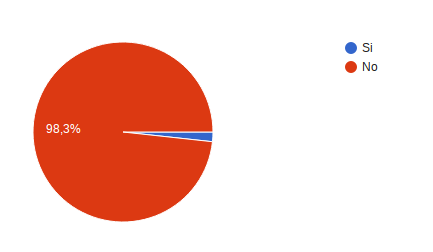
A la pregunta ¿Recibió suficiente información sobre su tratamiento? 57 es decir el 98,3% refirió siempre y se identifico 1 respuesta con nunca,ante este resultado se llamo nuevamente al paciente para aclara que pasaba y en un momento dado poder aclara las dudas o dificultades, sin embargo el paciente refirió que si había recibido la información, que se trataba probablemente de un error de digitación.
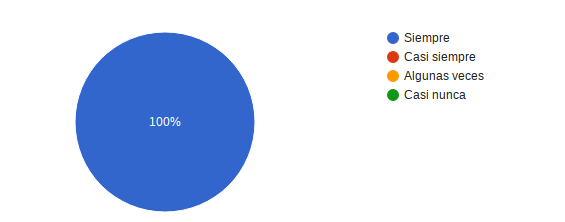
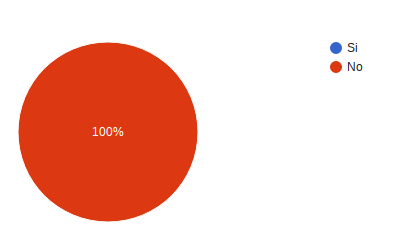
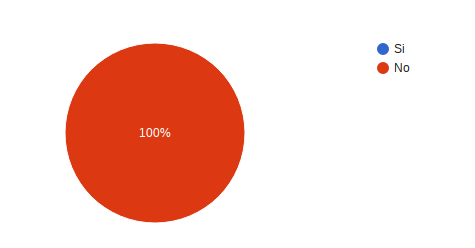
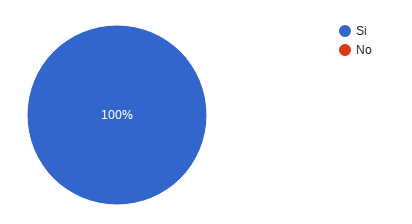
¿Pudo preguntar al personal de Oncomedic Ltda las dudas que tenía? el 100% contesto Siempre.
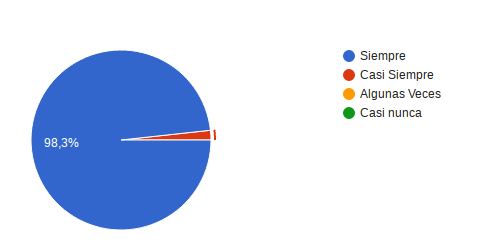
¿Fue suficientemente informado sobre a quién podía preguntar en caso de que tuviera alguna duda? 57 es decir el 98,3% refirió siempre y se identifico 1 respuesta con Casi Siempre.
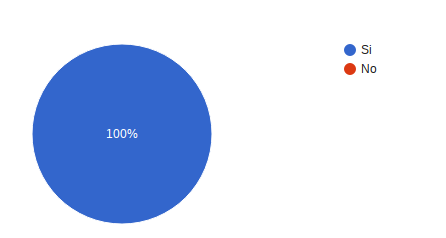
¿El personal contestó de forma clara y comprensible a sus preguntas? 100% respondió siempre.
¿Le pidieron su consentimiento o permiso antes de realizar el tratamiento? 100% respondió siempre.
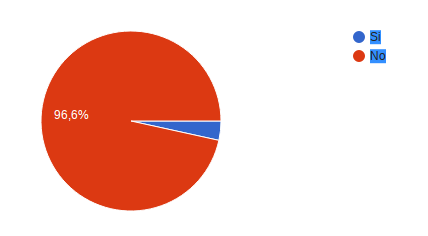
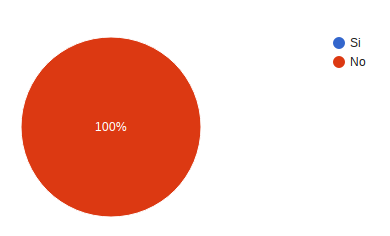
¿Ha tenido alguna infección durante el tratamiento? 56 es decir el 96,6% dijo no haber tenido infecciones, 2 que corresponden al 3,4% dijeron si haber sufrido infecciones durante el tratamiento.
¿Ha tenido una reacción alérgica debido a la medicación? 57 es decir el 98,3% refirió no 1 respuesta con si.
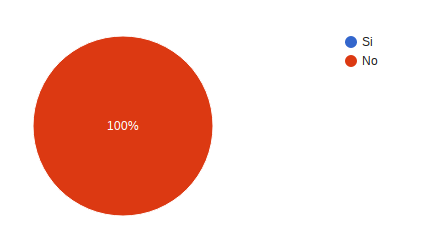
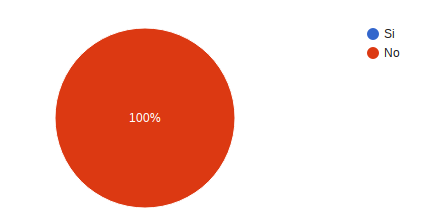
¿Se cayó o tuvo algún tipo de accidente durante su estancia en Oncomedic? 100% respondió no.
¿Le dieron una medicación equivocada durante su tratamiento? 100% respondió no.
¿Fue confundido/a con otro/a paciente durante su tratamiento? 100% respondió no.
¿Conoce los tiempos más apropiados para la aplicación de sus medicamentos? 100% respondió Si.
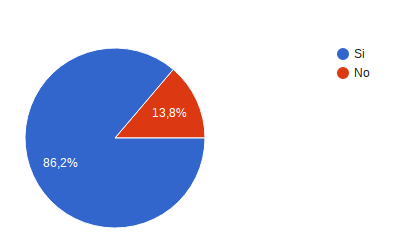
¿Se han cumplido esos tiempos? 50 pacientes es decir 86,2% respondieron si el restante 13,8% respondió no, cuando se revisa la causa de los retrasos el 75% refirió que se presentaron retrasos en la entrega de las autorizaciones y los medicamentos, 1 usuario refirió que no sabia manejar la plataforma de la EAPBS y otro que no había actualizado la información en la EAPBS lo que genero las demoras.
Dentro de las instalaciones físicas identifica áreas o equipos que puedan causar riesgo durante su atención? 100% de los usuarios respondió no.
¿Ha sufrido un incidente durante su atención en Oncomedic? 100% refirió no.
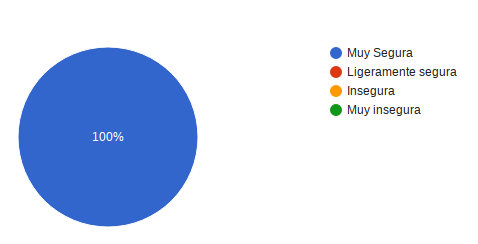
Sensación de seguridad que le ha producido la atención en Oncomedic. 100% responde muy buena.
- Caracterización de los riesgos por áreas de trabajo: De acuerdo a la encuesta realizada en la que se valora la percepción del riesgo en la diversas unidades funcionales se encontró que en el área de recepción administrativa el 70% del personal percibe riesgos generados por la Infraestructura física, el 30% riesgos generados por el trato cordial en la atención de usuario y procesos de información al usuario; en el área de enfermería el 30% percibe riesgos en la efectividad de los tratamiento, 60% en los procesos de administración de medicamentos al paciente, 50% cree que hay riesgo en el procesos de información al usuarios, 40% considera que hay riesgo de caída de pacientes y aspectos de bioseguridad. En el area de Consultorios - 10% considero riesgo de Bioseguridad, 20% procesos de información al usuario, 10% procesos propios de la consulta medica, 10% trato cordial en la atención de usuarios, 30% Confusión de pacientes o usuarios. En el servicio farmacéutico se referencia 50% de riesgos de bioseguridad, 30% de riesgo por incumplimiento de protocolos de recepción técnica de los medicamentos, 20% en los procesos de información al usuario (barreras de acceso), 10% por aspectos de infraestructura, 30% por la oportunidad en la entrega de los medicamentos, 70% por Incumplimiento de protocolos de preparación del medicamento. En los baños 50% de los funcionarios creen que hay riesgos de caída de los pacientes 40% en aspectos de bioseguridad, 20% en aspectos de Infraestructura física. En los pasillos 20% de aspectos de bioseguridad, infraestructura física, 30% caída de los pacientes en los pasillos.
- Ocurrencia: Qué tan frecuentemente se proyecta que ocurra la causa o el mecanismo de falla específico. Se estima la posibilidad de ocurrencia en una escala de 1 a 10.
- Severidad: Es una evaluación de la seriedad del efecto del modo de falla potencial en el cliente.
- Controles actuales del proceso: Se describen los controles que previenen que en cierto grado ocurra el modo de falla o que detectan el modo de falla que se presentará.
- Detección: Evalúan la probabilidad de que los controles de proceso que se proponen detecten una causa potencial o el modo de falla subsecuente. Se usa una escala de 1 a 10.
- Diagnostico Organizacional de Riesgos y Estrategias de Gestión Segun esta matriz se pudo establecer todos los riesgos que se pueden presentar en la institución asi:
Procesos Administrativos
- Fluctuaciones en la contratación y características de los acuerdos EAPBS
- Asignación de las citas en forma inapropiada.
- Pacientes mal remitidos a la institución
- Pedidos, solicitudes y ordenes inadecuadas
Documentación
- Protocolos desactualizados.
- Hojas de evolución/historias clínicas/evaluaciones/interconsulta
- Identificación inapropiada de usuarios y medicamentos
Atención
- Planeación tratamiento
- Ejecución tratamiento
- Seguridad en el uso de ayudas diagnosticas
- Complicaciones inmediatas generadas por la atención
- Identificación del paciente inapropiado
- Inadecuado manejo del Consentimiento informado
Medicamentos y dispositivos
- Adquisisción de medicamentos y dispositivos
- Conservación, custodia y almacenamiento de medicamentos
- Preparación/dispensación
- Distribución/Administración
- Supervisión Información/instrucciones
Personal
- Idoneidad del profesional para ejercer la función
- Comunicación
- Falta de previsión y cultura de seguridad
- Cansancio
- Falta de ética, capacidad de liderazgo y gestión
- Funcionarios que actúan como vectores de microorganismos infecciosos
Ambiente Físico
- Estructuras (Escaleras, Rampas, baños)Ausencia de superficie antideslizante en el piso
- Ausencia de bandas antideslizantes y soportes en baños y duchas.
- Camillas sin barandas.
- Iluminación inadecuada.
- Obstáculos en los pasillos y áreas de circulación.
- Equipos (Muebles, equipo biomedico)
- Agentes biológicos
- Agentes Químicos
- Sofware
- Inadecuado manejo de Residuos
Paciente
- Condiciones del paciente: Edad, Genero y patología
- Falta de conocimiento
- Deterioro nutricional del paciente
- Entorno familiar y social
Coordinación del Programa y Funciones del Coordinador
El programa de seguridad del paciente sera coordinado por el coordinador de calidad quien debe:
- Establecer, implementar y evaluar la metodología, para identificar el panorama de riesgos en la atención de Oncomedic ltda
- Coordinar con los diferentes servicios el diseño, ejecución y evaluación de los procesos, procedimientos y guías de atención en salud que incluyan acciones administrativas, asistenciales y de manejo de medicamentos que aporten a la seguridad del paciente
- Diseñar, ejecutar y evaluar estrategias que permitan disminuir el riesgo en la atención mediante acciones que reduzca el error generado por factores humanos.
- Diseñar, ejecutar y evaluar procesos, procedimientos de gestión de los riesgos físicos generados por la estructura, los equipos biomédicos y muebles de la institución
- Diseñar, ejecutar y evaluar programas de educar a los pacientes y sus familias que permitan el conocimiento y abordaje de los factores que pueden mejorar la seguridad de los procesos de atención.
- Diseñar, ejecutar y evaluar procesos que permitan identificar, reportar, analizar y realizar planes de mejoramiento a los eventos adversos generados en la organización
- Realizar evaluación y seguimiento de los planes de mejoramiento y el aprendizaje organizacional
- Comparar los datos sobre seguridad del paciente en la organización y compararlo con otras organizaciones
Campo De Aplicación del Programa
El programa de seguridad del paciente se aplica a todas las areas de la institución pues el actuar de nuestra organización esta enmarcado dentro de los lineamientos de la seguridad del paciente y esta articulado con las instituciones con las que se contrata
Estrategias, Acciones y Responsable
-Permitir que sea el experto quien haga las cosas
- Confiar cada vez menos en la memoria.
- Gestionar el riesgo de cada actividad
- Alertar sin miedo sobre el error
- Compartir el aprendizaje
- Ante la duda, pedir ayuda
-Adhesión a las guías de práctica clínica
-Adhesión a las guías de procedimientos de enfermería
- Adhesión a las listas de chequeo que verifican la adherencia a las prácticas seguras
Prevención de Eventos adversos
- Personal seguro e Idóneo para la actividad que debe realizar Gestión de Recursos Humanos
- Planeación y documentación de procesos y procedimientos seguros Programa de Gestión Documental
- Implementación y Evaluación de Procesos y Procedimientos Administrativos Seguros Procesos Administrativos y financieros
- Implementación y Evaluación de Procesos y Procedimientos Asistenciales Seguros Consulta Especializada, Soporte Asistencial y Enfermería y Aplicación de Medicamentos, Administración segura de medicamentos Identificación del paciente Paquete instruccional.
- Adherencia a Guías de practica clínica
- Gestión de medicamentos e insumos seguros Procesos del Servicio Farmacéutico Programa de farmacovigilancia Paquete Instruccional seguridad en el uso de los medicamentos.
- Ambiente Físico Seguro Gestión de Recursos
- Prevención de infecciones Paquete instruccional Orden Aseo y Bioseguridad
- Profesionales Seguros Gestión de Recursos
- Pacientes Seguros Proceso de Informacion al Usuario Comunicación con el usuario paquete instruccional.
- Procedimiento de Prevención y Reducción del Riesgo de Caidas Paquete instruccional.
- Reglamento de Ingreso a Oncomedic
- Funcionabilidad de los procedimientos de consentimiento informado, Paquete instruccional.
Reporte de Eventos Adversos
Crear y mantener una cultura del reporte es un gran reto institucional en 2002 Shekelle 25 encontró que los médicos son más renuentes que las enfermeras a reportar eventos, dentro de las barreras identificas se evidencio la falta de retroalimentación sobre la acción tomada (57.7%), las limitaciones de la forma de reporte (muy larga 54.2%), que no consideran necesario reportar cosas triviales (51.2%), que se olvidan de reportar por estar muy ocupados (47.3%) o simplemente, no creen que reportar sea su responsabilidad (37.9%).
A continuación se relaciona el proceso para el reporte de eventos adversos en Visof:
• Clic en Salud – Sistema de Calidad- evento adverso
• Clic en Nuevo
• Colocar el numero de admisión del paciente
• Numero de Documento del afiliado
• Seleccionar el Contrato al cual pertenece el afiliado
• En el ítem “servicio” seleccionar apoyo terapéutico
• En el ítem “asociado” seleccionar el caso correspondiente
• Colocar el nombre del funcionario que ejecutaba la actividad durante el evento
• Descripción del evento presentado
• En el campo “notificado por” escribir el nombre de la persona que esta realizando el reporte.
• Clic en grabar.
El comité de seguridad del paciente es el responsable de realizar el seguimiento al evento presentado. Luego de analizar el caso y realizar las respectivas investigaciones, se debe realizar el registro del seguimiento en visof, para esto debe ejecutar el siguiente paso a paso:
• Salud – Sistema de calidad – Evento adverso
• Clic sobre el consecutivo del evento sobre el cual se va a realizar el informe detallado.
• Se evidencia el formulario pre llenado, en donde se debe diligenciar la parte destinada para el “Comite de seguridad”
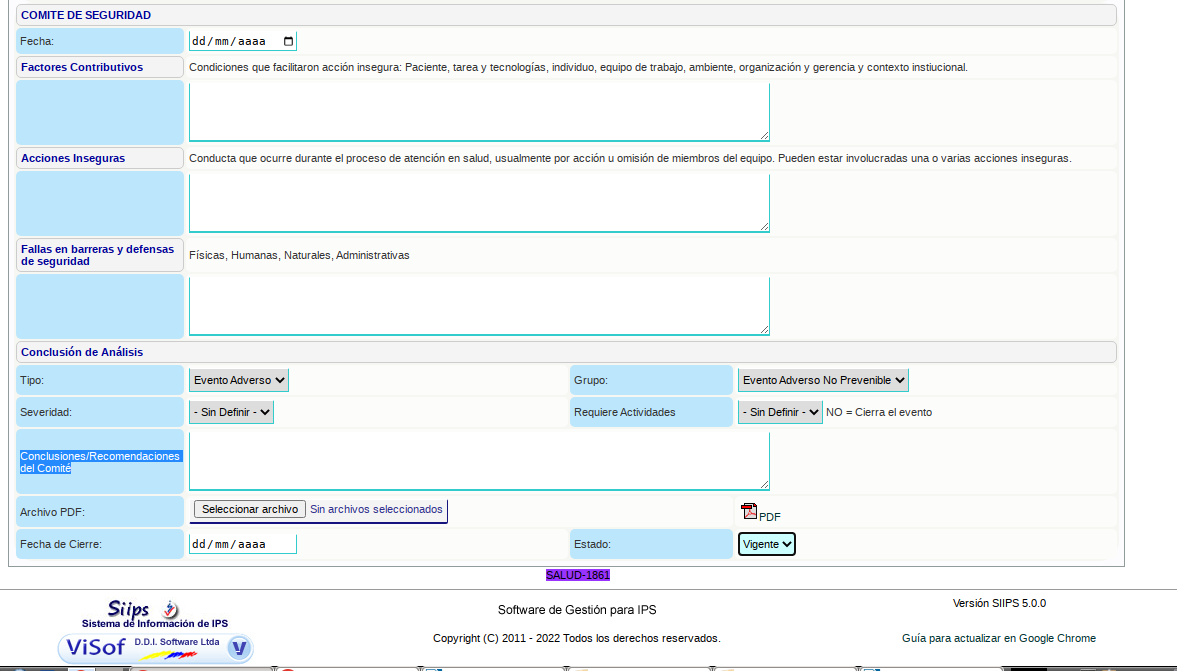 • Diligenciar la fecha en la cual se realiza el seguimiento al evento
Relacionar los Factores Contributivos; las Acciones Inseguras; las Fallas en barreras y defensas de seguridad, de igual manera diligenciar los campos destinados en “Conclusión de Análisis” en donde se debe estipular la siguiente información: “Tipo” en donde se enuncia si es un evento adverso, una falla o un incidente; “Severidad” definir si es serio o no serio; “Grupo” seleccionar si es un evento adverso prevenible, evento adverso no prevenible, falla activa o acción insegura, falla de la atención en salud, falla latente o incidente; “Requiere Actividades” seleccionar si o no; realizar las respectivas “Conclusiones/Recomendaciones del Comité”; adjuntar imágenes o documentos de evidencias; seleccionar el estado Si esta vigente y cuando se realice el cierre del mismo, se debe colocar la fecha del cierre.
• Diligenciar la fecha en la cual se realiza el seguimiento al evento
Relacionar los Factores Contributivos; las Acciones Inseguras; las Fallas en barreras y defensas de seguridad, de igual manera diligenciar los campos destinados en “Conclusión de Análisis” en donde se debe estipular la siguiente información: “Tipo” en donde se enuncia si es un evento adverso, una falla o un incidente; “Severidad” definir si es serio o no serio; “Grupo” seleccionar si es un evento adverso prevenible, evento adverso no prevenible, falla activa o acción insegura, falla de la atención en salud, falla latente o incidente; “Requiere Actividades” seleccionar si o no; realizar las respectivas “Conclusiones/Recomendaciones del Comité”; adjuntar imágenes o documentos de evidencias; seleccionar el estado Si esta vigente y cuando se realice el cierre del mismo, se debe colocar la fecha del cierre.
| Nombre del Procedimiento | Vigilancia de eventos adversos. |
| Responsable | Encargado del programa de seguridad del paciente. |
| Alcance |
Inicio: Reporte de los eventos adversos ocurridos durante y posterior al tratamiento instaurado. Búsquedas activas, reporte de eventos. |
| Descripción de los procedimientos |
|
| Periodicidad | Mensual |
| Estándar |
100% Numerador: Numero de eventos adversos presentados </u> X 100 Numero de eventos adversos gestionados |
Estudio de Eventos Adversos. Protocolo de Londres
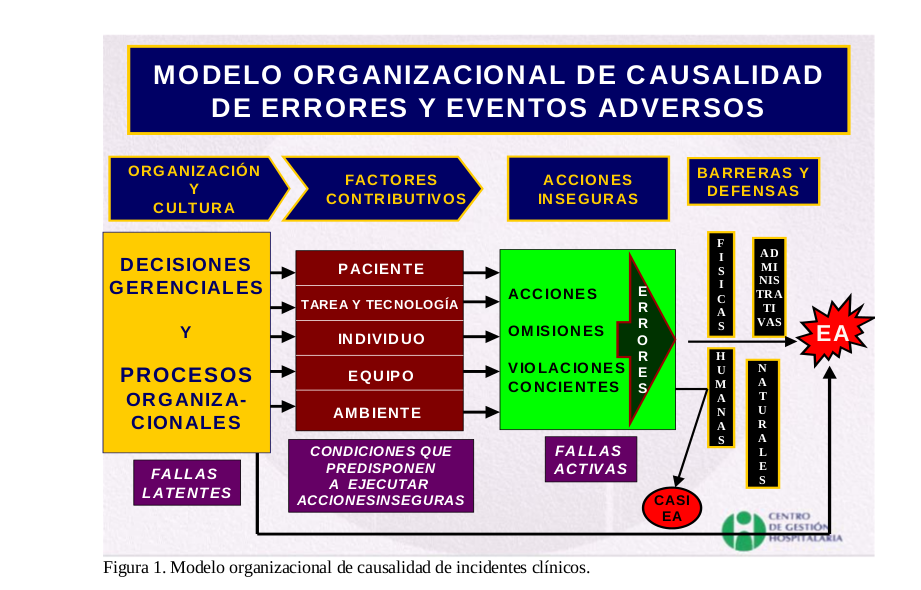
El protocolo de Londres es una versión revisada y actualizada de un documento previo conocido como “Protocolo para Investigación y Análisis de Incidentes Clínicos”2. se basa en el modelo organizacional de accidentes de James Reason
Diagrama
Durante el análisis de un incidente cada uno de estos elementos se considera detalladamente y por separado, comenzando por las acciones inseguras y las barreras que fallaron, hasta llegar a la cultura y procesos organizaciones.
- Determinación de la Investigación: Todo incidente o evento adverso que ocurre dentro de la organización es estudiado y analizado a fin de lograr avances en la seguridad del paciente.
- Selección del Equipo Investigador: de rutina la investigación la lidera el encargado del programa con el soporte del comité de seguridad del paciente o de las personas que según el caso se requieran.
Obtención y Organización de Información.
Todos los hechos, conocimiento y elementos físicos involucrados deben recolectarse tan pronto como sea posible.
- Historia clínica completa.
- Protocolos y procedimientos relacionados con el incidente.
- Declaraciones y observaciones inmediatas.
- Entrevistas con los involucrados.
- Evidencia física (planos del piso, listas de turnos, hojas de vida de los equipos involucrados, etc).
- Otros aspectos relevantes tales como índice de rotación del personal y disponibilidad de personal bien adiestrado.
Precise la Cronología del Incidente.
- Las entrevistas, las declaraciones y las observaciones de quienes participaron de alguna manera en el incidente, junto a la historia clínica, deben ser suficientes para establecer qué y cuándo ocurrió. El equipo investigador tiene la responsabilidad de identificar cualquier discrepancia entre las fuentes. Es útil familiarizarse con alguna de las siguientes metodologías para precisar las cronología:
- Narración. Tanto las entrevistas como la historia clínica proporcionan una cronología narrativa de lo ocurrido que permite entender cómo sucedieron los hechos y cuál fue el papel y las dificultades enfrentadas por los involucrados.
- Diagrama. Los movimientos de personas, materiales, documentos e información pueden representarse mediante un dibujo esquemático.Puede ser útil ilustrar la secuencia de hechos como deberían haber ocurrido de acuerdo con las políticas, protocolos y procedimientos, y compararla con la que verdaderamente ocurrió cuando se presentó el
Recomendaciones para la Entrevista
- Lugar privado y relajado, lejos del sitio donde ocurrió el incidente.
- El entrevistado puede estar acompañado por quien desee.
- Explique al entrevistado el motivo de la entrevista.
- Evite el estilo confrontacional y los juicios de valor.
- Garantícele que lo que diga no va a ser objeto de represalias y va a mantenerse bajo estricta confidencialidad.
- Identifique el papel del entrevistado en el incidente y registre el límite de su participación.
- Establezca con su ayuda la secuencia de hechos que llevaron al incidente, tal como él la vivió.
- Compare esta información con la secuencia general que se conoce hasta el momento.
- Explique al entrevistado el significado del término acción insegura e ilustre el concepto con un ejemplo diferente al caso que se investiga.
- Invite al entrevistado a identificar acciones inseguras relevantes para el caso, sin preocuparse por si alguien es o no culpable.
- Explique al entrevistado el significado del término factor contributivo e incentive su identificación sistemática mediante ilustrativos.
- Cuando el entrevistado identifica un factor contributivo pregúntele si es específico para la situación actual o si se trata de un problema general de la unidad asistencial.
- Permita que el entrevistado haga todas las preguntas que tenga.
- Las entrevistas deben durar entre 20 y 30 minutos.
Identificación de las Acciones Inseguras
Una acción insegura es una conducta que ocurre durante el proceso de atención en salud, usualmente por acción u omisión de miembros del equipo. En un incidente pueden estar involucradas una o varias acciones inseguras. Las acciones inseguras tienen dos características esenciales:
- La atención se aparta de los límites de una práctica segura.
- La desviación tiene al menos el potencial directo o indirecto de causar un evento adverso para el paciente.
Ejemplos de acciones inseguras:
1. No monitorizar, observar o actuar.
2. Tomar una decisión incorrecta.
3. No buscar ayuda cuando se necesita.
Es útil organizar una reunión con todo el personal involucrado en el incidente para que entre todos intenten identificar las principales acciones inseguras. La gente que de alguna manera participó en el incidente usualmente es capaz identificar el motivo por el cual ocurrió. El facilitador debe asegurarse de que las acciones inseguras sean conductas específicas –por acción o por omisión- lugar de observaciones generales acerca de la calidad de atención.
Identificación de los Factores Contributivos
Son condiciones que facilitaron o predispusieron a una acción insegura:
• Paciente muy angustiado que le impide entender instrucciones.
• Ausencia de protocolos.
• Falta de conocimiento o experiencia.
• Mala comunicación entre el miembros del equipo asistencial.
• Carga de trabajo inusualmente alta o personal ineficiente.
Cuando se ha identificado un gran número de acciones inseguras es bueno seleccionar las más importantes y proceder a analizarlas una a una, dado que cada una tiene su propio conjunto de factores contributivos.
Personal Asistencial:
- Carga de trabajo y fatiga
- Conocimiento, pericia o experiencia inadecuados
- Supervisión o instrucción insuficientes
- Ambiente social (clima laboral, relaciones interpersonales)
Ambiente Físico:
- Sistemas de comunicación deficientes
- Mantenimiento insuficiente de equipos e instalaciones
- Ruido, luz, espacio.
Procedimientos Deficientes
- Disponibilidad de guías y protocolos
- Cumplimiento de las guías y protocolos
- Disponibilidad pruebas de laboratorio
Paciente
- Personalidad, lenguaje, creencias religiosas y problemas psicológico
Contexto Clínico
Condición clínica del paciente en el momento en que se ejecutó la acción insegura (hemorragia severa, hipotensión progresiva). Esta es información crucial
para entender las circunstancias del momento en que ocurrió la falla.
Recomendaciones y Plan de Acción
El plan de acción debe incluir la siguiente información:
- Priorización de los factores contributivos de acuerdo con su impacto sobre la seguridad futura de los pacientes.
- Lista de acciones para enfrentar cada factor contributivo identificado por el equipo investigador.
- Asignar un responsable de implementar las acciones.
- Definir tiempo de implementación de las acciones.
- Identificar y asignar los recursos necesarios.
- Hacer seguimiento a la ejecución del plan.
- Cierre formal cuando la implementación se haya efectuado o fijar fecha de seguimiento para evaluar la efectividad del plan de acción.
El equipo investigador debe ser realista en cuanto a las recomendaciones que propone con el fin de que se traduzcan en mejoramientos comprobables por toda
la organización. Cuando se plantean es aconsejable tener en cuenta su complejidad, los recursos que requieren y el nivel de control del que dependen.
En ese orden de ideas se debe categorizar cada recomendación de acuerdo con el nivel de control del que depende: individual / grupal, local (equipo), departamento/ dirección / organización / autoridad gubernamental y asignar personas con el estatus administrativo y gerencial adecuado para garantizar su ejecución. De esta manera se promueve la cultura de seguridad, pues la gente al ver que el proceso efectivamente conduce a mejoramientos entiende su importancia y se apropia de él.
Rondas de Seguridad
Son visitas planificadas que permiten establecer una interacción directa con el personal y los pacientes con el fin de consolidar de una cultura de seguridad, identificar practicas inseguras y la intervención in situ de las mismas, adicionalmente es la oportunidad de evaluar con el paciente su percepción de seguridad en la institución y crear compromisos con el personal responsable de la atención del paciente y el paciente mismo, para mejorar la seguridad en la atención.
Metodología
- Planeación
- Describir la metodología de la ronda.
- Formación del equipo de las Rondas de Seguridad de ser necesario.
- Aprobación del plan por la dirección.
- Elaboración de un cronograma anual de Rondas de Seguridad, en el cual se debe detallar la fecha y hora en que se efectuará la Ronda de Seguridad, sin especificar el servicio a visitar, el cual se identificara el mismo día.
- Frecuencia y Periodicidad: en cada unidad funcional se debe realizar una ronda trimestral
- Duración: debe ser de aproximadamente una hora para cada sesión sin cancelaciones.
- Elaboración de listas de chequeo para las rondas de seguridad
- Implementación de la Ronda:
- Conversación de corredor.
- Conversaciones individuales.
- Observación directa.
- Revisión de Historias Clínicas.
- Entrevistar tanto personal de salud como pacientes.
- Utilización de formato de verificación.
- Consignar las observaciones en acta.
- Informar a la Gerencia por medio de acta y a las unidades o servicios involucrados para cumplimiento de las recomendaciones.
- Reconocimiento escrito a quienes realizan prácticas seguras.
- Verificación de Actividades
- Informar a la Gerencia
- Extender una felicitación escrita al personal de salud que realiza buenas prácticas sanitarias evidenciadas en la Ronda de Seguridad.
- Cada problema identificado deberá servir de insumo en la ejecución de Proyectos de Mejora Continua garantizando el compromiso institucional y su sostenibilidad.
- Aspectos a Evaluar en las Rondas de Seguridad
- Historias clínicas adecuadamente diligenciadas y disponibles para las actividades clínicas
- Identificación de los pacientes durante la atención
- Gestión de medicamentos
- Administración de medicamentos
- Disposición de residuos
- Lavado de manos
- Uso de barreras de bioseguridad
- Gestión de equipos biomedicos
- Conocimiento del paciente de su enfermedad y los tratamientos que se le van a prestar
- Consentimiento informado
- Equipo de la Ronda
- Gerente o delegado de gerencia.
- Delegado de calidad.
- Delegado de otra unidad funcional.
Sesiones Breves de Seguridad del Paciente
Las sesiones breves permiten crear conciencia sobre muchos aspectos de seguridad del paciente, fomentar ambientes en los que se comparte información sin represalias e integra información teórica con el día a día de la Institución al personal de base de las diversas áreas, consisten en reunir al personal del servicio durante cinco minutos, para discutir cualquier teman relacionado con seguridad del paciente, entre ellos las condiciones inseguras en cuanto al uso de medicamentos, caídas, equipos.
También pueden utilizarse antes de comenzar procedimientos para garantizar que el protocolo es claro y conocido por todos y que están todos los elementos necesarios en el momento y lugar que se requiere.
El personal debe entender que el propósito de esta actividad es generar conciencia acerca de asuntos de seguridad, nunca criticar el desempeño de los individuos, ni mucho menos detectar fallas para impartir sanciones.
Debe garantizarse que la información que se está compartiendo no se grabará ni se usará de manera punitiva. Debe igualmente estimularse la participación de todos los asistentes mediante preguntas abiertas, si no hay contribuciones espontáneas.
- Recomendaciones Generales
- Reúna a todos las personas 5 minutos, al inicio o cambio de turno dos veces por semana
- Realice una información breve, y muy clara sobre un aspecto a mejorar
- Socialice o retroalimente un caso del servicio o de la institución, ¿que mensaje quiere dejar?
- Motive y comprometa al personal con el cambio
Resultado Esperado, Indicadores y Metas
- Gestión del 100% de los eventos adversos e incidentes de acuerdo a la gravedad y complejidad de los mismos
- >90% de satisfacción en el clima de seguridad (Comunicación efectiva)
- >90% de percepción de seguridad en el paciente (Comunicación efectiva)
- Eventos adversos inferiores al 5% de las atenciones.
- Errores en administración de medicamentos inferior al 1%.
- Menos del 2% de caídas de pacientes.
- Menos del 2% de infecciones de pacientes generadas por la atención.
- 100% de pacientes identificados correctamente.
Tiempo de ejecución y Fecha de Revisión del Programa.
El programa de seguridad del paciente tiene una programación anual, se inicia a partir de su aprobación, el cronograma de las actividades lo realizara el comite de seguridad del paciente. y se realizara informe anual de actividades al comite de calidad
Recursos del Programa
Recursos Humanos
Todo el personal de la organización se comprometio con el programa de seguridad del paciente, así mismo se tiene establecido un coordinador del programa de seguridad del paciente que es el encargado de liderar los procesos
Equipos y Elementos
Se cuenta con ayudas audiovisuales, material escrito, afiches y carteleras y software para la divulgación de campañas y programas de promoción y prevención.
Recursos Físicos
Se cuenta con salón de reuniones y tablero para exposición.
Bibliografia
PAQUETES INSTRUCCIONALES GUÍA TÉCNICA “BUENAS PRÁCTICAS PARA LA SEGURIDAD DEL PACIENTE EN LA ATENCIÓN EN SALUD”