Cáncer de pulmón
Regresar a Consulta Especializada
Identificación
|
Nombre |
Código |
|||
|
Guía de Practica clínica (GPC) Para el Tratamiento Farmacologico y Seguimiento del Paciente con Cancer de Pulmon |
MPA1G | |||
|
Fecha de Emisión |
Fecha de Actualización |
Versión | ||
|
2011/09/08 |
2013/10/25 |
2 | ||
Elaboró: Documento adaptado de las guías de manejo del Instituto Nacional de Cancerología de Colombia y el Ministerio de Protección Social
Revisó y Autorizo Ultima Versión: Comité de tumores 2013/10/25
Objetivo
Servir de apoyo al personal de Oncomedic ltda, para establecer los criterios mínimos indispensables para el adecuado manejo y seguimiento de pacientes con cáncer de pulmon céluas pequeñas, de acuerdo al estadio, que garanticen una atención médica integral, homogénea, con calidad, equidad y eficiencia articulada a los protocolos de manejo del instituto Nacional de Cancerologia.
Alcance
Las recomendaciones generadas en esta guía podrán contribuyen a la toma de decisiones clínicas.
Marco Conceptual
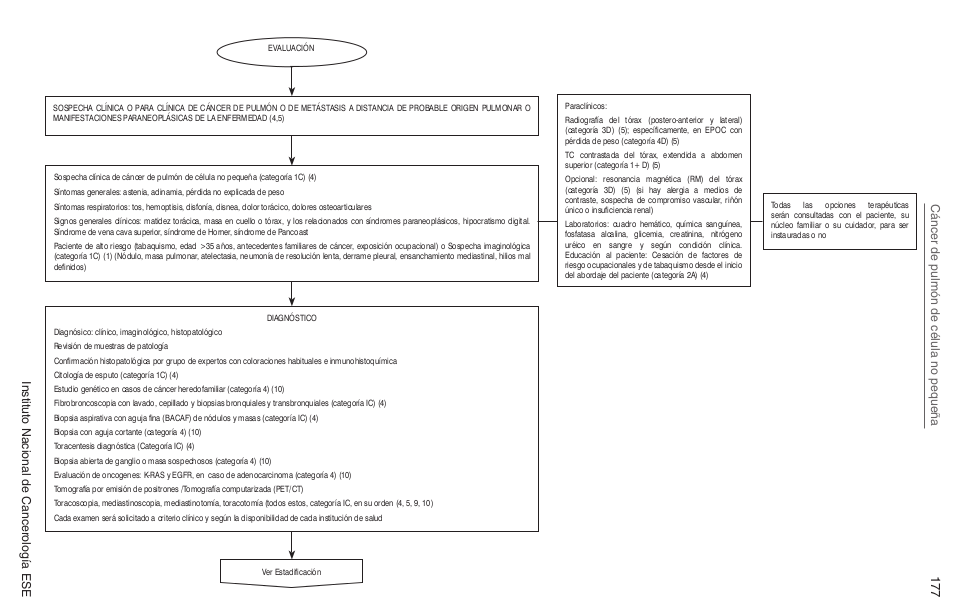
El cáncer de pulmón es la patología maligna mas frecuente en el mundo durante varias décadas, en 2008 se estimaron 1.610.000 casos nuevos, lo que representa el 12,7% del total de casos nuevos de cáncer (sin incluir cáncer de piel) de todo el mundo. En Colombia se estiman 2.697 casos nuevos anuales en hombres, y 1.772 en mujeres, con tasas de incidencia de 16,3 casos nuevos por 100.000 hombres y 8,6 casos nuevos por 100.000 mujeres (1).
El cáncer de pulmón es clasificado clínicamente como de células pequeñas (14%), y de células no pequeñas (85%), para efectos de tratamiento.
El instituto nacional de cancerologia publico la 1 versión del Protocolo de manejo de la paciente con cáncer de cuello del útero en el 2009 y fue actualizado noviembre del 2010 como un aporte para el adecuado manejo de esta entidad patológica.
Acorde a la propuesta del ministerio de protección social y articulada a las características de oncomedic ltda la organización adapta las guías, de modo que aplica sin modificación las recomendaciones que pueden ser seguidas dentro de la organización de acuerdo a los estados clínicos de la enfermedad.
Descripción
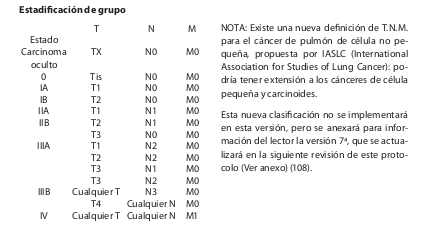
Clasificación TNM
American Joint Committee on Cancer, (6a edición) .
Tumor primario
- T0: No hay evidencia de tumor primario.
- TX: Tumor primario que no puede ser evaluado, o tumor certificado por la presencia de células malignas en el esputo o lavado bronquial, pero no visualizado por imágenes o broncoscopia
- TIS: Carcinoma in situ.
- T1: Tumor menor de 3 cm en su diámetro mayor, rodeado por pulmón o pleura visceral, sin evidencia broncoscópica de invasión más proximal del bronquio lobar (no en bronquio principal).
- T2: Tumor con cualquiera de los siguientes características de tamaño o extensión:
- Mas de 3 cm en su diámetro mayor
- Compromiso de bronquio principal, a >2 cm distal de la carina
- Invasión de pleura visceral asociado a atelectasia o neumonitis obstructiva extendida al hilio, pero que no compromete el pulmón entero
- T3: Tumor de cualquier tamaño que invade directamente cualquiera de los siguientes sitios:
- Pared torácica (incluyendo tumores del sulcus superior)
- Diafragma
- Pleura mediastinal
- Pericardio parietal
- Tumor en bronquio principal a mas de 2 cm distal de la carina, pero sin compromiso de ésta o atelectasia asociada, o neumonitis obstructiva del pulmón entero
- T4: Tumor de cualquier tamaño que invade cualquiera de los siguientes estructuras:
- Mediastino
- Corazón
- Grandes vasos
- Tráquea
- Esófago
- Cuerpos vertebrales
- Carina
- Tumor con derrame pleural o pericárdico maligno, o con nódulos(s) tumoral(s) satélite(s) dentro del lóbulo tumoral primario del pulmón.
Ganglios linfáticos regionales (N)
- NX: Ganglios linfáticos regionales que no pueden ser evaluados
- N0: Sin metástasis en ganglios linfáticos regionales.
- N1: Metástasis en ganglios linfáticos peribronquiales ipsilaterales o hiliares ipsilaterales, y compromiso de ganglios intrapulmonares por extensión directa del tumor primario.
- N2: Metástasis a ganglio(s) linfáticos ipsilaterales mediastinales o subcarinales.
- N3: Metástasis a ganglio(s) linfáticos mediastinales contralaterales, hiliares contralaterales, escalenos ipsilaterales o contralaterales, o supraclaviculares.
Metástasis a distancia (M)
- MX: Presencia de metástasis a distancia que no pueden ser evaluadas.
- M0: Sin metástasis a distancia.
- M1: Metástasis a distancia presentes.
a.La mayoría de los derrames pleurales asociados a cáncer de pulmón son debidos al tumor. Sin embargo, en algunos pacientes con múltiples exámenes citopatológicos negativos de derrames pleurales no sanguinolentos, no exudativos o pericárdicos, en los que el juicio clínico dicta que no están relacionados con el tumor, el derrame debería ser excluido como elemento de estadificación de la enfermedad del paciente como T1, T2, o T3.
b.Los nódulos tumorales metastásicos alejados del lóbulo tumoral primario del pulmón son clasificados como M1.
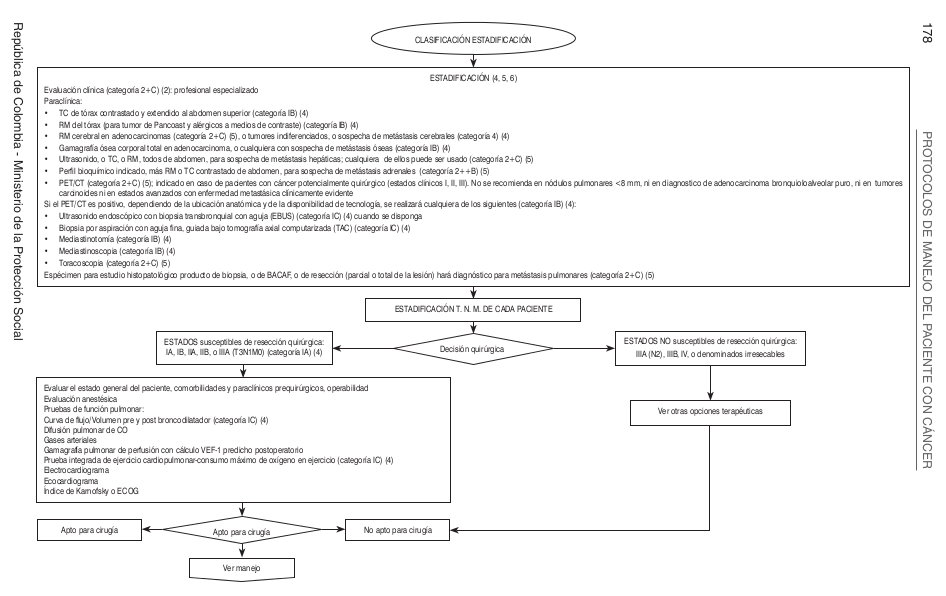
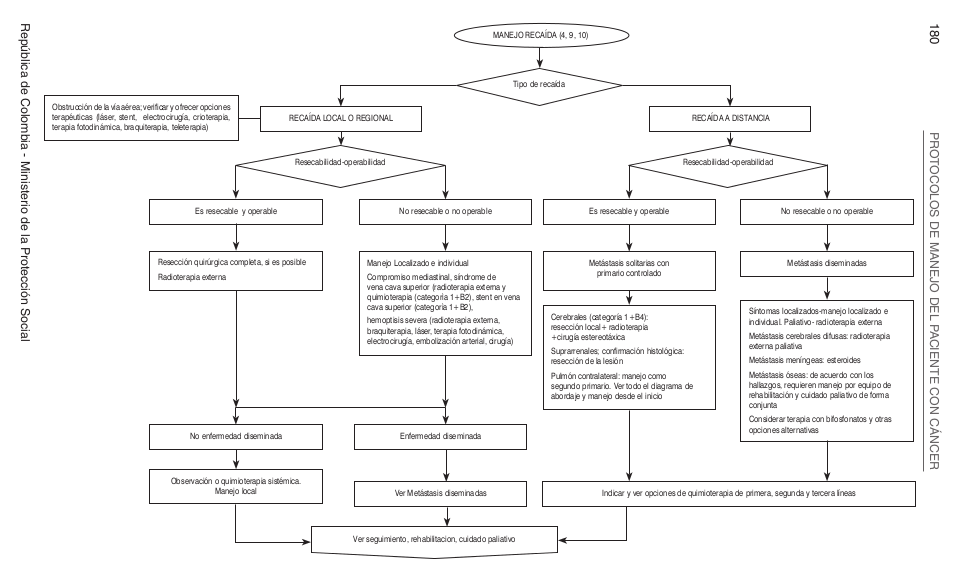
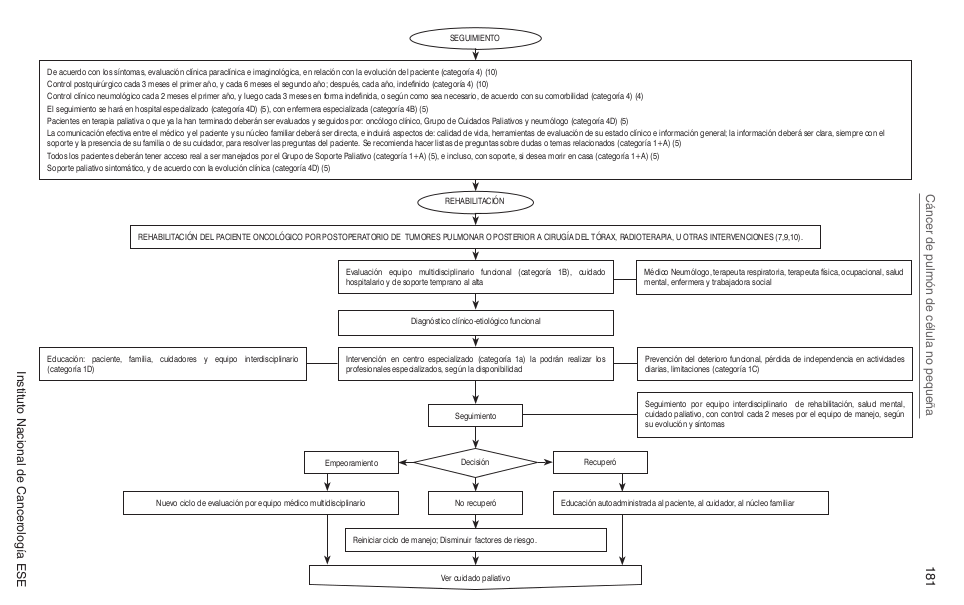
Algoritmos
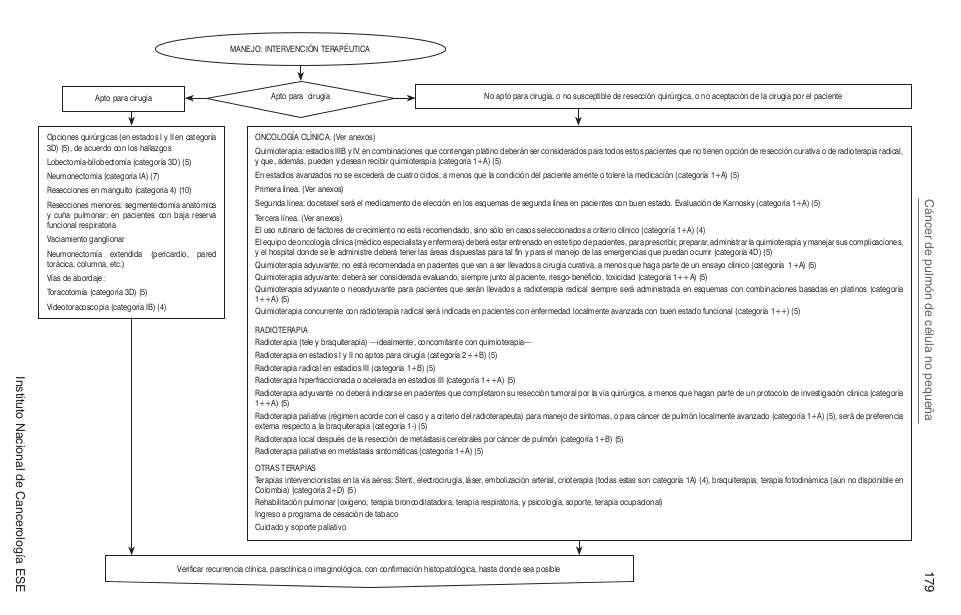
Intervenciones de Oncología Clínica Esquemas de Qumioterapia
- Esquemas en primera línea de cáncer de pulmón
- Carboplatino más paclitaxel: paclitaxel 225 mg/m2 infusión de 3 horas más carboplatino AUC 6 mg/ml/min día 1 esquema de 21 días, paclitaxel 175 mg/m2 infusión de 3 horas más carboplatino AUC 6 mg/ml/min día 1 esquema de 21 días
- Carboplatino AUC 2mg/ml/min más paclitaxel 100 mg/m2 semanal
- Cisplatino más etpósido: cisplatino 100mg/m2 día 1 más etpósido 100 mg /m2 días 1 a 3 cada 21 días
- Cisplatino más vinorelbine: cisplatino 100 mg/m2 día1 más vinorelbine 25 mg/ m2 días 1, 8,15, 22 cada 21 días
- Cisplatino más paclitaxel: cisplatino 75 mg/m2 día 1 más paclitaxel 135 mg/m2 día 1 cada 21 días
- Cisplatino más docetaxel: cisplatino 75 mg/m2 más docetaxel 75 mg/m2 cada 21 días
- Carboplatino más docetaxel: carboplatino auc 6 mg/ml/min día 1 más docetaxel 75 mg/m2 cada 21 días
- Cisplatino más gemcitabine: cisplatino 100 mg/m2 día 1 más gemcitabine 1000 mg/m2 días 1, 8, 15, esquema cada 28 días
- Carboplatino más gemcitabine: carboplatino 5 auc mg/ml/min día 1, gemcitabine 1200 mg/m2 días 1 y 8 cada 3 semanas
- Cisplatino más premetrexed: cisplatino 75 mg/m2 día 1 más premetrexed 500 mg/m2 día 1 esquema de 21 días
- Cisplatino más irinotecan: cisplatino 80mg/m2 día 1, irinotecan 60 mg/m2 días 1, 8, 15 cada 4 semanas
- Carboplatino más premetrexed: carboplatino auc 5mg/ml/min día 1 premetrexed 500 mg/m2 cada 21 días (31)
- Carboplatino más vinorelbine: carboplatino auc 4 mg/ml/min día 1 más vinorelbine 25mg/m2 día 1 esquema de 21 días (32)
Esquemas con Bevacizumab en primera línea: Sólo en pacientes con variedad de adenocarcinoma, con el adecuado escala funcional (PS), sin historia de hemoptisis, previa presentación en junta del servicio de oncología):
- Cisplatino 80 mg /m2 día 1 más gemcitabine 1250 mg/m2 día 1 y 8 más bevacizumab 15 mg /kilo día 1 esquema de 21 días
- Paclitaxel 200 mg /m2 más carbopblatino 6 x auc más bevacizumba 15 mg/kilo día 1 esquema de 21 días
- Esquemas con Cetuximab en primera línea (Sólo en pacientes con variedad de adenocarcinoma, con el adecuado estado general, previa presentación en junta del servicio de oncología)
- Cisplatino 80 mg/m2 día 1 vinorelbine 25 mg/m2/días 1 y 8 cetuximab 400 mg/m2 día 1 seguido de 250 mg/m2 semanal esquemas de 21 días
Terapias de Mantenimiento en primera línea: sólo en pacientes con variedad de adenocarcinoma, con el adecuado status performance, sin historia de hemoptisis, previa presentación en junta del servicio de oncología
- Bevacizumab: 15 mg /kilo cada 21 días después de 4-6 ciclos de terapia de combinación quimioterapia, hasta progresión
- Cetuximab: 250 mg/m2 semanal después de 4-6 ciclos de terapia de combinación con quimioterapia, hasta progresión
- Premetrexed: 500 mg/m2 cada 21 días después de 4-6 ciclos de terapia de combinación con derivados de platino, hasta progresión
- Erlotinib: 150 mg día, después de terapia de combinación con bevacizumab solo o asociado a éste (en pacientes con do- cumentación de la mutación de E. G. F. R.)
Opciones de tratamiento en pacientes que no puedan recibir platinos
- Gemcitabine más docetaxel: gemcitabine 1.000 mg/m2 días 1,8 más docetaxel 85 mg/m2 día 8 cada 3 semanas
- Gemcitabine más paclitaxel: gemcitabine 1.000 mg/m2 días 1,8 más paclitaxel 200 mg/m2 día 1 cada 3 semanas
- Paclitaxel más vinorelbine: paclitaxel 135 mg/m2 día 1, vinorelbine 25 mg/m2 día 1 cada 2 semanas
- Gemcitabine más vinorelbine: gemcitabine 1.000 mg/m2 días 1,8 más vinorelbine 25 mg/m2 días 1,8 cada 3 semanas
- Erlotinib: 150 mg día (pacientes con status performance ECOG 2 o mayor, con comorbilidad que contraindique inicio de platino o con mutaciones de EGFR demostradas
Todo paciente que reciba una tercera línea de tratamiento debe presentarse en junta de Oncología para evaluar el real beneficio de la intervención.
En pacientes ancianos con limitado estado performance: Vinorelbine monoagente o docetaxel monoagente
- Vinorelbine 25-30 mg/m2 en días 1 y 8 of cada 21 días
- Docetaxel 60 mg/m2 día 1 esquema de 21 días
- Erlotinib: 150 mg día (pacientes con status performance ECOG 2 o mayor, con comorbilidad que contraindique inicio de platino o con mutaciones de EGFR demostradas
Esquemas de segunda línea de tratamiento.
- Docetaxel monoagente en dosis de 75mg/m2 día 1 esquema de 21 días
- Premetrexed dosis de 500 mg/m2 día 1 esquema de 21 días
- Gemcitabine 1.000-1.250 mg/m2 días 1, 8, 15 o días 1 y 8 en esquema de 28 o 21 días
- Vinorelbine 25-30 mg/m2 en días 1 y 8 de cada 21 días
- Erlotinib 150 mg día (variedades de adenocarcinoma) (evidencia Ib)
- Paclitaxel en dosis de 175 mg/m2 cada 21 días o 80 mg/m2 semanal (tiene evidencia IIa)
- Continuación de esquemas de quimioterapia
Esquemas de adyuvancia (-):
Vinorelbine 30 mg/m2 día semanal por 16 semanas más CDDP 100 mg/m2 día 1, por cuatro ciclos
- Vinorelbine 25 mg/m2 semanal por 16 semanas más CDDP 50mg/m2 días 1 y 8 cada 4 semanas, por cuatro ciclos
- Vinorelbine 25-30 mg/m2 días 1 y 8 más CDDP 75-80 mg día 1 ciclos de 21 días, por 4 ciclos
- CDDP 100 mg/m2 día 1 más etopósido 100 mg/m2 días 1 a 3 ciclos de 28 días, por 4 ciclos
- CDDP 80 mg/m2 cada 21 días más vinorelbine 4 mg/m2 semanal hasta el día 43, y posteriormente, cada 2 semanas, por 4 ciclos
- El estudio CALGB 9633 no favorece a largo plazo los esquemas de combinación con carboplatino (HR 0,83, 95% CI 0.64-1.08) en términos de beneficios en supervivencia global; la dosis propuesta de paclitaxel en este estudio fue de 200 mg/m2, y la de carboplatino, de 6 por AUC. Debe dejarse como opción para pacientes que no toleren el tratamiento con CDDP
Esquemas de quimiorradioterapia concomitante neoadyuvante : Quimiorradioterapia concomitante con radioterapia:
- Cisplatino 50 mg/m2 días 1, 8, 29 y 36 etopósido 50mg/m2 días 1 a 5 y 29 al 33, concomitante con radioterapia (dosis total 61 Gy)
- Cisplatino 100 mg/m2 días 1,29 más vinblastina 5 mg/m2 semanal por 5 semanas, concomitante con la radioterapia 60 Gy
- Cisplatino 100 mg/m2 días 1,29 más vinblastina 5 mg/m2 semanal días 1, 8, 15, 22, 29 más radioterapia con 60Gy
- Paclitaxel 45-50 mg/m2 semanal infusión de 1 hora más carboplatino AUc 2 mg/ml/min semanal más radioterapia 63 Gy
Concurrente quimiorradioterapia seguida de radioterapia:
Cisplatino 50 mg/m2 días 1, 8, 29, 36 más etopósido 50 mg/m2 días 1 a 5 y 29 al 33, concomitante con radioterapia dosis de 61Gy, seguido de etopósido 50 mg/ m2 por dos ciclos, o dos ciclos de docetaxel 75 mg/m2 cada 21 días, por 3 dosis iniciados 4 a 6 semanas después de la radioterapia
- Paclitaxel 45-50 mg/m2 semanal más carboplatino AUC 2 mg/ml/min, más radioterapia concomitante 63 GY, seguido de paclitaxel 200 mg/m2 más carboplatino AUC 6 mg/ml/min, cada 21 días, por 2 ciclos.
Intervención-indicaciones de radioterapia
La radioterapia podrá ser utilizada con técnica convencional, conformacional, de intensidad modulada (IMRT) o radioterapia intraoperatoria, según indicación médica del oncólogo radioterapeuta o los protocolos específicos del grupo de Radioterapia.