Diferencia entre revisiones de «Cáncer de Ovario»
Sin resumen de edición |
Sin resumen de edición Etiqueta: editor de código 2017 |
||
| (No se muestran 5 ediciones intermedias del mismo usuario) | |||
| Línea 1: | Línea 1: | ||
[[Proceso de consulta especializada|Regresar a Consulta Especializada]] | [[Proceso de consulta especializada|Regresar a Consulta Especializada]] | ||
[[Procedimiento_de_Evaluaci%C3%B3n_y_Adopci%C3%B3n_de_Guias_de_Practica_Cl%C3%ADnica|Regresar a Procedimiento de evaluación de guías de practica clínica]] | |||
<br> | <br> | ||
| Línea 24: | Línea 26: | ||
| width="64" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | | | width="64" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | | ||
PGD1E5 | |||
|- valign="TOP" | |- valign="TOP" | ||
| Línea 40: | Línea 42: | ||
2011/09/08 | 2011/09/08 | ||
| width="163" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | | | width="163" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | | ||
2025-07-31 | |||
| width="64" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | | |||
| width="64" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | | 4 | ||
|} | |} | ||
<br> <u>'''Elaboró'''</u>''': '''Documento | <br> <u>'''Elaboró'''</u>''': '''Documento adoptado parcialmente de las guías del Ministerio de Protección Social, en lo referente a la falta de actualización por parte del ministerio se acepta referirse a las guías del NCCN<br> <u>'''Revisó y Autorizo Ultima Versión'''</u>: Comité de tumores<br> | ||
<u>'''Revisó y Autorizo Ultima Versión'''</u>: Comité de tumores | |||
<br> | |||
= Objetivo = | = Objetivo = | ||
| Línea 71: | Línea 66: | ||
= Descripción = | = Descripción = | ||
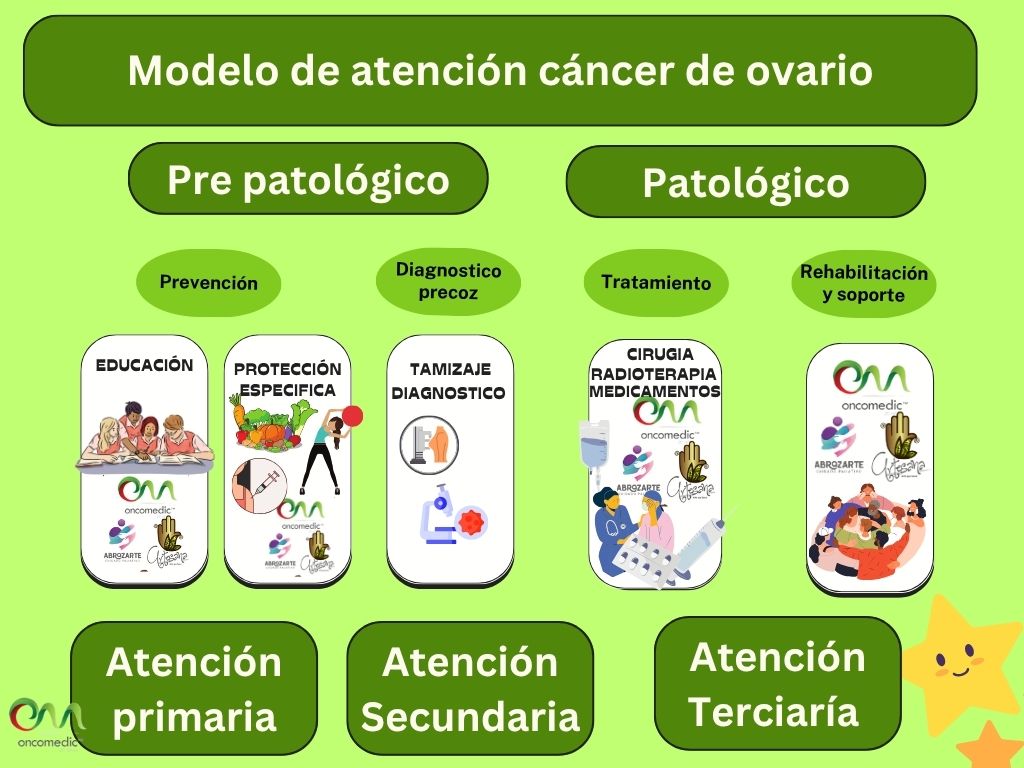
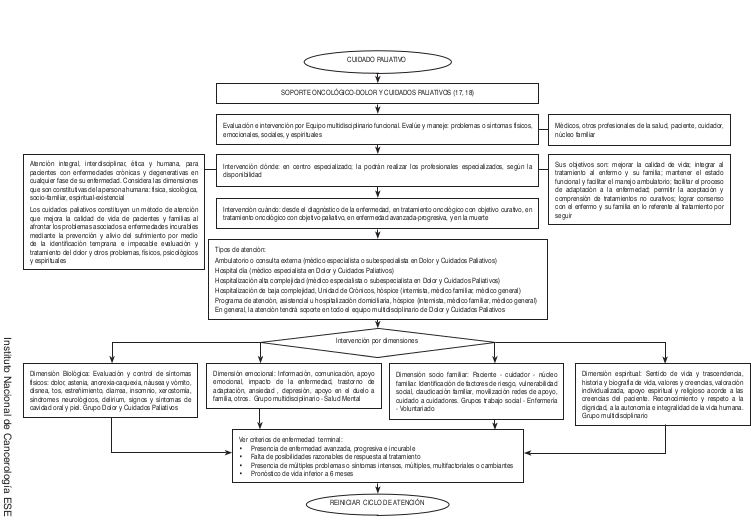
'''Ruta de atención en cáncer de Ovario''' | |||
[[Archivo:Ca ovario.jpg]] | |||
==== Clasificación de los Tumores Ováricos (OMS) ==== | ==== Clasificación de los Tumores Ováricos (OMS) ==== | ||
Revisión actual - 21:12 10 dic 2025
Regresar a Consulta Especializada
Regresar a Procedimiento de evaluación de guías de practica clínica
Identificación
|
Nombre |
Código |
|||
|
Guía de Practica clínica (GPC) Para el Tratamiento Farmacologico y Seguimiento del Paciente con Cancer de Ovario |
PGD1E5 | |||
|
Fecha de Emisión |
Fecha de Actualización |
Versión | ||
|
2011/09/08 |
2025-07-31 |
4 | ||
Elaboró: Documento adoptado parcialmente de las guías del Ministerio de Protección Social, en lo referente a la falta de actualización por parte del ministerio se acepta referirse a las guías del NCCN
Revisó y Autorizo Ultima Versión: Comité de tumores
Objetivo
Servir de apoyo al personal de Oncomedic ltda, para establecer los criterios mínimos indispensables para el adecuado manejo y seguimiento de pacientes con cáncer de Ovario, de acuerdo al estadio, que garanticen una atención médica integral, homogénea, con calidad, equidad y eficiencia articulada a los protocolos de manejo del instituto Nacional de Cancerologia.
Alcance
Las recomendaciones generadas en esta guía podrán contribuyen a la toma de decisiones clínicas.
Marco Conceptual
El cáncer de ovario ocupa el sexto lugar entre las neoplasias malignas que afectan a la mujer y es la causa más frecuente de muerte por neoplasias ginecológicas malignas. Se estiman alrededor de 225.484 casos nuevos anuales de cáncer de ovario, representado cerca del 5% de los casos nuevos de cáncer en mujeres en el mundo.
El instituto nacional de cancerologia publico la 1 versión del Protocolo de manejo de la paciente con cáncer de cuello del útero en el 2009 y fue actualizado noviembre del 2010 como un aporte para el adecuado manejo de esta entidad patológica.
Acorde a la propuesta del ministerio de protección social y articulada a las características de oncomedic ltda la organización adapta las guias, de modo que aplica sin modificación las recomendaciones que pueden ser seguidas dentro de la organización de acuerdo a los estados clínicos de la enfermedad.
Descripción
Ruta de atención en cáncer de Ovario
Clasificación de los Tumores Ováricos (OMS)
I Tumores epiteliales
- A. Tumores Serosos
-Benignos
a. Cistoadenoma seroso
b. Adenofibroma y cistoadenofibroma.
c. Adenofibroma y cistoadenofibroma seroso proliferante
-Malignos
a. Carcinoma seroso de bajo potencial de malignidad (de malignidad borderline)
b. Carcinoma seroso
c. Adenofibroma y cistoadenofibroma seroso maligno - B. Tumores Mucinosos
-Benignos
a. Cistoadenoma mucinoso
b. Adenofibroma y cistoadenofibroma mucinoso
c. Adenofibroma y cistoadenofibroma mucinoso maligno
-Malignos
a. Carcinoma mucinoso de bajo potencial de malignidad (de malignidad borderline)
b. Carcinoma mucinoso
c. Adenofibroma y cistoadenofibroma mucinoso maligno - Tumores Endometriodes
1. Tumor Endometriode Típico
- Benignos
a. Adenofibroma y cistoadenofibroma benigno endometrioide
b. Adenofibroma y cistoadenofibroma endometrioide proliferante
-Malignos
a. Carcinoma endometrioide de bajo potencial de malignidad (malignidad borderline)
b. Carcinoma endometrioide - Tumor Mesodérmico Mixto (MÜLLE-RIANO)
Benigno
a. Adenofibroma
Maligno
a. Adenosarcoma
b. Tumor homólogo mesodérmico mixto (mülleriano)
c. Tumor heterólogo mesodérmico mixto (mülleriano)
- Tumor de Células Claras
Benigno
a. Adenofibroma y cistoadenofibroma de células claras
b. Adenofibroma y cistoadenofibroma proliferante de células claras
Maligno
a. Carcinoma de células claras de bajo potencial de malignidad (de malignidad borderline)
b. Carcinoma de células claras
- Tumor de Brenner
1. Benigno
a. Tumor de Brenner típico
b. Tumor de Brenner metaplásico
c. Tumor de Brenner proliferante
Maligno
a)Tumor de Brenner de bajo potencial de malignidad (de malignidad borderline)
b.Tumor de Brenner maligno
- Carcinoma no Clasificable
a.Carcinoma de Bajo Potencial de Malignidad
II Tumores de los Cordones Sexuales Primitivos
- Tumor de Células Granulosas
a. De tipo Adulto
b. De tipo juvenil - Tumores del grupo Tecoma
a. Tecoma
1. Típico
2. Luteinizado
b. Fibroma-fibrosarcoma
1. Fibroma
2. Fibroma celular
3. Fibrosarcoma
c. Tumor estromal con elementos menores de los cordones sexuales
d. Tumor estromal esclerosante
e. Inclasificable
- .Tumor de Células de Setoli
1. Tumor de Células de Sertoli
2. Tumor de Células de Leydig
3. Tumor de Células de Sertoli-Leydig
-Bien diferenciado
De diferenciación Intermedia
Poco diferenciado
Con elementos heterólogos - Ginandroblastoma
- Tumor de los Cordones Sexuales con Túbulos Anulares
- Inclasificable
III Tumores de las células germinales
IV Tumores de los cordones sexuales y de las células germinales
V Tumores ováricos no específicos
VI Tumores ováricos secundarios
Clasificación por Estados
Clasificación internacional de la International Federation of Gynecology and Obstetricts—FIGO—, 1986. Categoría /Estados FIGO.
- Estado I: Tumor limitado a los ovarios
- Ia: El tumor afecta a un solo ovario y no hay ascitis. No existe tumor en la superficie externa; cápsula íntegra.
- Ib: El tumor afecta a ambos ovarios y no hay ascitis. No existe tumor en la superficie externa; cápsula íntegra.
- Ic: El tumor afecta a uno o ambos ovarios, con tumor en la superficie, o con cápsula rota, o con ascitis conteniendo células malignas o con lavado peritoneal positivo.
- Estado II: Tumor en uno o ambos ovarios con extensión pélvica
- IIa: Extensión o metástasis al útero o las trompas.
- IIb: Extensión a otros tejidos pélvicos.
- IIc: Tumor IIa o IIb con tumor en la superficie, o con cápsula rota o con ascitis que contiene células malignas, o con lavado peritoneal positivo.
- Estado III: Tumor en uno o ambos ovarios, con implantes fuera de la pelvis o los ganglios retroperitoneales, o inguinales positivos. Metástasis superficiales hepáticas. Tumor limitado a la pelvis menor, pero con extensión histológicamente comprobada al intestino delgado o epiplón
- IIIa: Tumor en uno o ambos ovarios, con implantes microscópicos en la superficie peritoneal abdominal, con ganglios negativos.
- IIIb: Tumor en uno o ambos ovarios con implantes neoplásicos en la superficie peritoneal que no excedan de 2 cm; ganglios negativos.
- IIIc: Implantes en abdomen de más de 2 cm, o ganglios retroperitoneales o inguinales positivos.
- Estado IV: Tumor en uno o ambos ovarios, con metástasis a distancia. Si existe derrame pleural debe ser citológicamente positivo. Metástasis hepáticas intraparenquimatosas
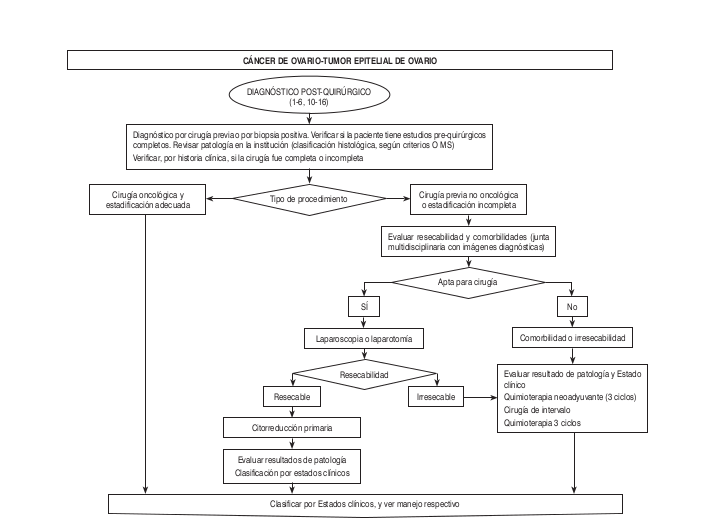
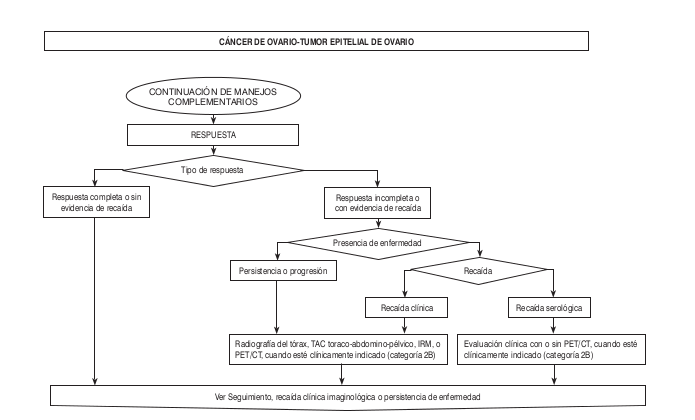
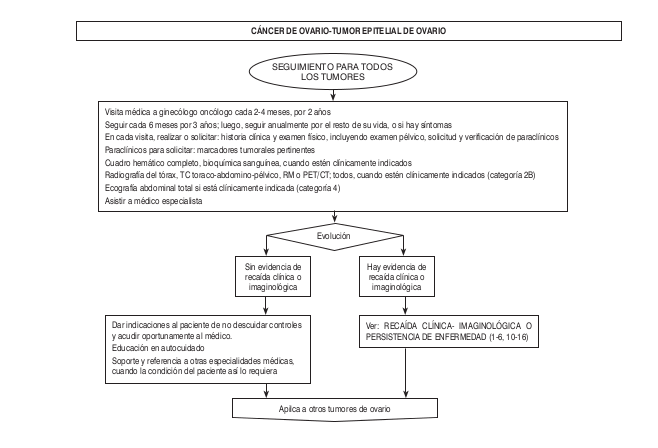
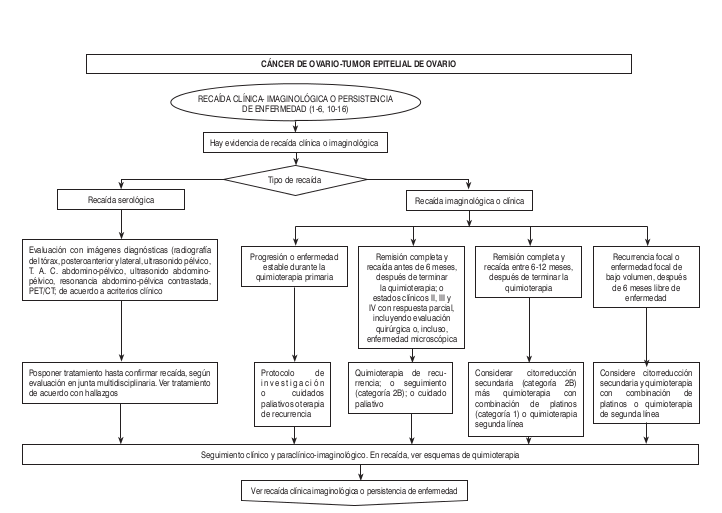
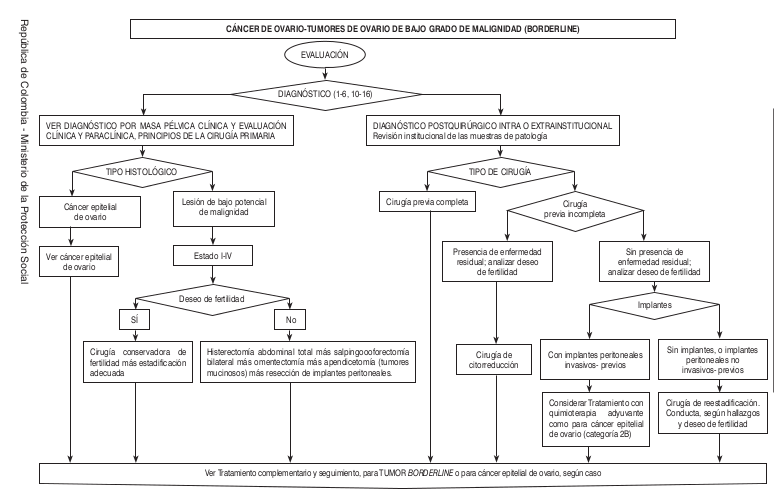
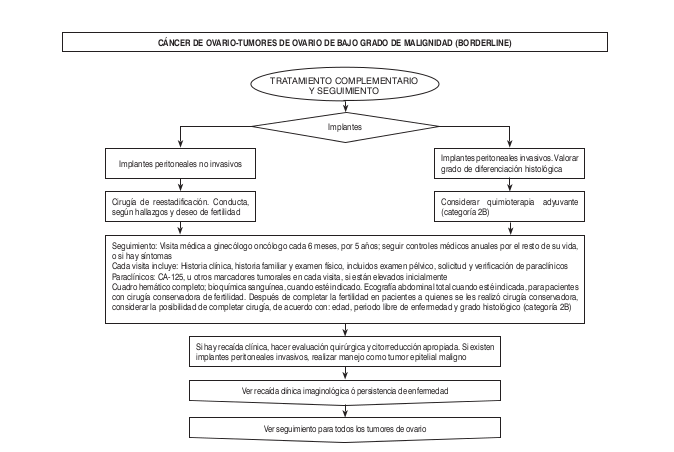
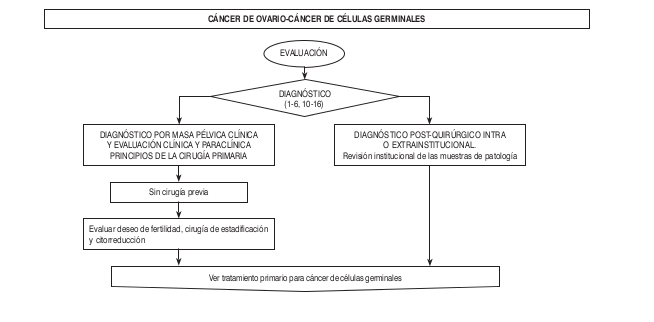
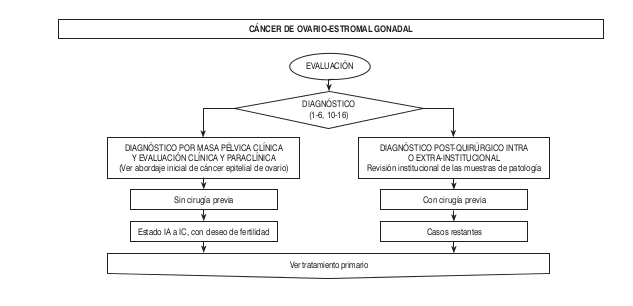
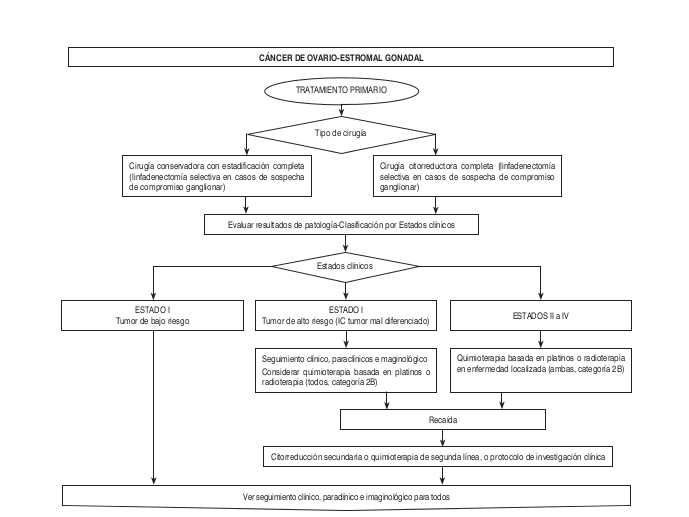
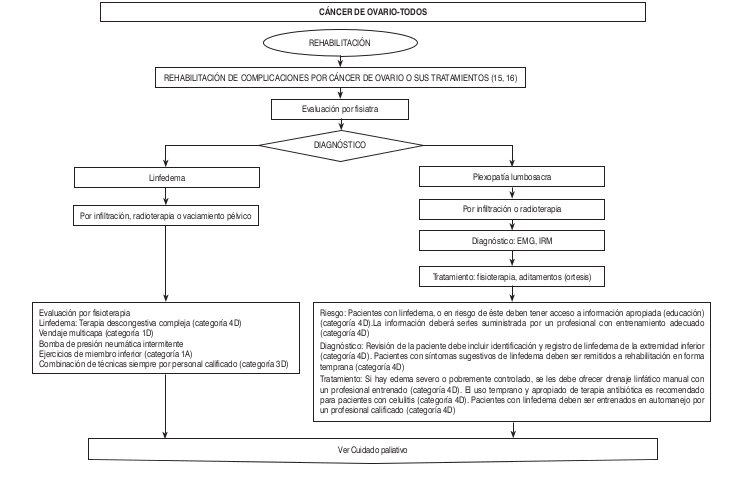
Algoritmos
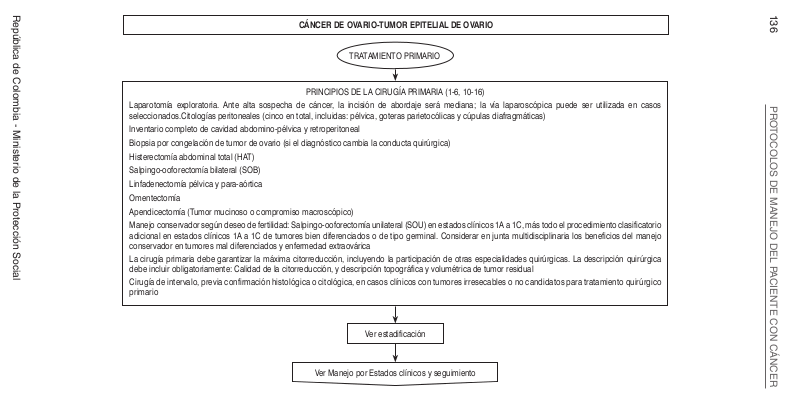
Intervención Ginecológica-Oncológica- Quirúrgica-Precisiones Quirúrgicas
- Inmediatamente se aborda la cavidad abdominal, se realiza la aspiración de la ascitis, y del líquido peritoneal producto del lavado peritoneal; ello, con el fin de realizar citologías de estas muestras biológicas.
- Si existen adherencias a estructuras o entre sí en los tejidos, ello deberá ser descrito en el informe del procedimiento quirúrgico.
- Todas las superficies peritoneales, sospechosas o no, deberán ser visualizadas y biopsiadas, así como otras estructuras sospechosas. Dicha biopsia incluirá la pelvis, las goteras parietocólicas derecha e izquierda y las superficies de los hemidiafragmas derecho e izquierdo; hacer citología de los diafragmas o de cualquier estructura sospechosa, para tinción de Papanicolaou.
- En casos particulares, como pacientes sin evidencia de enfermedad en la pelvis o de nódulos tumorales de menos de 2 cm, debe realizarse linfadenectomía pélvica-periaórtica bilateral, y siempre hasta el nivel de las venas renales.
- El esfuerzo quirúrgico procede al dejar menos de 1 cm de tumor en circunstancias apropiadas.
- La citorreducción quirúrgica, que está indicada para todos los estados de la enfermedad, incluirá:
1) Disección de toda la masa, si es posible; en caso de estar encapsulada, será re- movida intacta, en lo posible
2) Histerectomía total, salpingectomía bilateral y ooforectomía bilateral, omentectomía
3) Resección de los ganglios linfáticos sospechosos o aumenta- dos, si es posible
4) Cada abordaje quirúrgicodebe asegurar la máxima citorreducción tumoral en la medida de lo posible, con el fin dedejar en total menos de 1 cm de enfermedad residual
5) la citorreducción óptima puede incluir linfadenectomía pélvica radical, resección intestinal, raspadura del diafragma, raspadura peritoneal y esplenectomía - Para estados tempranos de la enfermedad,considerar las técnicas de abordaje laparoscópico sólo si el procedimiento es hecho por un ginecólogo oncólogo experimentado en esta técnica y para este tipo de pacientes. A su vez, tener en cuenta que esta técnica seráusada en:
1) Casos seleccionados en Estado IA
2)Cirugía reclasificatoria
3)Para valoración de posibilidad de citorreducción primaria vs. neoadyuvancia
4) para pacientes con enfermedad aparente en estados tempranos o tumores de bajo riesgo (tumores de células germinales o tumores de bajo potencial maligno, estados tempranos de un tumor epitelial, o tumores estromales del cordón sexual; en quienes deseen preservar la fertilidad se deberán preservar el útero y el ovario contralateral al tumor. - La cirugía comprensiva de estadificación incluye:
1) Descartar enfermedad oculta en estados avanzados
2) Tumor primario mucinoso invasivo del ovario, el cual es raro, pero indica evaluación minuciosa del tracto gastrointestinal superior e inferior, para descartar un primario gastrointestinal oculto con metástasis ováricas
3) Apendicetomía, indicada en toda las pacientes con tumores mucinosos y tumores epiteliales malignos, pues en ellos existe alto compromiso oculto de este órgano
4) Pacientes con bajo volumen residual postquirúrgico en caso de cáncer epitelial invasivo o de cáncer peritoneal son posibles candidatos a quimioterapia intraperitoneal; en tal caso deberá colocarse el catéter para este fin desde la primera cirugía realizada. - También a estos pacientes se les ofrecerán otros procedimientos quirúrgicos, acordes a los hallazgos clínicos —paracentesis, toracentesis/pleurodesis/videotoracoscopia asistida, nefrostomía/stent ureteral/ derivaciones ureterointestinales, derivación quirúrgica de obstrucción intestinal, tubos o derivaciones quirúrgicas para alimentación enteral gastrostomía-stents intestinales— y derivaciones o accesos vascular/stents, así como catéteres de drenaje peritoneal o pleural, y los que ameriten según el manejo de la enfermedad o sus complicaciones, así como según el soporte paliativo que se requiera.
- Radioterapia oncológica: No hay indicaciones primarias de radioterapia en pacientes con este tipo de tumores, es preciso su uso como manejo paliativo de las zonas metastásicas posteriormente a las otras opciones terapéuticas, tanto para el cáncer de tipo epitelial como para los otros tipos histológicos. En tal caso, la radioterapia
podrá ser utilizada con técnica convencional, conformacional, radioterapia de intensidad modulada (IRMT) o radioterapia intraoperatoria, según indicación médica del oncólogo
radioterapeuta o los protocolos específicos del grupo de radioterapia. - Iintervenciones en Oncología Clínica: En toda paciente que progrese en su enfermedad, aun cuando se le den dos quimioterapias consecutivas y no exista evidencia de
beneficio (clínico o paraclínico), disminuye la posibilidad de que se beneficie de esquemas de quimioterapia adicionales. Así, en pacientes que recaen después de 6 meses de tratamiento sólo se debe continuar dando quimioterapia si el tumor muestra sensibilidad a esquemas con platino.
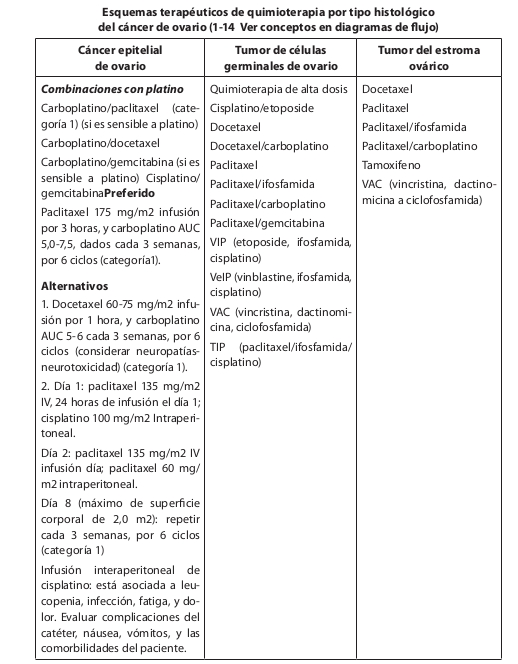
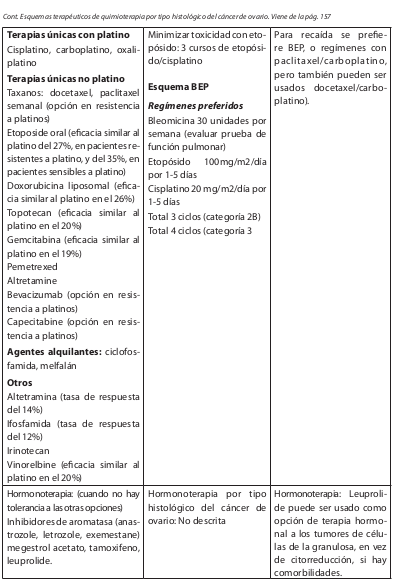
Esquemas Terapéuticos de Quimioterapia por Tipo Histológico del Cáncer de Ovario