|
|
| (No se muestran 33 ediciones intermedias del mismo usuario) |
| Línea 1: |
Línea 1: |
| <u>'''Protocolo de Manejo Adoptado de las guias de practica clinica del Instituto Ncional de Cancerología de Colombia'''</u>
| | [[Proceso de consulta especializada|Regresar a Consulta Especializada]] |
| | |
| | [[Procedimiento_de_Evaluaci%C3%B3n_y_Adopci%C3%B3n_de_Guias_de_Practica_Cl%C3%ADnica|Regresar a Procedimiento de evaluación de guías de practica clínica]] |
|
| |
|
| <br>
| |
|
| |
|
| <br> | | <br> |
|
| |
|
| = Epidemiología = | | = Identificación = |
| | |
| En Colombia el cáncer gástrico es responsable de la mayoría de las muertes por cáncer, a pesar de no ser la primera neoplasia en frecuencia (lo superan los cánceres de piel tanto en hombres como en mujeres, el cáncer de próstata en el hombre y los de cuello uterino y seno en la mujer). En el Instituto Nacional de Cancerologìa de Colombia se registran aproximadamente 450 casos nuevos de cáncer gástrico por año. Hay varias regiones del país de muy alta mortalidad: Nariño, Boyacá, Cundinamarca, '''Tolima''', Huila, Bogotá, Viejo Caldas y Santander.
| |
| | |
| Son zonas de mortalidad alta a moderada Norte de Santander, Antioquia (con énfasis en Medellín), y Valle (con énfasis en Cali). Es de anotar que en La Cruz, Nariño, se presenta una de las más altas tasas de incidencia en el mundo.
| |
| | |
| La mortalidad global por cáncer gástrico en Colombia muestra un ligero, pero sostenido incremento: de 8,89/100.000 en 1959 a 11/100.000 en 1990. A nivel mundial se ha observado una tendencia a la disminución del carcinoma antral, a expensas de un aumento de los casos de carcinoma de localización proximal.
| |
| | |
| = Etiopatogenia =
| |
| | |
| Lesiones y condiciones precursoras de cáncer gástrico son alteraciones histológicas asociadas con mayor riesgo de cáncer, y como condiciones precursoras a aquellos factores que crean un ambiente favorable para la génesis del cáncer como:
| |
| | |
| <u>'''Lesiones precursoras'''</u>
| |
| | |
| *Gastritis crónica atrófica.
| |
| *Metaplasia intestinal.
| |
| *Adenomas gástricos.
| |
| *Enfermedad de Menetrier.
| |
| | |
| <u>'''Condiciones precursoras'''</u>
| |
| | |
| *Infección por Helicobacter pylori.
| |
| *Anemia perniciosa (no es factor universal).
| |
| *Antecedente de gastrectomía parcial (no es factor universal).
| |
| *Antecedente de úlcera péptica gástrica.
| |
| | |
| El riesgo de cáncer de estómago es mayor en las clases de más bajo nivel socioeconómico, especialmente cuando las dietas son deficientes en proteínas y vitaminas (betacarotenos y vitaminas C y E) con insuficiente consumo de frutas y vegetales frescos, o cuando son de alto contenido de sal, nitrosaminas y carbohidratos complejos. Mundialmente es reconocido el hecho de que la gastritis atrófica, especialmente en personas jóvenes, representa un riesgo mayor de cáncer gástrico.
| |
| | |
| En un estudio de cohortes en el Japón, se demostró que la gastritis atrófica exhibe el mayor riesgo relativo, seguida de los pólipos gástricos adenomatosos. Pelayo Correa ha propuesto una hipótesis etiopatogénica basada en la evolución secuencial de lesiones histológicas que preceden a la aparición del cáncer invasor: gastritis superficial, gastritis crónica atrófica, metaplasia intestinal, displasia y finalmente cáncer.
| |
| | |
| El Helicobacter pylori (Hp) , de alta prevalencia en la población rural y en las clases socioeconómicas menos favorecidas, parece ejercer una actividad citotóxica que altera la capacidad protectora de la mucosa del estómago frente a los compuestos N-nitroso, sal y otros irritantes, lo cual favorece el desarrollo de gastritis crónica atrófica que, debido al aumento en el pH, facilita la proliferación bacteriana. Esta, a su vez, ayudaría a la transformación de las aminas secundarias de alimentos cultivados en terrenos con bajo nivel de molibdeno y selenio, hacia nitrosaminas, las cuales al ser absorbidas por la mucosa, permiten la transformación del epitelio en metaplasia intestinal completa (semejante al epitelio del intestino delgado) o incompleta (semejante al epitelio del intestino grueso), proceso que puede transformarse en displasia, con la capacidad de desarrollar un carcinoma. El Helicobacter pylori aparece como un cofactor en la etiología del cáncer gastrico.
| |
|
| |
|
| Los estudios muestran que la infección está asociada con un riesgo aumentado de desarrollar adenocarcinoma gástrico. Por esto la International Agency for Research on Cancer recientemente denominó al Helicobacter pylori como un carcinógeno del grupo I, es decir una causa definitiva de cáncer en humanos. Sin embargo, debido a que sólo una minoría de personas infectadas desarrollarán cáncer, otros factores siguen siendo importantes en la génesis del carcinoma gástrico. Se ha encontrado un riesgo 2 a 3 veces mayor de desarrollar carcinoma de estómago en familiares de primer grado de pacientes con cáncer gástrico. También existe un riesgo mayor de carcinoma gástrico de tipo difuso en personas con sangre tipo A
| | {| width="665" cellspacing="0" cellpadding="4" |
| | |- valign="TOP" |
| | | width="129" style="border-top: 1px solid #000000; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0.1cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" rowspan="4" | |
| | <br> [[Image:Oncomedic.png]]<br> |
|
| |
|
| | | width="327" style="border-top: 1px solid #000000; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0.1cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" colspan="2" | |
| | '''Nombre''' |
|
| |
|
| | | width="64" style="border-top: 1px solid #000000; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0.1cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | |
| | '''Código''' |
|
| |
|
| = Cuadro Clínico = | | | width="111" style="border: 1px solid #000000; padding: 0.1cm" rowspan="4" | |
| | [[Image:Saludarte.png]] |
|
| |
|
| Los signos y síntomas del cáncer gástrico dependen de su estado clínico y de su localización. En los casos de carcinoma gástrico incipiente, los síntomas pueden ser muy leves e inespecíficos, que pueden causar que sun presencia pase inadvertida, entre otros, puede haber:
| | |- valign="TOP" |
| | | width="327" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" colspan="2" | |
| | Guía de Practica clínica (GPC) Para el Tratamiento Farmacologico y Seguimiento del Paciente con Cancer de Gastrico |
|
| |
|
| *Dispepsia
| | | width="64" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | |
| *Epigastralgia leve
| | PGD1E2 |
| *Pirosis
| |
|
| |
|
| Los síntomas anteriormente descritos con frecuencia son manejados empíricamente sin diagnóstico endoscópico, debido a que el médico tratante no les brinda la suficiente importancia. De acuerdo a algunos autores, entre 50 y 80% de los pacientes con cáncer gástrico incipiente presentan algún síntoma. En el Instituto Nacional de Cancerologìa de Colombia, todos los pacientes con carcinoma gástrico incipiente fueron sintomáticos en el momento de su ingreso.
| | |- valign="TOP" |
| | | width="156" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | |
| | '''Fecha de Emisión''' |
|
| |
|
| El cáncer gástrico avanzado da origen a síntomas más evidentes, tales como:
| | | width="163" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | |
| | '''Fecha de Actualización''' |
|
| |
|
| *Epigastralgia
| | | width="64" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | |
| *Hiporexia
| | '''Versión''' |
| *Pérdida de peso
| |
| *Naúseas
| |
| *Vómito
| |
| *Hematemesis
| |
| *Melenas
| |
| *Deterioro del estado general.
| |
| *Una alta proporción de los tumores ubicados en la región del cardias causan disfagia.
| |
|
| |
|
| Existen además signos indicativos de enfermedad incurable, los cuales contraindican la cirugía y presagian un corto período de vida:
| | |- valign="TOP" |
| | | width="156" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | |
| | 2011/09/08 |
|
| |
|
| *Ganglio de Virchow
| | | width="163" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | |
| *Signo de Blummer
| | 2025-07-31 |
| *Ascitis
| |
| *Caquexia extrema
| |
| *Signo de la hermana Mary Joseph
| |
| *Hepatomegalia nodular.
| |
|
| |
|
| = CÁNCER GÁSTRICO CLASIFICACIÓN <br> = | | | width="64" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | |
| | 4 |
|
| |
|
| === Cáncer gástrico temprano (cáncer gástrico precoz o incipiente) <br> ===
| | |} |
|
| |
|
| Tumor confinado a la mucosa y/o submucosa, independientemente de su extensión y del compromiso ganglionar. Se estima que ±10% de los CGT son de carácter multifocal. El CGT o CGP se clasifica según la Japanese Research Society for Gastric Cancer en:<br>
| | <br> <u>'''Elaboró'''</u>''': '''Documento adoptado parcialmente de las guías del Ministerio de Protección Social, en lo referente a la falta de actualización por parte del ministerio se acepta referirse a las guías del NCCN <br> |
| | <u>'''Revisó y Autorizo Ultima Versión'''</u>: Comité de tumores |
|
| |
|
| *Tipo I. Polipoide o protuberante <br>
| | <br> |
| *Tipo II. Superficial a) Elevado<br>
| |
|
| |
|
| b) Plano <br> | | = Objetivo = |
|
| |
|
| c) Deprimido <br> | | Servir de apoyo al personal de Oncomedic ltda, para establecer los criterios mínimos indispensables para el adecuado manejo y seguimiento de pacientes con cáncer de estomago, de acuerdo al estadio, que garanticen una atención médica integral, homogénea, con calidad, equidad y eficiencia articulada a los protocolos de manejo del instituto Nacional de Cancerologia. |
|
| |
|
| *Tipo III. Excavado o ulcerado <br>
| | = Alcance = |
|
| |
|
| Con frecuencia el CGT es de tipo mixto, combinando los tipos anteriores en la misma lesión. <br>
| | Las recomendaciones generadas en esta guía podrán contribuyen a la toma de decisiones clínicas. |
|
| |
|
| Histológicamente, puede ser de tipo intestinal o de tipo difuso. Aquellos tumores incipientes que tienen mayor riesgo de generar metástasis ganglionares son los de mayor tamaño, los que comprometen la submucosa, los ulcerados o con patrón deprimido y los indiferenciados. El resultado global del tratamiento quirúrgico del cáncer gástrico depende, en gran parte, de la proporción de CGT presente en la población estudiada, pues esta lesión es eminentemente curable. En los países occidentales tal proporción es muy baja, de apenas 4%-26% del total de casos. En el Japón, país donde se hacen campañas agresivas de detección precoz, dicha proporción representa alrededor del 60%. <br>
| | = Marco Conceptual = |
|
| |
|
| === Clasificación del cáncer gástrico avanzado<br> ===
| | Segun Globocan 2008, el tumor maligno de estomago ocupa el cuarto lugar entre todos los cánceres en hombres, y el quinto en mujeres, con una incidencia global de 14,1 por 100.000 habitantes y una mortlidad de 10,3 por 100.000. Algunos factores de riesgo han sido asociados a la aparición de la enfermedad son el tabaquismo, antecedentes familiares, bajo nivel socioeconómico, exposición a Helicobacter pylori, factores dietarios, factores ambientales como la exposición a asbestos, y consumo de carne roja (2). Es una de las principales causas de muerte por cáncer en nuestro país, con bajas tasas de supervivencia a 5 años, por la falta de diagnósticos tempranos. En relación con la incidencia, ha disminuido durante los últimos años, y ello podría deberse a mejores niveles de vida, erradicación de Helicobacter pylori, mejores hábitos alimenticios y mayor acceso a los servicios de salud. |
|
| |
|
| La clasificación de Borrmann se refiere al tipo macroscópico:<br>
| | El instituto nacional de cancerologia publico la 1 versión del Protocolo de manejo de la paciente con cáncer de estomago en el 2009 y fue actualizado noviembre del 2010 como un aporte para el adecuado manejo de esta entidad patológica. |
|
| |
|
| *Polipoide <br>
| | Acorde a la propuesta del ministerio de protección social y articulada a las características de oncomedic ltda la organización adapta las guias, de modo que aplica sin modificación las recomendaciones que pueden ser seguidas dentro de la organización de acuerdo a los estados clínicos de la enfermedad. |
| *Ulcerado circunscrito <br>
| |
| *Ulcerado infiltrante <br>
| |
| *Difuso o linitis plástica <br>
| |
| *No clasificable <br>
| |
|
| |
|
| <br>
| | = Descripción = |
|
| |
|
| Clasificación histopatológica En 1965 Laurén describió dos tipos histológicos de adenocarcinoma gástrico: <br>
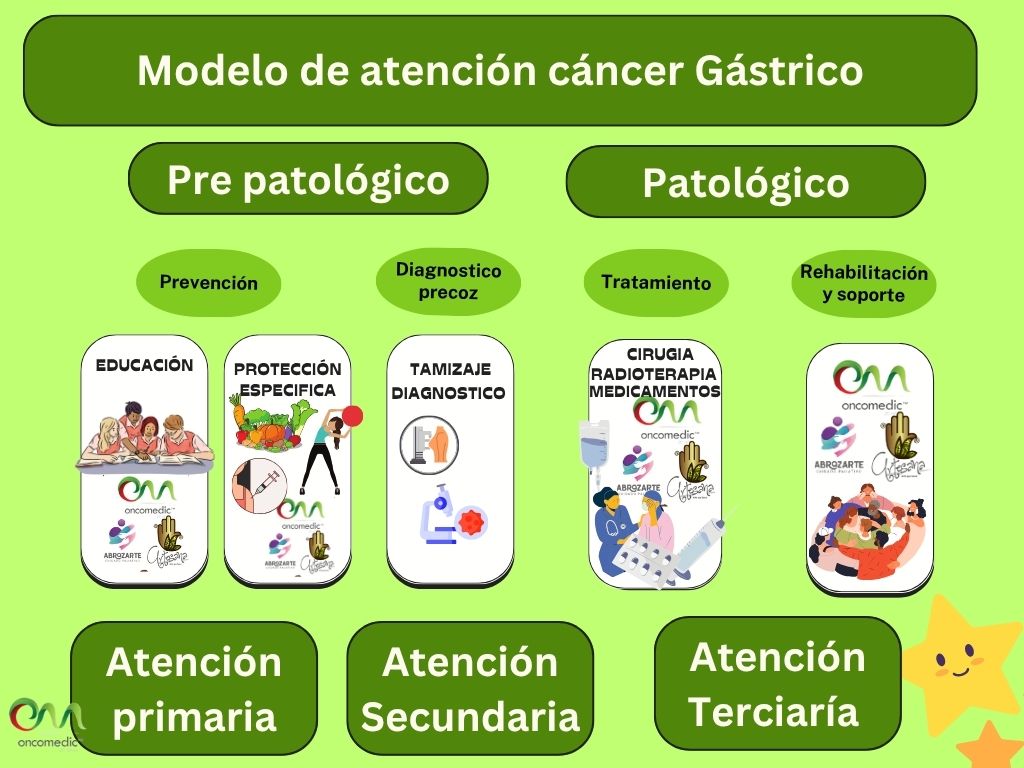
| | '''Ruta de atención en cáncer Gástrico''' |
|
| |
|
| *'''Intestinal:''' surge de áreas precursoras de malignidad tales como la gastritis atrófica o la metaplasia intestinal; ocurre más frecuentemente en hombres que en mujeres y en poblaciones ancianas. Representa el tipo histológico dominante en áreas donde el cáncer gástrico es epidémico, lo cual sugiere una causa ambiental<br>
| | [[Archivo:Ca Gastrico.jpg]] |
| *'''Difuso:''' no surge típicamente de lesiones precursoras de malignidad. Es el tipo histológico más frecuente en zonas endémicas, se presenta en edades más tempranas que el intestinal, es ligeramente más frecuente en mujeres y tiene una mayor ocurrencia familiar (grupo sanguíneo tipo A), lo cual sugiere una predisposición genética.<br>
| |
| *Mixto<br>
| |
| *La variedad intestinal
| |
|
| |
|
| <br>
| |
|
| |
|
| Clasificación histológica de la Organización Mundial de la Salud:
| |
|
| |
|
| *Adenocarcinoma in situ/displasia severa
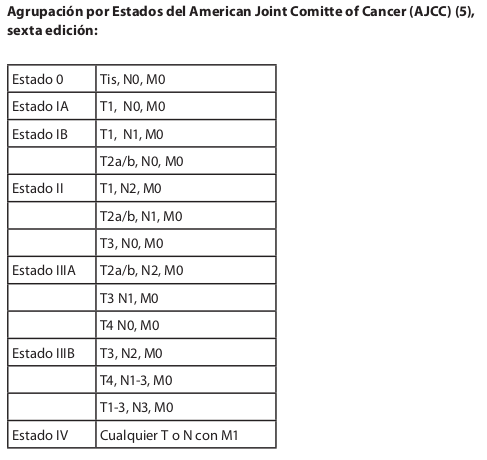
| | '''La clasificación TNM, del Comité Estadounidense Conjunto Sobre el Cáncer (AJCC) (5).''' |
| *Adenocarcinoma
| |
| *Adenocarcinoma papilar
| |
| *Adenocarcinoma tubular (siempre es grado I)
| |
| *Adenocarcinoma mucinoso (mucinoso >50%)
| |
| *Carcinoma de células en anillo de sello (>50% células en anillo de sello, siempre es grado III)
| |
| *Carcinoma adenoescamoso
| |
| *Carcinoma escamocelular
| |
| *Carcinoma de células pequeñas (siempre es grado IV)
| |
| *Carcinoma indiferenciado (siempre es grado IV)
| |
| *Otros: - Tumores endocrinos (apudomas, carcinoides) - Tumores malignos no epiteliales (leiomiosarcomas, sarcoma de Kaposi, neurilemomas) - Linfomas
| |
|
| |
|
| NOTA: Según el grado de diferenciación se clasifican así: X: No puede establecerse Grado I: Bien diferenciado Grado II: Moderadamente diferenciado Grado III: Mal diferenciado Grado IV: Indiferenciado
| | '''Tumor primario (T)''' |
|
| |
|
| = FACTORES PREDICTORES DE PRONÓSTICO =
| | *TX: Tumor primario que no puede evaluarse |
| | *T0: No hay indicios de tumor primario |
| | *Tis:Carcinoma in situ: tumor intraepitelial, sin penetración de la lámina propia |
| | *T1: Tumor que invade la lámina propia o la submucosa |
| | *T2: Tumor que invade la muscularis propia o la subserosa |
|
| |
|
| Los principales factores que determinan el pronóstico del cáncer gástrico son:
| | #T2a:Tumor que invade la muscularis propia |
| | #T2b:Tumor que invade la subserosa |
|
| |
|
| *El grado de penetración a la pared (T) | | *T3:Tumor que penetra la serosa (peritoneo visceral) sin invadir las estructuras adyacentes |
| *El compromiso ganglionar (N) - | | *T4:Tumor que invade las estructuras adyacentes |
| *El tipo histológico
| |
| *La localización de la lesión
| |
| *La clasificación endoscópica
| |
| *Otros factores pronósticos son la edad, la duración de la sintomatología, la ubicación, el tamaño y la estadificación del tumor, el grado y el tipo histológicos, y los patrones de ploidia del DNA.
| |
|
| |
|
| Es de anotar que los resultados del tratamiento del cáncer gástrico incipiente son muy buenos, con tasas de supervivencia a los cinco años por encima del 90%.
| | <br> '''Ganglios linfáticos regionales (N)''' |
|
| |
|
| El cáncer gástrico que invade la muscular se conoce como de estado intermedio, y el que invade la serosa como de estado avanzado.
| | *NX: Ganglios linfáticos regionales que no pueden evaluarse |
| | *N0: No hay metástasis en los ganglios linfáticos regionales |
| | *N1: Metástasis en 1-6 ganglios linfáticos regionales |
| | *N2: Metástasis en 7-15 ganglios linfáticos regionales |
| | *N3: Metástasis en más de 15 ganglios linfáticos regionales |
|
| |
|
| <br> | | <br> |
|
| |
|
| = DIAGNÓSTICO =
| | '''Metástasis a distancia (M)''' |
| | |
| El diagnóstico y estadificación del cáncer gástrico se hace por diversos métodos: - Clínicos - Endoscópicos - Imagenológicos - Quirúrgicos <br>
| |
| | |
| *Evaluación clínica: Permite detectar tan sólo los signos de enfermedad avanzada e inoperabilidad antes mencionados y, desde el punto de vista nutricional, efectuar una valoración global subjetiva. <br>
| |
| *Endoscopia: La esofagogastroduodenoscopia permite visualizar áreas sospechosas y determinar si se trata de una lesión avanzada o temprana (T). también permite la evaluación de la extensión al duodeno o al esófago, lo cual ayuda a definir el tipo de procedimiento operatorio a realizar.<br>
| |
| *Las biopsias: practicadas de rutina durante el procedimiento endoscópico, confirman la presencia de carcinoma y permiten determinar su tipo histológico. <br>
| |
| *La cromoendoscopia, con o sin magnificación, utilizando azul de metileno o idealmente índigo carmín, ayuda a delimitar la lesión y da mayor contraste a la visión del endoscopista. <br>
| |
| *Radiografía del tracto digestivo superior con doble contraste permite clasificar la lesión, según sea temprana o avanzada, y definir con exactitud la extensión de la lesión y la infiltración a esófago o duodeno. <br>
| |
| *Tomografía axial computarizada (TAC) es de valor en la estadificación, pero no puede ser utilizada como único criterio para definir la operabilidad del paciente. Su mayor aplicación reside en la detección de metástasis hepáticas, compromiso ganglionar e infiltración a órganos vecinos. La TAC o la resonancia magnética son útiles para el estudio preoperatorio de los pacientes con cáncer gástrico. En aquellas circunstancias en las que no se cuente con este recurso, la ecografía resulta útil, especialmente para la detección de metástasis hepáticas. <br>
| |
| *Ultrasonografía endoscópica (USE). Es el estudio de mayor precisión para evaluar la penetración a la pared gástrica (T), para detectar el compromiso ganglionar perigástrico y efectuar una estadificación más exacta y un adecuado manejo endoscópico de las lesiones tempranas. <br>
| |
| *Métodos quirúrgicos. La laparoscopia es de alta sensibilidad en la evaluación de diseminación peritoneal, la cual no puede ser detectada por los métodos imagenológicos mencionados. Además, permite la toma de muestras de líquido ascítico y la realización de lavado peritoneal para estudio citológico, el cual es de alto valor pronóstico. También es útil para detectar metástasis hepáticas y para establecer el grado de invasión local a estructuras adyacentes como el lóbulo izquierdo del hígado, el ligamento hepatoduodenal, el mesocolon, el hiato diafragmático, el bazo o el páncreas, cuando se explora la transcavidad de los epiplones. Los estudios antes mencionados permiten un diagnóstico preciso en algunos casos, pero en otros tan solo permiten una aproximación del estado real de la enfermedad, por lo cual la laparotomía sigue siendo útil en la estadificación y la definición del tratamiento.
| |
| | |
| == ESTADIFICACIÓN <br> ==
| |
| | |
| La estadificación TNM de la Unión Internacional Contra el Cáncer (UICC 1998) considera cuatro grandes regiones anatómicas: <br>
| |
| | |
| 1. Cardias <br>
| |
| | |
| 2. Fundus <br>
| |
| | |
| 3. Corpus <br>
| |
| | |
| 4. Antrum y Pylorus <br>
| |
| | |
| Según la UICC (1998) el tumor primario se clasifica de acuerdo al grado de penetración de la pared:<br>
| |
| | |
| T Tumor primario<br>
| |
|
| |
|
| *TX Tumor primario no puede ser evaluado <br> | | *MX: Metástasis a distancia, que no puede evaluarse |
| *T0 Evidencia de tumor primario <br> | | *M0. No hay metástasis a distancia |
| *Tis Carcinoma in situ: tumor intraepitelial, sin invasión de la lámina propia <br> | | *M1: Metástasis a distancia |
| *T1 Tumor invade la lámina propia o la submucosa <br>
| |
| *T2 Tumor invade la muscularis propia o la subserosa <br>
| |
| *T3 Tumor penetra la serosa (peritoneo visceral) sin invadir estructuras adyacentes <br>
| |
| *T4 Tumor que compromete estructuras adyacentes <br>
| |
|
| |
|
| <br>
| | [[Image:Est_Estom.png]] |
|
| |
|
| N Ganglios regionales <br>
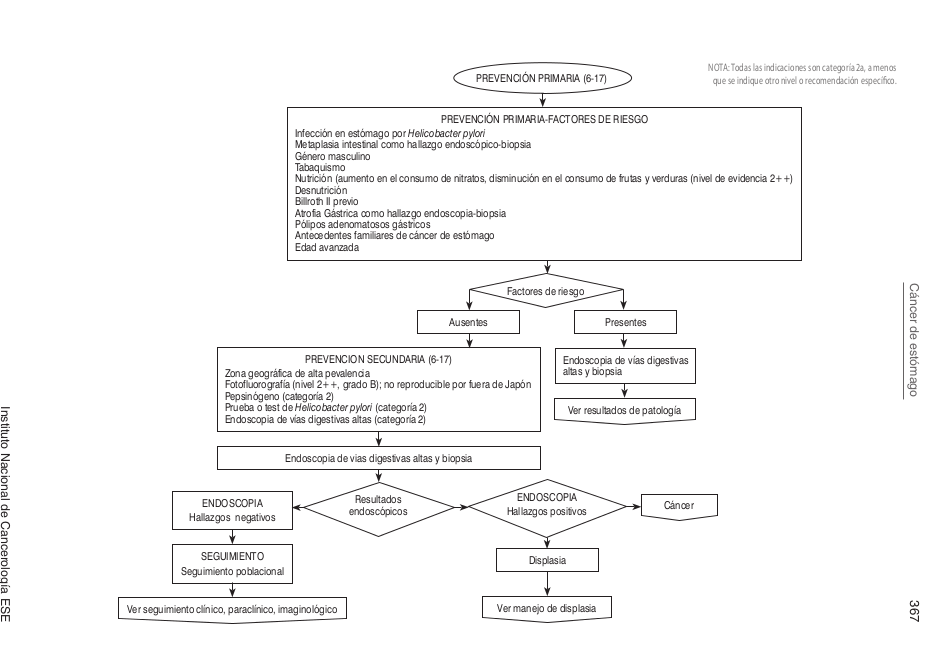
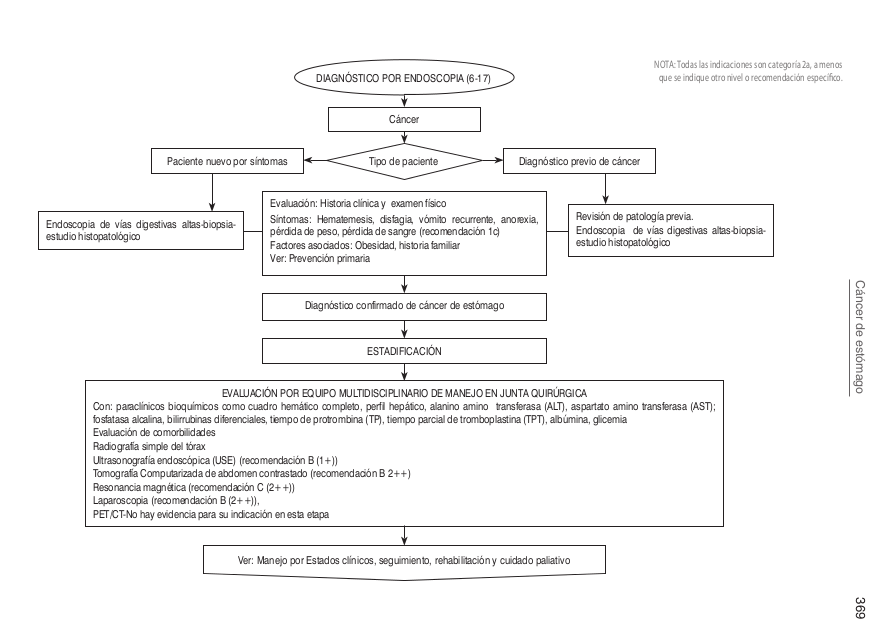
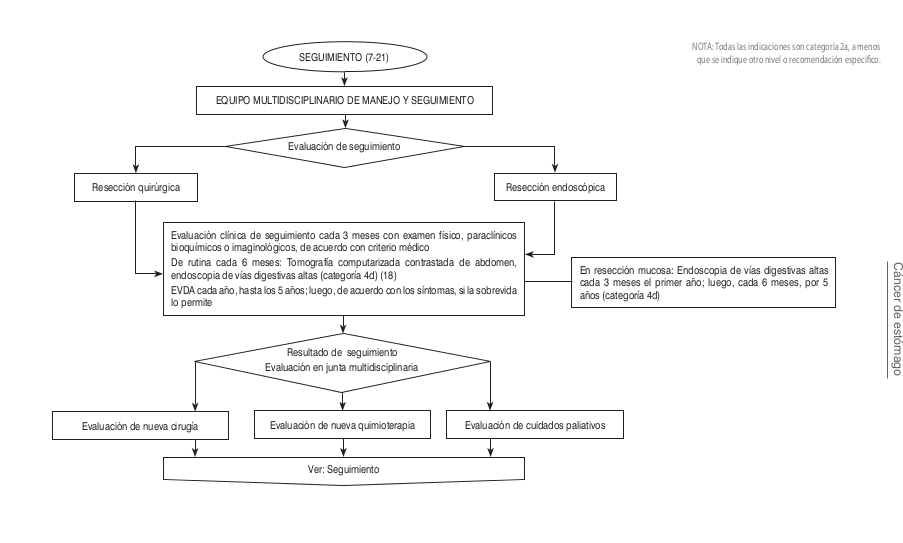
| | ==== Algoritmos ==== |
|
| |
|
| *NX Los ganglios regionales no pueden ser evaluados <br>
| | [[Image:Algo Esto.png]] |
| *N0 Sin metástasis a ganglios regionales <br>
| |
| *N1 Metástasis en 1 a 6 ganglios regionales <br>
| |
| *N2 Metástasis en 7 a 15 ganglios regionales <br>
| |
| *N3 Metástasis en más de 15 ganglios regionales <br>
| |
|
| |
|
| <br>
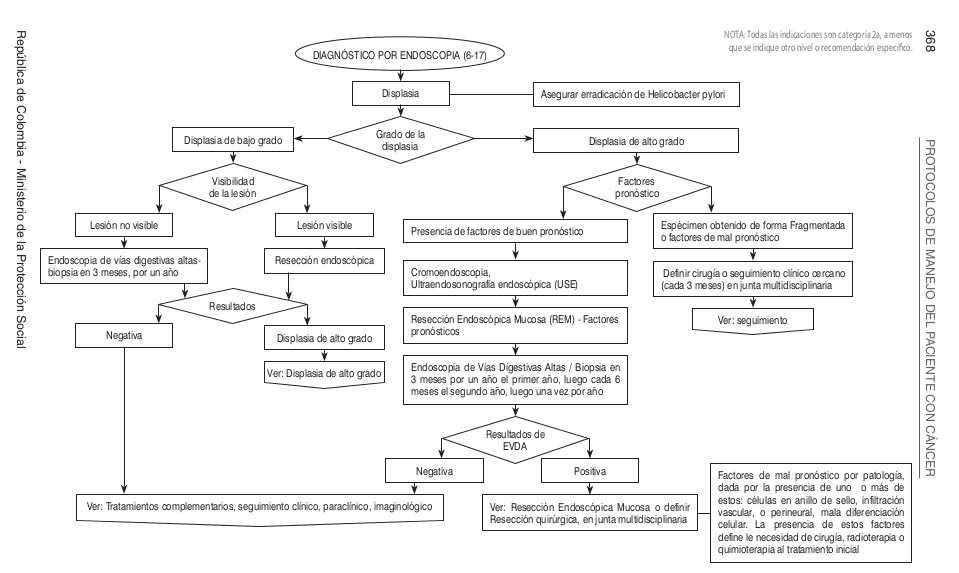
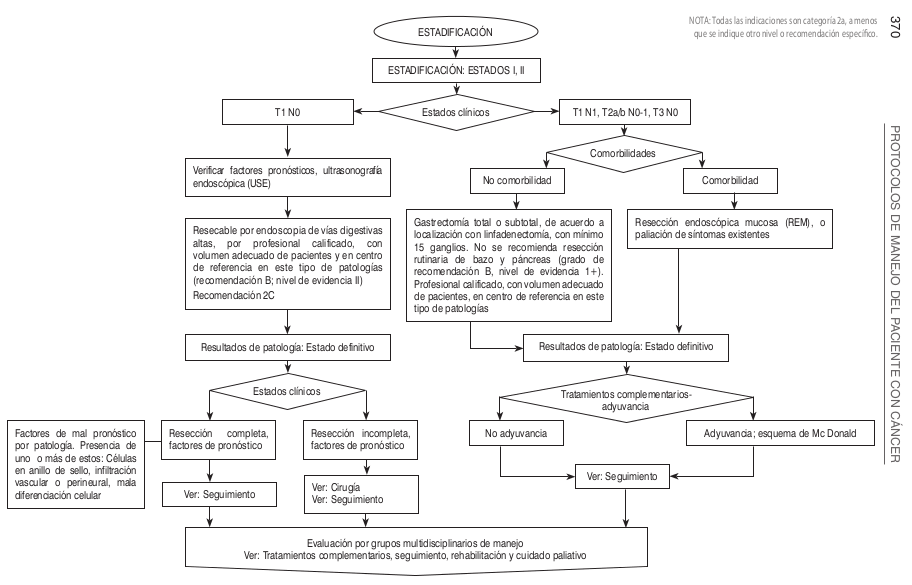
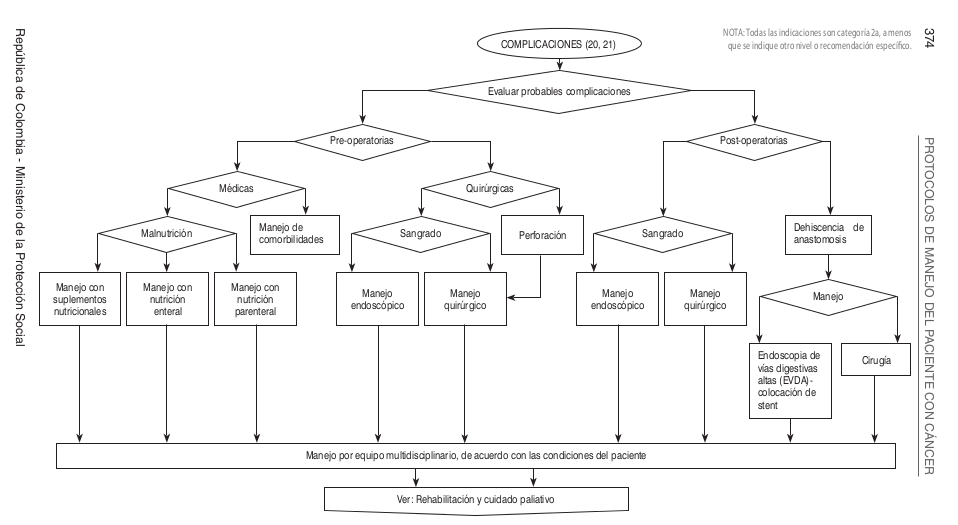
| | [[Image:Algo Esto1.png]] |
|
| |
|
| M Metástasis <br>
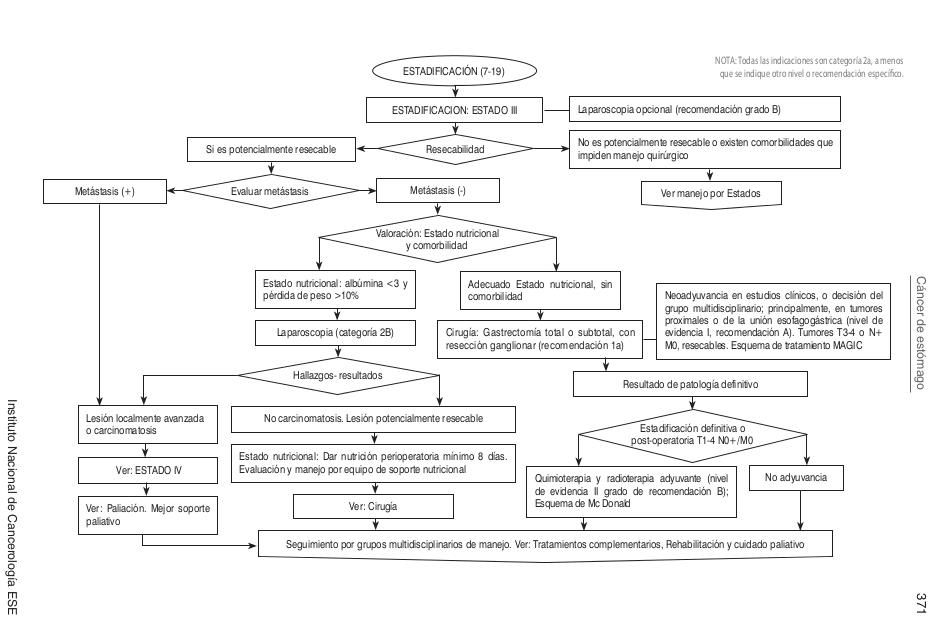
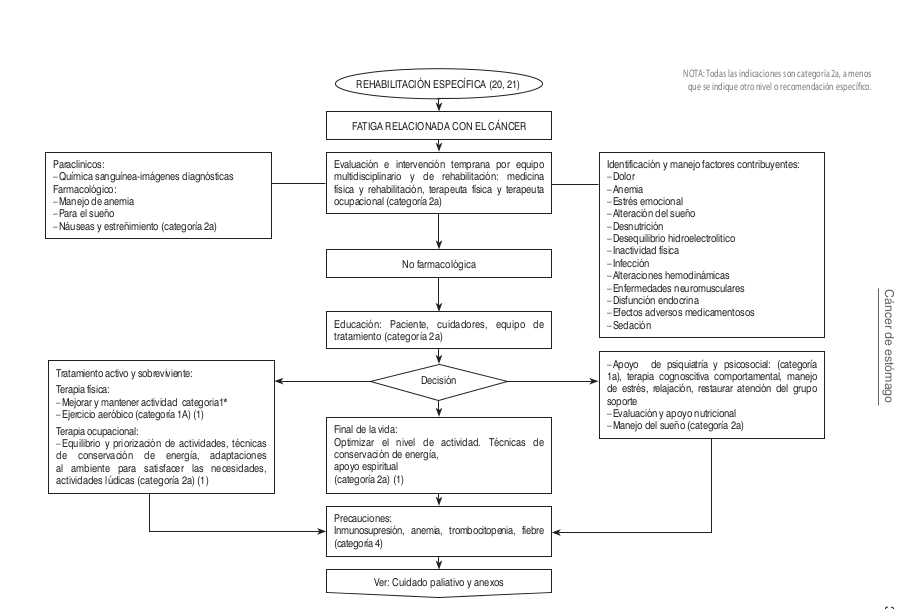
| | [[Image:Algo Esto2.png]] |
|
| |
|
| *MX Las metástasis distantes no pueden ser evaluadas <br>
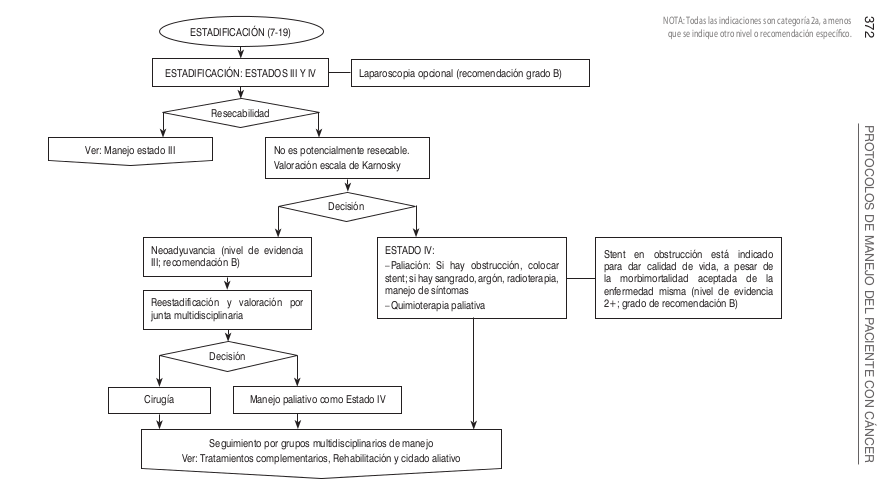
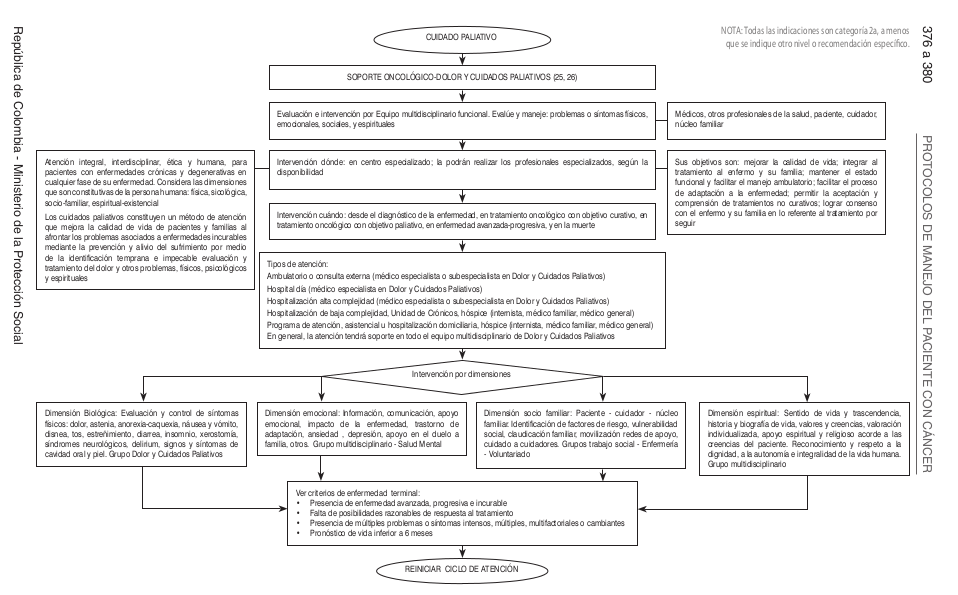
| | [[Image:Algo Esto3.png]] |
| *M0 No existen metástasis distantes <br>
| |
| *M1 Existen metástasis distantes <br>
| |
|
| |
|
| <br>
| | [[Image:Algo Esto4.png]] |
|
| |
|
| = TRATAMIENTO<br> =
| | [[Image:Algo Esto5.png]] |
|
| |
|
| === Cirugía.<br> ===
| | [[Image:Algo Esto6.png]] |
|
| |
|
| La cirugía es la única alternativa que ha demostrado efectividad en el tratamiento del adenocarcinoma gástrico. Todo paciente con cáncer gástrico y aceptable riesgo quirúrgico debe ser llevado a cirugía. Sólo se excluyen los casos con criterios definidos de inoperabilidad. Los candidatos a tratamiento quirúrgico deben ser sometidos a valoración del estado nutricional. En los casos de desnutrición severa está indicado un vigoroso régimen de reposición nutricional preoperatoria, previa determinación de la operabilidad del paciente. El propósito del tratamiento quirúrgico del cáncer gástrico es curar al paciente y está basado en la práctica de gastrectomía radical, total o subtotal. Cuando el tumor está ubicado en la porción distal del estómago, su extirpación se logra, en la mayoría de las ocasiones, con una gastrectomía subtotal radical. La gastrectomía total radical está indicada en tumores gástricos proximales, o tumores distales con extensión proximal. En casos de sangrado, perforación u obstrucción, está indicado practicar gastrectomías subtotales como medida paliativa. En casos excepcionales, puede estar indicado practicar una gastrectomía total paliativa.<br>
| | [[Image:Algo Esto7.png]] |
|
| |
|
| <br>
| | [[Image:Algo Esto8.png]] |
|
| |
|
| *Cirugía curativa absoluta: Corresponde a la gastrectomía descrita antes, siempre y cuando el estudio anatomopatológico demuestre que la disección ganglionar se extendió hasta una cadena por encima de la cadena ganglionar comprometida. <br>
| | [[Image:Algo Esto9.png]] |
| *Cirugía curativa relativa: Corresponde a la gastrectomía ya descrita, con compromiso de la última cadena ganglionar extirpada. <br>
| |
| *Cirugía paliativa Se denomina así, cuando existe enfermedad residual. <br>
| |
|
| |
|
| <br>
| | ==== Intervención de oncología clínica ==== |
|
| |
|
| === Quimioterapia. <br> ===
| | '''Esquema de Quimioterapia Perioperatoria Para Cáncer Gástrico Resecable:''' |
|
| |
|
| Entre los carcinomas del tracto gastrointestinal, de reconocida poca sensibilidad a quimioterapia, el carcinoma gástrico es el más sensible a la mono y poliquimioterapia. A pesar de esto, los resultados han sido poco satisfactorios. Sólo unos pocos trabajos han demostrado algún beneficio en cuanto a supervivencia o paliación. La quimioterapia neoadyuvante, aplicada en pacientes clasificados clínicamente como carcinomas localmente avanzados ha permitido que hasta un 50% de los casos se convierta en tumores quirúrgicamente resecables, y de éstos, un 20% logra supervivencia prolongada. <br>
| | *ECF: 5-FU + Cisplatino + epirrubicina. neoadyuvante por tres ciclos, seguido de resección quirúrgica curativa, y posteriormente, quimioterapia adyuvante por tres ciclos 5-FU 200 mg/m2/día infusión continua por 3 semanas+cisplatino 60 mg/m2 día 1+epirrubicina 50 mg/m2 día 1, cada 21 días. |
| | *Esquema de quimioterapia adyuvante (MACDONALD): |
|
| |
|
| *FAMTX 5-FU 1500 mg/m2/IV/día 1 (una hora post MTX) Metotrexato (MTX) 1500 mg/m2/IV/día 1 Acido folínico 30 mg/VO o IV cada 6 horas, por 8 dosis iniciando a las 24 horas de aplicado el MTX Doxorubicina 30 mg/m2/IV/día 1 Se repite el ciclo cada 28 días. ELF Etopósido 120 mg/m2/IV, días 1 a 3 Acido folínico 300mg/m2/IV, días 1 a 3 5FU 500mg/m2/IV, días 1 a 3 Ciclos cada 21 a 28 días 3. Cáncer resecado Múltiples esquemas de poliquimioterapia han sido empleados en un sinnúmero de pacientes con resecciones quirúrgicas con intención curativa, pero, en términos generales, ninguno ha demostrado una mejoría objetiva en la supervivencia libre de enfermedad ni en la supervivencia total. Sin embargo, continúan empleándose algunos tratamientos sistémicos que sugieren un modesto beneficio en algunos subgrupos de pacientes. Se utiliza en algunos pacientes la combinación de 5FU-leucovorin a las dosis de 20 mg/m2 IV de leucovorin, seguido de 5FU 425 mg/m2 IV, días 1 a 5. 4. Quimioterapia intraperitoneal: Su objetivo es eliminar la enfermedad microscópica residual. Actualmente está bajo experimentación en algunos centros. 5. Cáncer gastrico metastásico Durante los últimos 25 años se han evaluado múltiples antineoplásicos, solos o en combinación, sin demostrar mejoría en la supervivencia. El 5-FU mejora la calidad de vida y continua siendo el tratamiento estándar con el cual todos los nuevos regímenes deben ser comparados. Los esquemas más frecuentemente utilizados en estos casos son: 5FU; ECF (5FU, epirrubicina y DDP); FAMTX; ELF -5FU más cisplatino y otros, en diferentes combinaciones. Se espera el resultado de la evaluaciones de otros antineoplásicos, como los taxanos. En el INSTITUTO NACIONAL DE CANCEROLOGÍA en casos seleccionados (paciente con buen estado funcional) se emplea 5FU/leucovorin en las dosis antes mencionada. <br>
| | #Antes de la radioterapia1er ciclo 5-FU 425 mg/m2+leucovorin 20 mg/m2 días 1 a 5. Fase concomitante RT/QT a partir del día 28 RT con 4500cGy por 5 semanas. |
| | #Quimioterapia concomitante con radioterapia: 5-FU 400 mg/m2+leucovorin 20 mg/ m2 días 1 a 4 de la primera semana de RT, y días 1 a 3 de la quinta semana de RT. 1 mes después de terminada la RT: 2 ciclos de QT con 5-FU 425 mg/m2+leucovorin 20 mg/m2 días 1 a 5 cada 4 semanas. |
|
| |
|
| === Radioterapia.<br> ===
| | '''Esquemas de quimioterapia en tumores T4 o N3M0 irresecables; se consideran opciones aceptables:''' |
|
| |
|
| *En el estado 0 la radioterapia no juega papel alguno. <br> | | *CF: Cisplatino 100 mg/m2 día 1+5-FU 1000 mg/m2/día infusión continua días 1 a 4, cada 28 días (22) |
| *En el estado I, la radioterapia no parece ser útil. <br> | | *DCF: Docetaxel 75 mg/m2 día 1+cisplatino 75 mg/m2 día 1+5-FU 750 mg/m2/día en in- fusión continua días 1 a 5, cada 21 días, soportado con factor estimulante de colonias granulocíticas. |
| *En los estados II y III la radioterapia, concomitante o no con quimioterapia a manera de neoadyuvancia, se encuentra bajo evaluación clínica en distintos centros. <br>
| | *ECF: 5-FU 200 mg/m2/día infusión continua por 3 semanas+cisplatino 60 mg/m2 día 1+epirrubicina 50 mg/m2 día 1, cada 21 días. |
| *En estados IV está descrita la radioterapia paliativa en casos de sangrado tumoral, como también para alivio del dolor o de obstrucción. <br> | |
|
| |
|
| <br>
| | '''Esquemas de quimioterapia en enfermedad metastásica y recurrente:''' |
|
| |
|
| | | *EOX: Epirrubicina 50 mg/m2 día 1+oxaliplatino 130 mg/m2 día 1+Capecitabina 625 mg/m2 VO, cada 21 días (24). |
| | *Oxaliplatino+5-FU, |
| | *5-FU+leucovorin |
| | *Capecitabina |
| | *Quimioterapia + Trastuzumab (para tumores HER2 positivo) (7) |
|
| |
|
| LECTURAS RECOMENDADAS 1. ABAÚNZA H. Cáncer gástrico. Modelo etiopatogénico. Trib Médica (Colombia) 89:265, 1994. 2. AJANI JA, MANSFIELD PF, OTA DM. Potentially resectable gastric carcinoma: current approaches to staging and preoperative therapy. World J Surg 19:216, 1995. 3. ARANGO LA, ANGEL A. Cáncer incipiente del estómago. Rev Colomb Cirugía 9:100, 1994. 4. BEHRNS K, DALTON RR, VAN HEERDEN JA, SARR MG. Extended lymph node dissection for gastric cancer. Is it of value? Surg Clin North Am 72:433, 1992. 5. BONENKAMP JJ, SONGUN I, SASAKO M, ET AL. Randomised comparison of morbidity after D1 and D2 dissection in 996 Dutch patients. Lancet 345:745, 1995. 6. BONENKAMP JJ, HERMANS J, SASAKO M, VAN DE VELDE CJH, AND THE DUTCH GASTRIC CANCER GROUP. Extended lymph node dissection for gastric cancer. N Engl J Med 340:908, 1999. 7. CASTAÑO R, ESCOVAR J, VILLAMIZAR J, ET AL. Carcinoma Gástrico Temprano: Evaluación de una Serie de 109 Pacientes. Rev Colomb Cirugía 13:229, 1998. 8. CHAUX CF, DÍAZ JE, ROMO W. Cáncer gástrico. Estadificación laparoscópica. Rev Colomb Cirugía 12:278, 1997. 9. CORREA P. Etiopatogenia del cáncer gástrico. Trib Médica (Colombia) 89:261, 1994. 10. CORREA P. Helicobacter pylori and gastric carcinogenesis. Am J Surg Pathol 19 (Suppl 1):S37, 1995. 11. CUSCHIERI A, FAYERS P, FIELDING J, ET AL. Postoperative morbidity and mortality after D1 and D2 resections for gastric cancer: preliminary results of the MRC randomised controlled surgical trial. Lancet 347:995, 1996. 12. DELGADO A, VALBUENA JV, OLARTE H. Cáncer gástrico. 10 años de revisión (1971-1980). INSTITUTO NACIONAL DE CANCEROLOGÍA (Adoptado por ONCOMEDIC Ltda). Bogotá, 1983 (inédito). 13. DENT DM, PRICE SK, MADDEN MV. Controlled trials and the R1/R2 controversy in the management of gastric carcinoma. Surg Oncol Clin North Am 2:433, 1993. 183 CÁNCER GÁSTRICO 14. DIEHL JT, HERMANN RE. Gastric carcinoma: a ten-year review. Ann Surg 198:9, 1983. 15. ELLIS FH JR, GIBB SP, WATKINS E JR. Limited esophagogastrectomy for carcinoma of the cardia. Indications, techniques, and results. Ann Surg 208:354, 1988. 16. HARRISON JD, FIELDING JWL. Prognostic factors for gastric cancer influencing clinical practice. World J Surg 19:496, 1995. 17. HIKI Y, SHIMAO H, MIENO H, ET AL. Modified treatment of early gastric cancer. Evaluation of endoscopic treatment of early gastric cancers with respect to treatment indication groups. World J Surg 19:517, 1995. 18. IDROVO V, SERRANO C, OLARTE M Y COL. Cáncer gástrico: revisión del tema y experiencia en el Hospital General Universitario de La Samaritana. Rev Colomb Gastroenterol VIII:91, 1993. 19. INSTITUTO NACIONAL DE CANCEROLOGÍA (Adoptado por ONCOMEDIC Ltda). Protocolo de tratamiento y seguimiento del cáncer gástrico. Editado por Laboratorios ITALMEX. Santafé de Bogotá (sin fecha). 20. ATLAS DE MORTALIDAD POR CÁNCER. Colombia 1990. INSTITUTO NACIONAL DE CANCEROLOGÍA (Adoptado por ONCOMEDIC Ltda), División de Epidemiología. MR Medina, investigador principal. Santafé de Bogotá, Diciembre,1994. 21. ISS REUNIÓN DE CONSENSO. CÁNCER GÁSTRICO. Tratamiento Quirúrgico. Instituto de Seguros Sociales. Trib Médica (Colombia) 89: 311, 1994. 22. JAPANESE RESEARCH SOCIETY FOR CANCER RESEARCH: The General Rules for Gastric Cancer Study in Surgery. Jpn J Surg 3:61, 1962. 23. KIM J-P, KWON OJ, OH SUT, ET AL. Results of surgery on 6598 gastric cancer patients and immunochemosurgery as the best treatment of advanced gastric cancer. Ann Surg 216:269, 1992. 24. KODAMA Y, SUGIMACHI K, SOEJIMA K, ET AL. Evaluation of extensive lymph node dissection for carcinoma of the stomach. World J Surg 5:241, 1981. 25. LAURÉN P. The two histological main types of gastric carcinoma: diffuse and the so-called intestinaltype carcinoma. Acta Pathol Microbiol Scand 64:31, 1965. 26. MACDONALD JS, SCHNALL SF. Adjuvant treatment of gastric cancer. World J Surg 19:221, 1995. 27. MARUYAMA K, OKABAYASHI K, KINOSHITA T. Progress in gastric cancer and its limits of radicality. World J Surg 11:418, 1987. 28. NAKAMURA K, UEYAMA T, YAO T, ET AL. Pathology and prognosis of gastric carcinoma. Findings in 10,000 patients who underwent primary gastrectomy. Cancer 70:1030, 1992. 29. NOGUCHI I, IMADA T, MATSUMOTO A, ET AL. Radical surgery for gastric cancer. Review of the Japanese Experience. Cancer 64:2053, 1989. 30. OHGAMI M, OTANI Y, KUMAI K, ET AL. Curative laparoscopic surgery for early gastric cancer: five years experience. World J Surg
| | = Anexos = |
|
| |
|
| 23:187, 1999. 31. OLIVER WE, ANDERSON L, CANO E Y COL. Programa de pesquisa del cáncer gástrico en el Estado Táchira, Venezuela. Trib Médica (Colombia) 89:282, 1994. 32. PATIÑO JF. The current management of gastric cancer. En: Advances in Surgery, Volume 27, 1994. Edited by JL Cameron et al. Mosby-Year Book. St. Louis, 1994. 33. PATIÑO JF. Cáncer de estómago. Reflexiones y recomendaciones sobre tratamiento quirúrgico. Trib Médica (Colombia) 89:295-308, 1994. 34. PATIÑO JF. Gastric cancer. En: Current Surgical Therapy. Edited by J.L. Cameron. Sixth edition. Mosby Inc. St. Louis, 1998. 35. REY-FERRO M, CASTAÑO R, OROZCO O, ET AL. Nutritional and inmunological evaluation of patients with gastric cancer before and after surgery. Nutrition 13:778, 1997. 184 INSTITUTO NACIONAL DE CANCEROLOGÍA (Adoptado por ONCOMEDIC Ltda) 36. RODER JD, BONENKAMP JJ, CRAVEN J, ET AL. Lymphadenectomy for gastric cancer in clinical trials: update. World J Surg 19:546, 1995. 37. RONDEROS M. Cáncer gástrico: detección precoz en poblaciones, estado actual y perspectivas . Trib Médica (Colombia) 89:275, 1994. 38. SABBAGH LC. Ultrasonografía endoscópica en cáncer de esófago y estómago. Trib Médica (Colombia) 89:293, 1994. 39. SAKAMOTO J, YASUE M. Extensive lymphadenectomy for gastric cancer patients: what can the results of one trial tell us? Lancet 345:742, 1995. 40. SASAKO M. Risk Factors for Surgical Treatment in the Dutch Gastric Cancer Trial. Br J Surg 84:1567, 1997 41. SASAKO M, MARUYAMA K, KINOSHITA T, ET AL. Quality control of surgical technique in a multicenter, prospective, randomized, controlled study on the surgical treatment of gastric cancer. Jpn J Clin Oncol 22:41, 1992 42. SCHLEMPER RJ, ITABASHI M, KLAUS YK, ET AL. Differences in diagnostic criteria for gastric carcinoma between Japanese and Western pathologists. Lancet 349:1725, 1997. 43. SENDLER A, DITTER HJ, FEUSSNER H, ET AL. Preoperative staging of gastric cancer as precondition for multimodal treatment. World J Surg 19:501, 1995. 44. SÖREIDE JA, VAN HEERDEN JA, BURGART LJ, ET AL. Surgical aspects of patients with adenocarcinoma of the stomach operated on for cure. Arch Surg 131:481, 1996. 45. UICC. International Union Against Cancer/Union Internationale Contre le Cancer, Atlas TNM. Guía ilustrada de la clasificación TNM/pTNM de los tumors malignos. 4ª edición. Springer-Verlag Ibérica. Barcelona, 1998. 46. VALBUENA J. Microendoscopia y coloración vital en tumores de las vías digestivas. Trib Médica 834:33, 1985. 47. VALBUENA J. Diagnóstico de lesiones de vías digestivas por citología por punción. Trib Médica 842:33, 1985. 48. VALBUENA J, BARBOSA G. Cáncer gástrico inicial: utilidad de la endoscopia. Trib Médica 806:25, 1984. 49. VALBUENA J. Endosonografía para la clasificación preoperatoria del cáncer gástrico. Rev Col Cirugía 14):165, 1999. 50. VISALLI JA, GRIMES OF. An embryiologic and anatomic approach to the treatment of gastric cancer. Surg Gynecol Obstet 103:401, 1956. 51. WILKE H, STAHL M, FINK U ET AL. Preoperative chemotherapy for unresectable gastric cancer. World J Surg 19:210, 1995. 52. WILS J. Treatment of gastric cancer. Current Opinion in Oncology. 10:357, 1998. 55. WILS J. The treatment of advanced gastric cancer. Sem Oncol 23:397, 1996. 185<br>
| | [http://75.126.65.106/~incancer/instituto//files/libros/archivos/f670452ca9b4cca55eff025b8e8ffe2c_Potocolos%20de%20Manejo%20del%20Paciente%20con%20C%C3%A1ncer.pdf Protocolos de Manejo del Paciente con Cáncer] |
|
| |
|
| <br> | | <br> |