Diferencia entre revisiones de «Cáncer de cuello uterino»
Sin resumen de edición |
|||
| (No se muestran 32 ediciones intermedias del mismo usuario) | |||
| Línea 1: | Línea 1: | ||
[[Proceso de consulta especializada|Regresar a Consulta Especializada]] | [[Proceso de consulta especializada|Regresar a Consulta Especializada]] | ||
[[Procedimiento_de_Evaluaci%C3%B3n_y_Adopci%C3%B3n_de_Guias_de_Practica_Cl%C3%ADnica|Regresar a Procedimiento de evaluación de guías de practica clínica]] | |||
<br> | <br> | ||
| Línea 5: | Línea 8: | ||
= Identificación = | = Identificación = | ||
{| width="665" cellspacing="0" cellpadding="4" | |||
|- valign="TOP" | |||
| width="129" style="border-top: 1px solid #000000; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0.1cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" rowspan="4" | | |||
<br> [[Image:Oncomedic.png]]<br> | |||
| width="327" style="border-top: 1px solid #000000; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0.1cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" colspan="2" | | |||
'''Nombre''' | |||
| width="64" style="border-top: 1px solid #000000; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0.1cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | | |||
'''Código''' | |||
| width="111" style="border: 1px solid #000000; padding: 0.1cm" rowspan="4" | | |||
[[Image:Saludarte.png]] | |||
<u>'''Revisó y Autorizo Ultima Versión'''</u>: Comité de tumores | |- valign="TOP" | ||
| width="327" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" colspan="2" | | |||
Guía de Practica clínica (GPC) Para el Tratamiento Farmacologico y Seguimiento del Paciente con Cancer de Cuello Uterino | |||
| width="64" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | | |||
PGD1E4 | |||
|- valign="TOP" | |||
| width="156" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | | |||
'''Fecha de Emisión''' | |||
| width="163" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | | |||
'''Fecha de Actualización''' | |||
| width="64" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | | |||
'''Versión''' | |||
|- valign="TOP" | |||
| width="156" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | | |||
2011/09/08 | |||
| width="163" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | | |||
2025-07-31 | |||
| width="64" style="border-top: none; border-bottom: 1px solid #000000; border-left: 1px solid #000000; border-right: none; padding-top: 0cm; padding-bottom: 0.1cm; padding-left: 0.1cm; padding-right: 0cm" | | |||
4 | |||
|} | |||
<br> <u>'''''Elaboró'''''</u>'':'' Documento adoptado parcialmente de las guías del Ministerio de Protección Social, en lo referente a la falta de actualización por parte del ministerio se acepta referirse a las guías del NCCN <br> | |||
<u>'''Revisó y Autorizo Ultima Versión'''</u>: Comité de tumores | |||
<br> | <br> | ||
<br> | |||
Servir de apoyo al personal de Oncomedic ltda, para establecer los criterios | = Objetivo = | ||
Servir de apoyo al personal de Oncomedic ltda, para establecer los criterios mínimos indispensables para el adecuado manejo y seguimiento de pacientes con cáncer cervico uterino , de acuerdo al estadio, que garanticen una atención médica integral, homogénea, con calidad, equidad y eficiencia articulada a las guías de practica clínica del ministerio de protección social y el instituto nacional de cancerología y con las rutas integrales de atención para la patología estudiada. | |||
= Alcance = | = Alcance = | ||
| Línea 25: | Línea 71: | ||
El cáncer de cuello úterino a nivel mundial ocupa el segundo lugar en frecuencia dentro de los tumores ginecológicos, después del cáncer de endometrio, sin embargo se ha visto diagnosticado hasta en un 80% de los casos en los paises en via de desarrollo constituyendose en un problema de salud publica, en 2008 se presentaron cerca de 530.000 casos nuevos en el mundo, y cerca de 275.000 muertes, en nuestro medio presenta una alta incidencia al rededor de 4.736 casos nuevos de cáncer de cuello del útero al año, constituyendo la primera causa de muerte por cáncer en mujeres con cerca de 2.000 muertes anuales; lo que representa un 13% de la mortalidad global por cáncer. En 2008 se presentaron 641 casos nuevos de cáncer de cuello del útero en nuestro país, y en oncomedic en el 2013 junto con otros tumores de aparato genital femenini el 9% de las atenciones<br>El instituto nacional de cancerologia publico la 1 versión del Protocolo de manejo de la paciente con cáncer de cuello del útero en el 2009 y fue actualizado noviembre del 2010 como un aporte para el adecuado manejo de esta entidad patológica. | El cáncer de cuello úterino a nivel mundial ocupa el segundo lugar en frecuencia dentro de los tumores ginecológicos, después del cáncer de endometrio, sin embargo se ha visto diagnosticado hasta en un 80% de los casos en los paises en via de desarrollo constituyendose en un problema de salud publica, en 2008 se presentaron cerca de 530.000 casos nuevos en el mundo, y cerca de 275.000 muertes, en nuestro medio presenta una alta incidencia al rededor de 4.736 casos nuevos de cáncer de cuello del útero al año, constituyendo la primera causa de muerte por cáncer en mujeres con cerca de 2.000 muertes anuales; lo que representa un 13% de la mortalidad global por cáncer. En 2008 se presentaron 641 casos nuevos de cáncer de cuello del útero en nuestro país, y en oncomedic en el 2013 junto con otros tumores de aparato genital femenini el 9% de las atenciones<br>El instituto nacional de cancerologia publico la 1 versión del Protocolo de manejo de la paciente con cáncer de cuello del útero en el 2009 y fue actualizado noviembre del 2010 como un aporte para el adecuado manejo de esta entidad patológica. | ||
Acorde a la propuesta del ministerio de protección social y articulada a las características de oncomedic ltda la organización adapta las guias, de modo que aplica sin modificación las recomendaciones que pueden ser seguidas dentro de la organización de acuerdo a los estados clínicos de la enfermedad. | Acorde a la propuesta del ministerio de protección social y articulada a las características de oncomedic ltda la organización adapta las guias, de modo que aplica sin modificación las recomendaciones que pueden ser seguidas dentro de la organización de acuerdo a los estados clínicos de la enfermedad. | ||
= Descripción = | = Descripción = | ||
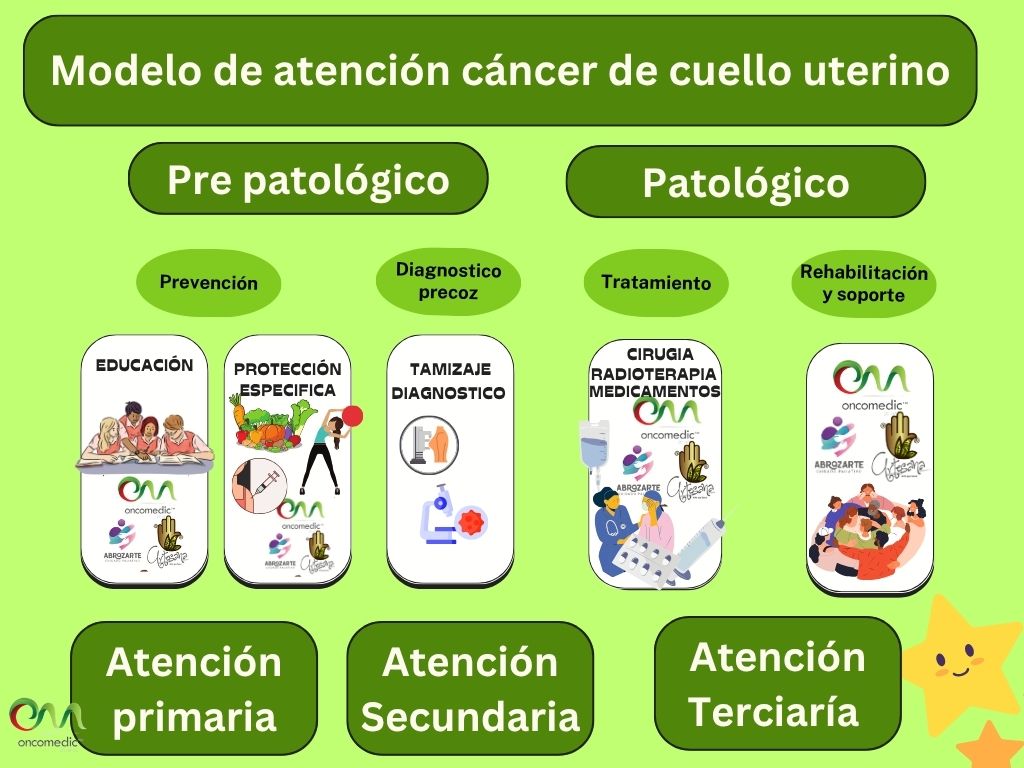
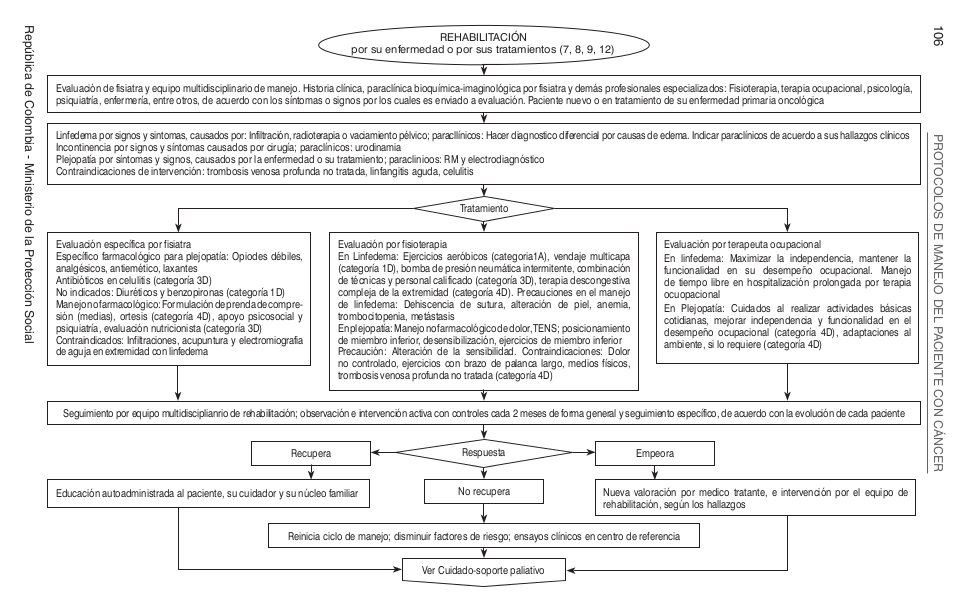
'''Ruta de atención en cáncer de Cuello Uterino.''' | |||
[[Archivo:Modelo de atención cancer de cuello uterino.jpg]] | |||
==== Estadificación de la Federación Internacional de Ginecología y Obstetricia para carcinoma de cuello del útero. Versión revisada 2009<br> ==== | ==== Estadificación de la Federación Internacional de Ginecología y Obstetricia para carcinoma de cuello del útero. Versión revisada 2009<br> ==== | ||
| Línea 33: | Línea 85: | ||
*Estado I: Carcinoma limitado estrictamente al cuello del útero (la extensión al cuerpo no debe ser tenida en cuenta). | *Estado I: Carcinoma limitado estrictamente al cuello del útero (la extensión al cuerpo no debe ser tenida en cuenta). | ||
#Estado IA: Cáncer invasor diagnosticado únicamente por microscopía. Profundidad de la invasión menor o igual a 5 mm, extensión mayor (horizontal o plana) de menos de 7<br>mm.<br>- Estado IA1: Invasión estromal medida que no supera los 3,0 mm de profundidad, y no supera una extensión de 7,0 mm de diámetro.<br>- Estado IA2: Invasión estromal medida entre 3,0 mm y 5,0 mm de profundidad, y no supera una extensión 7,0 mm de diámetro. | #Estado IA: Cáncer invasor diagnosticado únicamente por microscopía. Profundidad de la invasión menor o igual a 5 mm, extensión mayor (horizontal o plana) de menos de 7<br>mm.<br>- Estado IA1: Invasión estromal medida que no supera los 3,0 mm de profundidad, y no supera una extensión de 7,0 mm de diámetro.<br>- Estado IA2: Invasión estromal medida entre 3,0 mm y 5,0 mm de profundidad, y no supera una extensión 7,0 mm de diámetro. | ||
#Estado IB: Lesión clínicamente visible limitada al cuello del útero, o cánceres pre-clínicos mayores al Estado IA2. Toda lesión macroscópicamente visible aun con una invasión superficial corresponde a un cáncer Estado IB.<br>- Estado IB1: Lesión clínicamente visible menor o igual a 4,0 cm en dimensión mayor.<br>- Estado IB2: Lesión clínicamente visible mayor a 4,0 cm en dimensión mayor. | #Estado IB: Lesión clínicamente visible limitada al cuello del útero, o cánceres pre-clínicos mayores al Estado IA2. Toda lesión macroscópicamente visible aun con una invasión superficial corresponde a un cáncer Estado IB.<br>- Estado IB1: Lesión clínicamente visible menor o igual a 4,0 cm en dimensión mayor.<br>- Estado IB2: Lesión clínicamente visible mayor a 4,0 cm en dimensión mayor.<br> | ||
*Estado II: Carcinoma cervical que invade hasta el utero, pero sin alcanzar la pared pélvica o el tercio inferior de la vagina.<br> | |||
#Estado IIA: Sin afección parametrial evidente. La invasión puede afectar los dos tercios superiores de la vagina.<br>- Estado IIA1: Lesión clínicamente visible menor o igual a 4,0 cm en dimensión mayor.<br>- Estado IIA2: Lesión clínicamente visible mayor a 4,0 cm en dimensión mayor. | |||
#Estado IIB: Lesión con obvia invasión parametrial.<br> | |||
*Estado III: Tumor se extiende hacia la pared pélvica o involucra el tercio inferior de la vagina, o causa hidronefrosis o riñón no funcionante. En el examen rectal todas la zonas están comprometidas por el cáncer entre el tumor y la pared pelviana.<br> | |||
#Estado IIIA: Tumor que se extiende e involucra el tercio inferior de la vagina, sin extensión a la pared pélvica. | |||
#Estado IIIB: Tumor que se extiende a la pared pélvica, o causa hidronefrosis o riñón no funcionante.<br> | |||
*Estado IV: Carcinoma cervical que se extiende más allá de la pelvis verdadera, o invade la mucosa de la vejiga o la del recto (comprobado por biopsia). El edema bulloso no permite calsificar a la paciente en Estado IV.<br> | |||
#Estado IVA: Extensión del tumor a los órganos pelvicos adyacentes. | |||
#Estado IVB: Extensión del tumor a los órganos distantes.<br>Fuente: FIGO COMMITTEE ON GYNECOLOGIC ONCOLOGY. Revised FIGO staging for carcinoma of the vulva, cervix, and endometrium.<br>FIGO definitions of staging. International Journal of Gynecology and Obstetrics 105 (2009): 103-104.<br> | |||
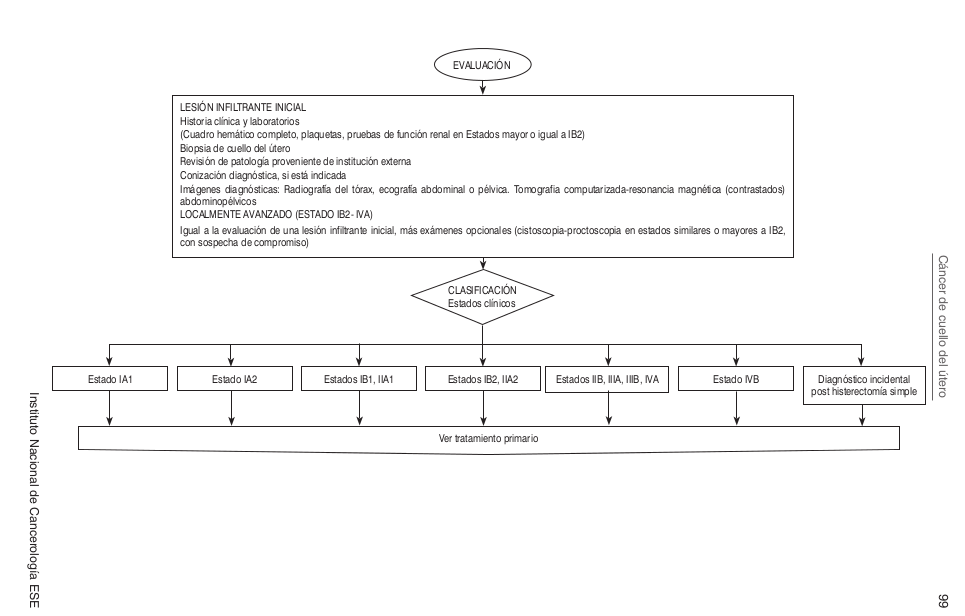
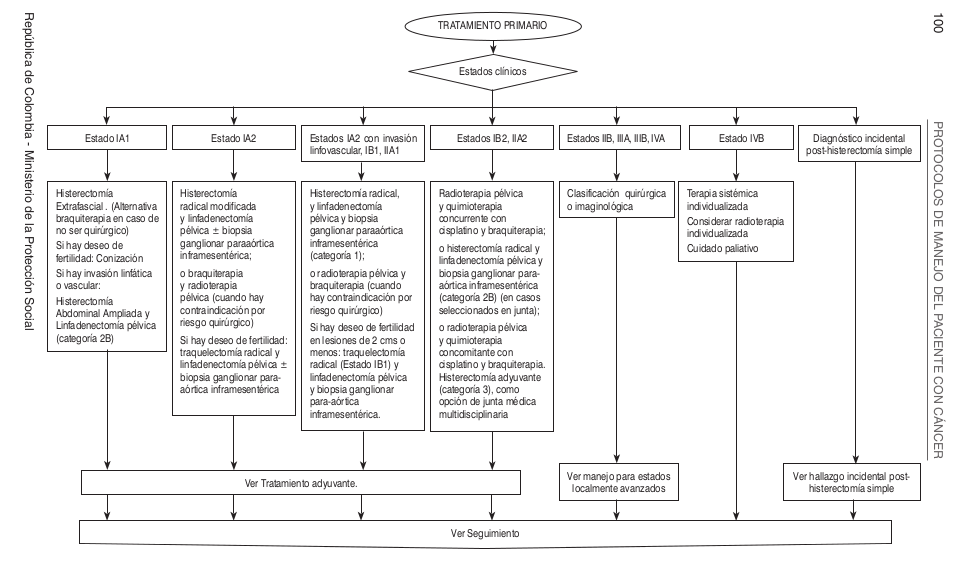
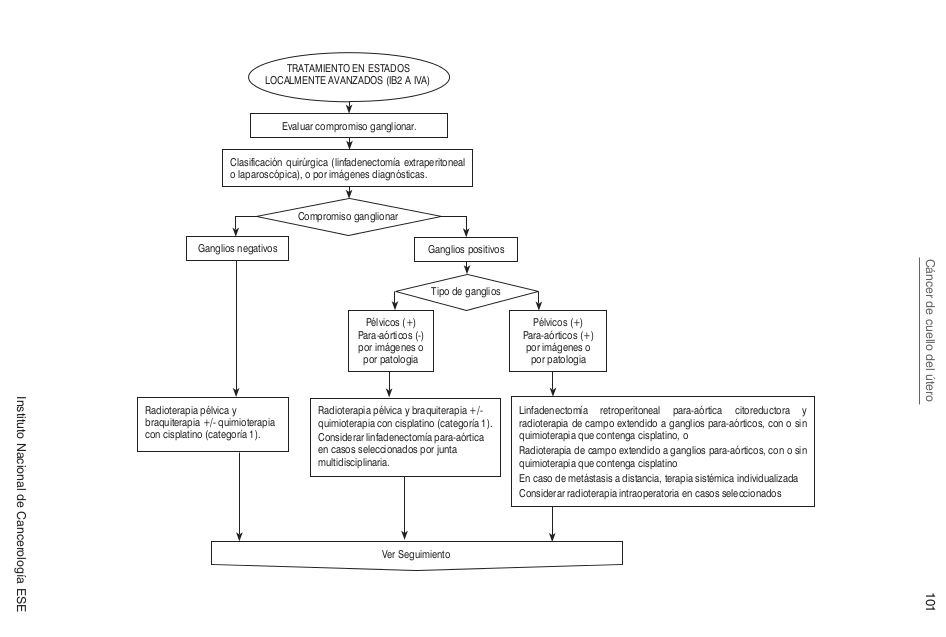
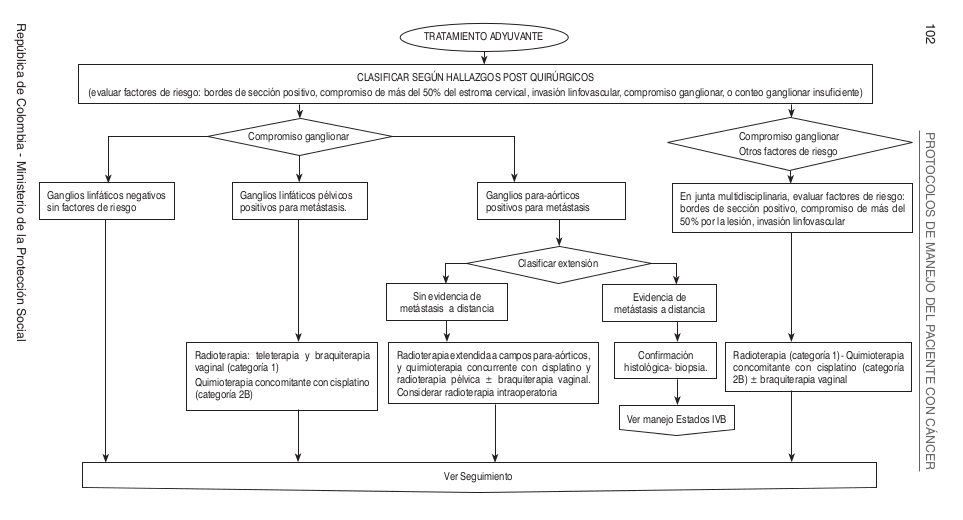
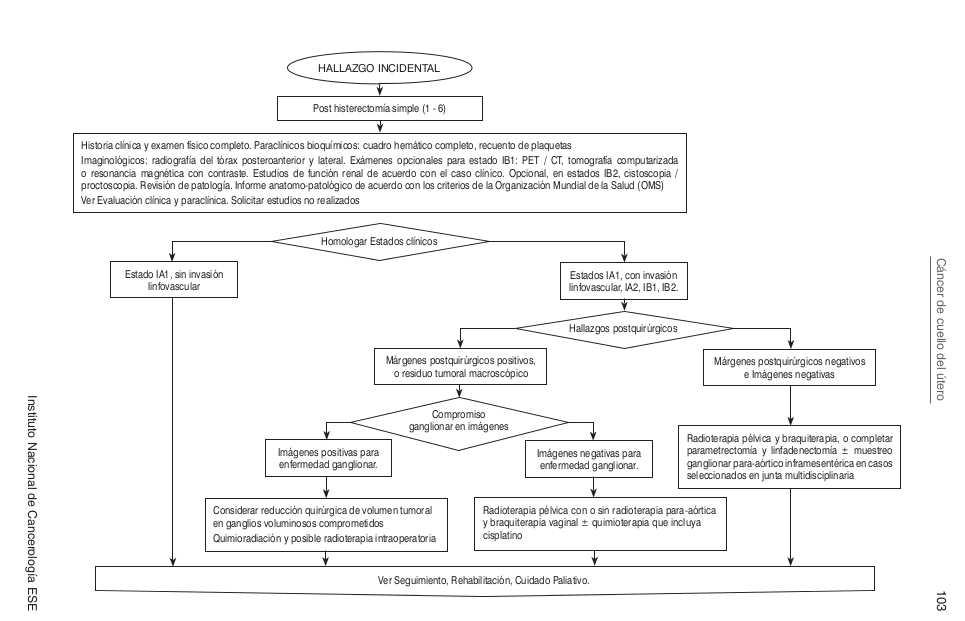
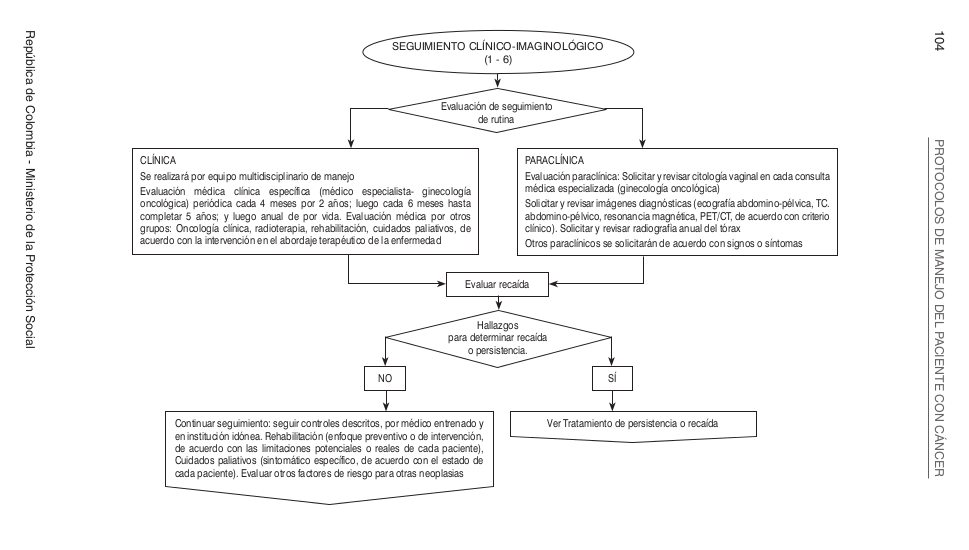
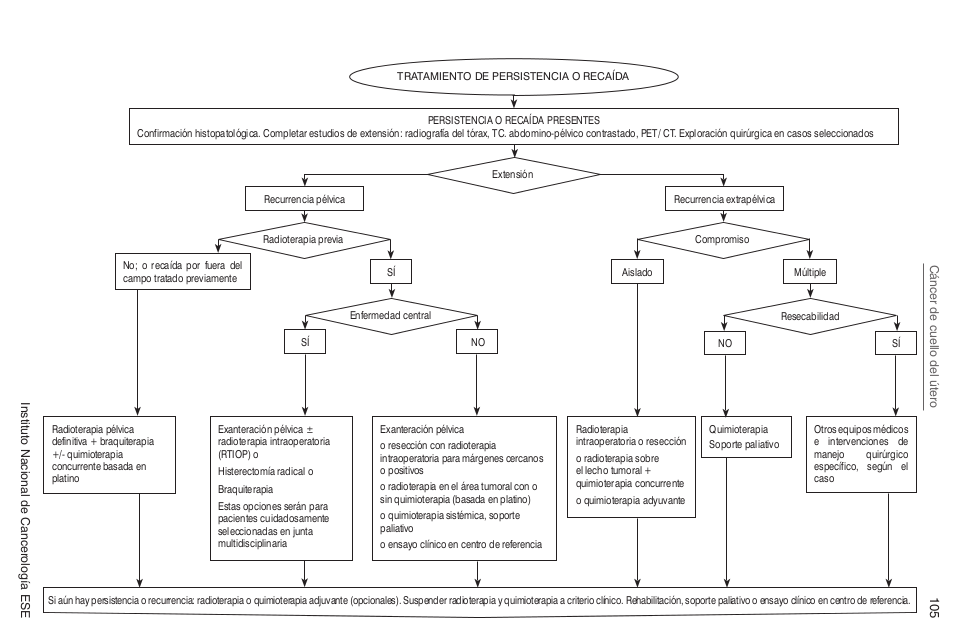
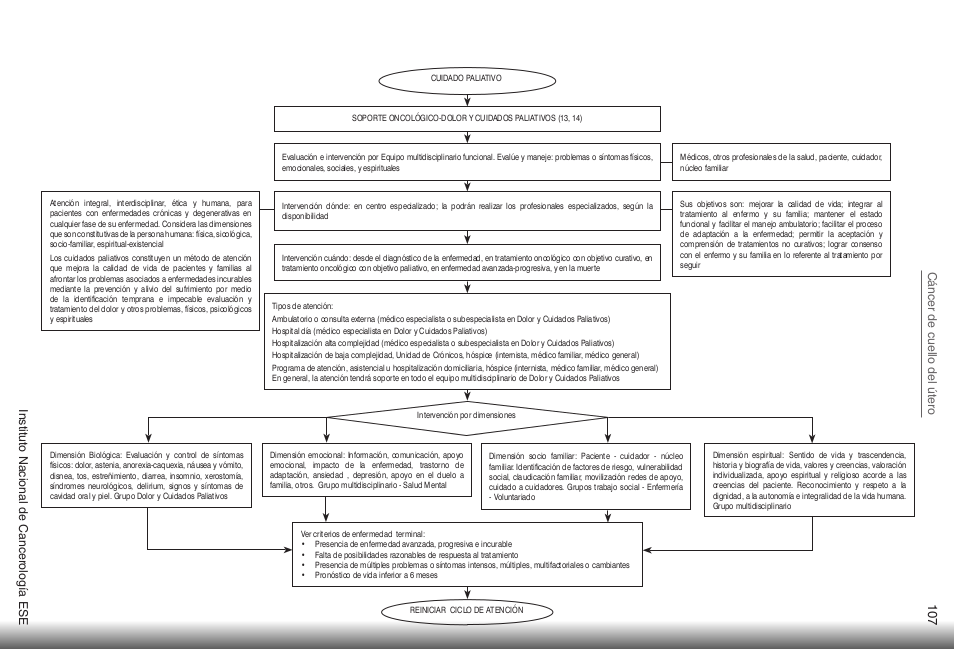
==== Algoritmos ==== | |||
[[Image:CU Algoritmos.png]] | |||
<br> | |||
[[Image:CU algoritmos1.png]] | |||
[[Image:CU Algoritmos2.png]] | |||
*Estado | [[Image:CU Algoritmos3.png]] | ||
[[Image:CU Algoritmos4.png]] | |||
[[Image:CU Algoritmos5.png]] | |||
[[Image:CU Algoritmos6.png]] | |||
[[Image:CU Algoritmos7.png]] | |||
[[Image:CU Algoritmos8.png]] | |||
==== Intervención oncológia clínica ==== | |||
*Esquemas de quimioterapia cuando la condición indica quimiorradioterapia concomitante | |||
#Cisplatino: 40mgs/m2 semanal por 6 semanas (dosis absoluta máxima de 70 mgs semanal).<br> | |||
*Esquemas de quimioterapia para enfermedad recurrente o metastásica (todas las opciones son categoría 2A, excepto si aparece otra especificación).<br> | |||
*Terapias de primera línea agentes únicos | |||
#Cisplatino (con radioterapia). Concurrente(ver esquema anterior). Repetir ciclos semanales por 6 semanas. Vigilar náusea-vómito neurotoxicidad, ototoxicidad, nefrotoxicidad,hipomagnasemia y mielosupresión. | |||
#Cisplatino (agente único). Repetir ciclos cada 21-28 días. Vigilar mielosupresión, trombocitopenia, náusea-vómito, neurotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia y alopecia. | |||
#Irinotecan (agente único). Dosis por 3 semanas consecutivas; luego, una semana de descanso. Vigilar neutropenia, diarrea, trombocitopenia, anemia, alopecia, náusea-vómito.<br> | |||
#Otras opciones: carboplatino, paclitaxel, topotecan (categoría 2B).<br> | |||
*Terapias de primera línea-agentes en combinaciones | |||
#Carboplatino+Paclitaxel: repetir cada 3 semanas, hasta progresión o toxicidad inaceptable. Vigilar náusea-vómito, neurotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia y mielosupresión. Usar uroprotección. | |||
#Cisplatino+Ifosfamida: repetir cada 3 semanas, hasta progresión o toxicidad inaceptable. Vigilar náusea-vómito, neurotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia y mielosupresión. Usar uroprotección. | |||
#Carboplatino+ifosfamida: repetir cada 4 semanas, hasta progresión o toxicidad inaceptable. Como terapia adyuvante, secuencia con radioterapia. Vigilar náusea-vómito, neurotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia y mielosupresión. Usar uroprotección. | |||
#Cisplatino+Paclitaxel+Ifosfamida (TIP): repetir cada 3 semanas, hasta progresión o toxicidad inaceptable. Vigilar náusea-vómito, neurotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia y mielosupresión. Usar uroprotección. | |||
#Cisplatino+paclitaxel: repetir cada 3 semanas, hasta progresión o toxicidad inaceptable. Estado IV, recurrencia o persistencia de la enfermedad. Vigilar náusea-vómito, neu-<br>rotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia y mielosupresión. | |||
#Cisplatino+vinorelbine: repetir cada 4 semanas, hasta progresión o toxicidad inaceptable. Vigilar náusea-vómito, neurotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia, mielosupresión.<br> | |||
<br> | |||
*Quimiorradioterapia concomitante (Categoría 2a) | |||
#Cisplatino con o sin 5-fluorouracilo (5FU): repetir cada semana o cada 3 semanas, de pendiendo el esquema, hasta progresión o toxicidad inaceptable. Vigilar náusea vómito, neurotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia y mielosupresión.<br> | |||
*Terapias de segunda línea | |||
#Docetaxel ( categoría 2B) | |||
#Ifosfamida ( categoría 2B) | |||
#Vinorelbine ( categoría 2B) | |||
#Irinotecan ( categoría 2B) | |||
#Epirrubicina ( categoría 2B) | |||
#Mitomicina ( categoría 2B) | |||
#5-Fluouracilo ( categoría 2B)<br> | |||
= Anexos = | |||
[http://75.126.65.106/~incancer/instituto//files/libros/archivos/f670452ca9b4cca55eff025b8e8ffe2c_Potocolos%20de%20Manejo%20del%20Paciente%20con%20C%C3%A1ncer.pdf Protocolos de Manejo del Paciente con Cáncer] | |||
Revisión actual - 21:05 10 dic 2025
Regresar a Consulta Especializada
Regresar a Procedimiento de evaluación de guías de practica clínica
Identificación
|
Nombre |
Código |
|||
|
Guía de Practica clínica (GPC) Para el Tratamiento Farmacologico y Seguimiento del Paciente con Cancer de Cuello Uterino |
PGD1E4 | |||
|
Fecha de Emisión |
Fecha de Actualización |
Versión | ||
|
2011/09/08 |
2025-07-31 |
4 | ||
Elaboró: Documento adoptado parcialmente de las guías del Ministerio de Protección Social, en lo referente a la falta de actualización por parte del ministerio se acepta referirse a las guías del NCCN
Revisó y Autorizo Ultima Versión: Comité de tumores
Objetivo
Servir de apoyo al personal de Oncomedic ltda, para establecer los criterios mínimos indispensables para el adecuado manejo y seguimiento de pacientes con cáncer cervico uterino , de acuerdo al estadio, que garanticen una atención médica integral, homogénea, con calidad, equidad y eficiencia articulada a las guías de practica clínica del ministerio de protección social y el instituto nacional de cancerología y con las rutas integrales de atención para la patología estudiada.
Alcance
Las recomendaciones generadas en esta guía podrán contribuyen a la toma de decisiones clínicas.
Marco Conceptual
El cáncer de cuello úterino a nivel mundial ocupa el segundo lugar en frecuencia dentro de los tumores ginecológicos, después del cáncer de endometrio, sin embargo se ha visto diagnosticado hasta en un 80% de los casos en los paises en via de desarrollo constituyendose en un problema de salud publica, en 2008 se presentaron cerca de 530.000 casos nuevos en el mundo, y cerca de 275.000 muertes, en nuestro medio presenta una alta incidencia al rededor de 4.736 casos nuevos de cáncer de cuello del útero al año, constituyendo la primera causa de muerte por cáncer en mujeres con cerca de 2.000 muertes anuales; lo que representa un 13% de la mortalidad global por cáncer. En 2008 se presentaron 641 casos nuevos de cáncer de cuello del útero en nuestro país, y en oncomedic en el 2013 junto con otros tumores de aparato genital femenini el 9% de las atenciones
El instituto nacional de cancerologia publico la 1 versión del Protocolo de manejo de la paciente con cáncer de cuello del útero en el 2009 y fue actualizado noviembre del 2010 como un aporte para el adecuado manejo de esta entidad patológica.
Acorde a la propuesta del ministerio de protección social y articulada a las características de oncomedic ltda la organización adapta las guias, de modo que aplica sin modificación las recomendaciones que pueden ser seguidas dentro de la organización de acuerdo a los estados clínicos de la enfermedad.
Descripción
Ruta de atención en cáncer de Cuello Uterino.
Estadificación de la Federación Internacional de Ginecología y Obstetricia para carcinoma de cuello del útero. Versión revisada 2009
- Estado I: Carcinoma limitado estrictamente al cuello del útero (la extensión al cuerpo no debe ser tenida en cuenta).
- Estado IA: Cáncer invasor diagnosticado únicamente por microscopía. Profundidad de la invasión menor o igual a 5 mm, extensión mayor (horizontal o plana) de menos de 7
mm.
- Estado IA1: Invasión estromal medida que no supera los 3,0 mm de profundidad, y no supera una extensión de 7,0 mm de diámetro.
- Estado IA2: Invasión estromal medida entre 3,0 mm y 5,0 mm de profundidad, y no supera una extensión 7,0 mm de diámetro. - Estado IB: Lesión clínicamente visible limitada al cuello del útero, o cánceres pre-clínicos mayores al Estado IA2. Toda lesión macroscópicamente visible aun con una invasión superficial corresponde a un cáncer Estado IB.
- Estado IB1: Lesión clínicamente visible menor o igual a 4,0 cm en dimensión mayor.
- Estado IB2: Lesión clínicamente visible mayor a 4,0 cm en dimensión mayor.
- Estado II: Carcinoma cervical que invade hasta el utero, pero sin alcanzar la pared pélvica o el tercio inferior de la vagina.
- Estado IIA: Sin afección parametrial evidente. La invasión puede afectar los dos tercios superiores de la vagina.
- Estado IIA1: Lesión clínicamente visible menor o igual a 4,0 cm en dimensión mayor.
- Estado IIA2: Lesión clínicamente visible mayor a 4,0 cm en dimensión mayor. - Estado IIB: Lesión con obvia invasión parametrial.
- Estado III: Tumor se extiende hacia la pared pélvica o involucra el tercio inferior de la vagina, o causa hidronefrosis o riñón no funcionante. En el examen rectal todas la zonas están comprometidas por el cáncer entre el tumor y la pared pelviana.
- Estado IIIA: Tumor que se extiende e involucra el tercio inferior de la vagina, sin extensión a la pared pélvica.
- Estado IIIB: Tumor que se extiende a la pared pélvica, o causa hidronefrosis o riñón no funcionante.
- Estado IV: Carcinoma cervical que se extiende más allá de la pelvis verdadera, o invade la mucosa de la vejiga o la del recto (comprobado por biopsia). El edema bulloso no permite calsificar a la paciente en Estado IV.
- Estado IVA: Extensión del tumor a los órganos pelvicos adyacentes.
- Estado IVB: Extensión del tumor a los órganos distantes.
Fuente: FIGO COMMITTEE ON GYNECOLOGIC ONCOLOGY. Revised FIGO staging for carcinoma of the vulva, cervix, and endometrium.
FIGO definitions of staging. International Journal of Gynecology and Obstetrics 105 (2009): 103-104.
Algoritmos
Intervención oncológia clínica
- Esquemas de quimioterapia cuando la condición indica quimiorradioterapia concomitante
- Cisplatino: 40mgs/m2 semanal por 6 semanas (dosis absoluta máxima de 70 mgs semanal).
- Esquemas de quimioterapia para enfermedad recurrente o metastásica (todas las opciones son categoría 2A, excepto si aparece otra especificación).
- Terapias de primera línea agentes únicos
- Cisplatino (con radioterapia). Concurrente(ver esquema anterior). Repetir ciclos semanales por 6 semanas. Vigilar náusea-vómito neurotoxicidad, ototoxicidad, nefrotoxicidad,hipomagnasemia y mielosupresión.
- Cisplatino (agente único). Repetir ciclos cada 21-28 días. Vigilar mielosupresión, trombocitopenia, náusea-vómito, neurotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia y alopecia.
- Irinotecan (agente único). Dosis por 3 semanas consecutivas; luego, una semana de descanso. Vigilar neutropenia, diarrea, trombocitopenia, anemia, alopecia, náusea-vómito.
- Otras opciones: carboplatino, paclitaxel, topotecan (categoría 2B).
- Terapias de primera línea-agentes en combinaciones
- Carboplatino+Paclitaxel: repetir cada 3 semanas, hasta progresión o toxicidad inaceptable. Vigilar náusea-vómito, neurotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia y mielosupresión. Usar uroprotección.
- Cisplatino+Ifosfamida: repetir cada 3 semanas, hasta progresión o toxicidad inaceptable. Vigilar náusea-vómito, neurotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia y mielosupresión. Usar uroprotección.
- Carboplatino+ifosfamida: repetir cada 4 semanas, hasta progresión o toxicidad inaceptable. Como terapia adyuvante, secuencia con radioterapia. Vigilar náusea-vómito, neurotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia y mielosupresión. Usar uroprotección.
- Cisplatino+Paclitaxel+Ifosfamida (TIP): repetir cada 3 semanas, hasta progresión o toxicidad inaceptable. Vigilar náusea-vómito, neurotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia y mielosupresión. Usar uroprotección.
- Cisplatino+paclitaxel: repetir cada 3 semanas, hasta progresión o toxicidad inaceptable. Estado IV, recurrencia o persistencia de la enfermedad. Vigilar náusea-vómito, neu-
rotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia y mielosupresión. - Cisplatino+vinorelbine: repetir cada 4 semanas, hasta progresión o toxicidad inaceptable. Vigilar náusea-vómito, neurotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia, mielosupresión.
- Quimiorradioterapia concomitante (Categoría 2a)
- Cisplatino con o sin 5-fluorouracilo (5FU): repetir cada semana o cada 3 semanas, de pendiendo el esquema, hasta progresión o toxicidad inaceptable. Vigilar náusea vómito, neurotoxicidad, ototoxicidad, nefrotoxicidad, hipomagnasemia y mielosupresión.
- Terapias de segunda línea
- Docetaxel ( categoría 2B)
- Ifosfamida ( categoría 2B)
- Vinorelbine ( categoría 2B)
- Irinotecan ( categoría 2B)
- Epirrubicina ( categoría 2B)
- Mitomicina ( categoría 2B)
- 5-Fluouracilo ( categoría 2B)