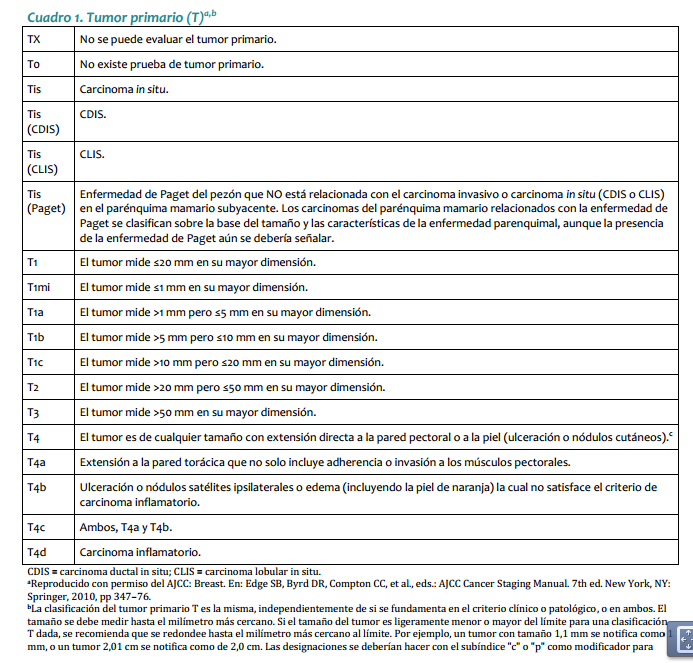
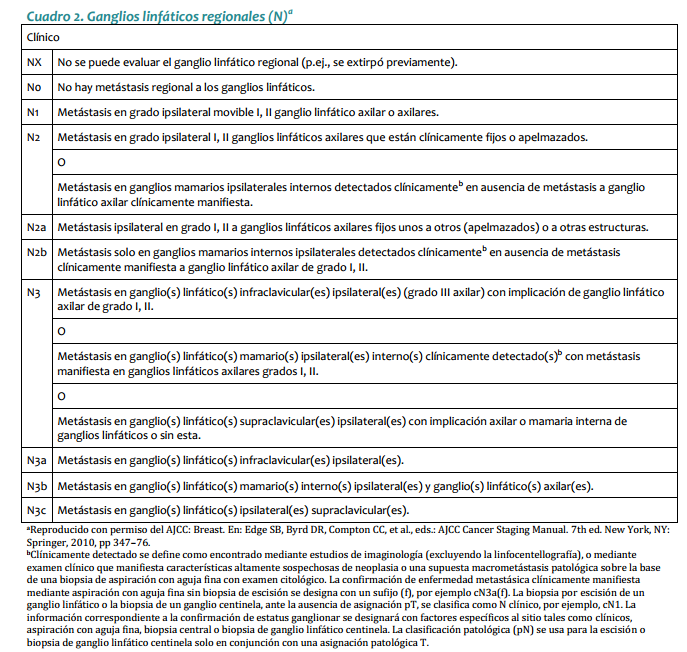
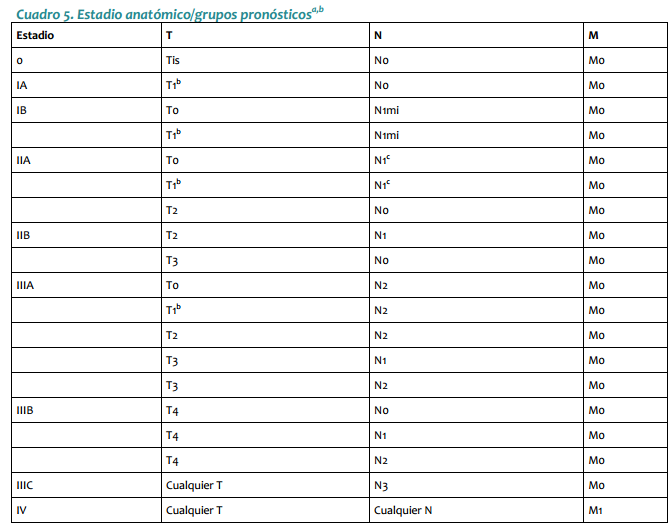
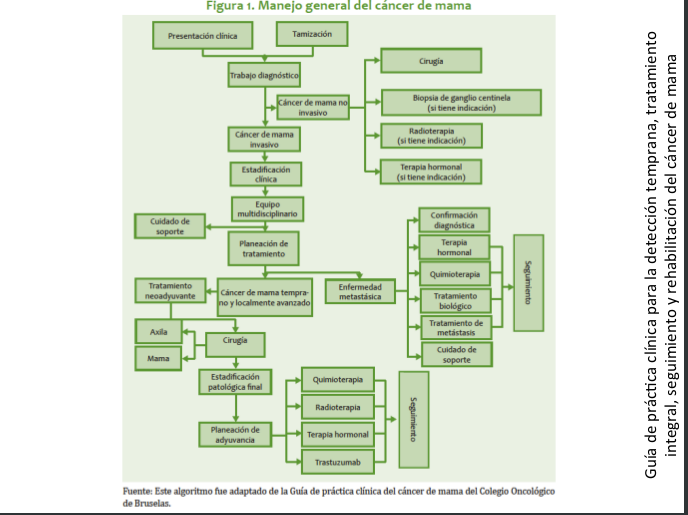
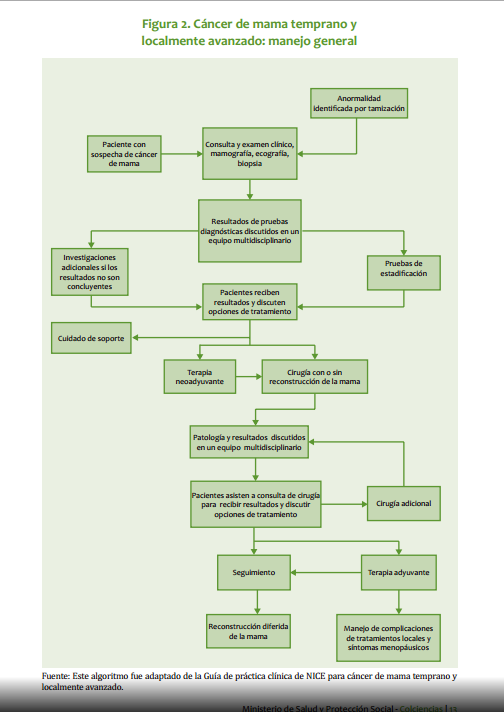
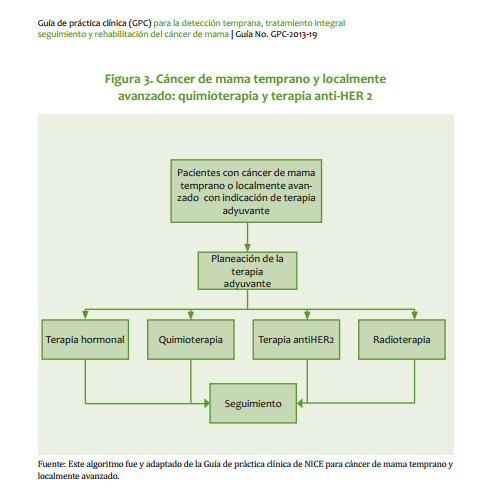
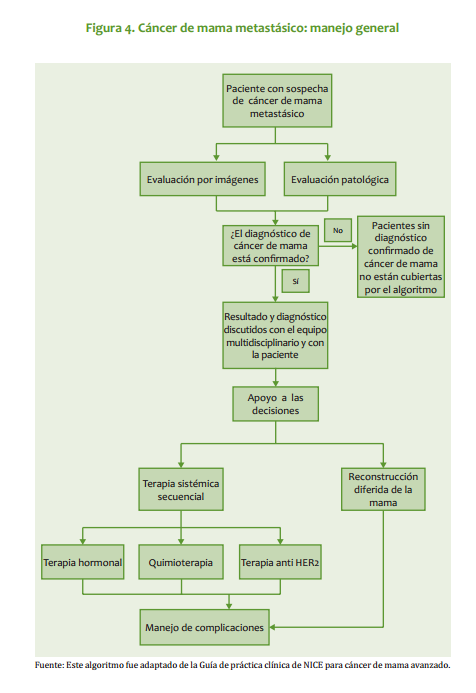
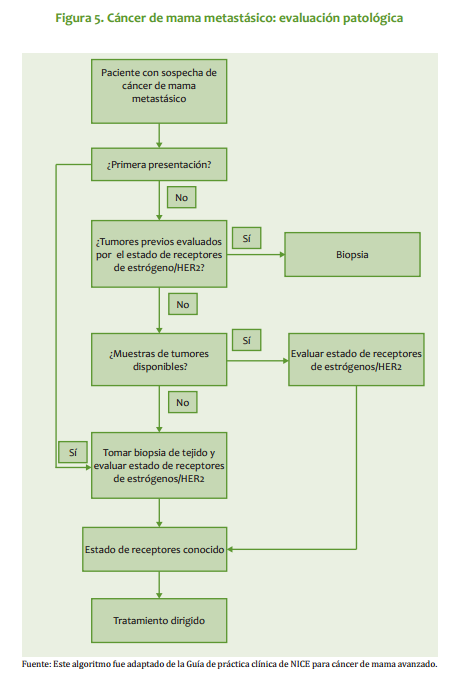
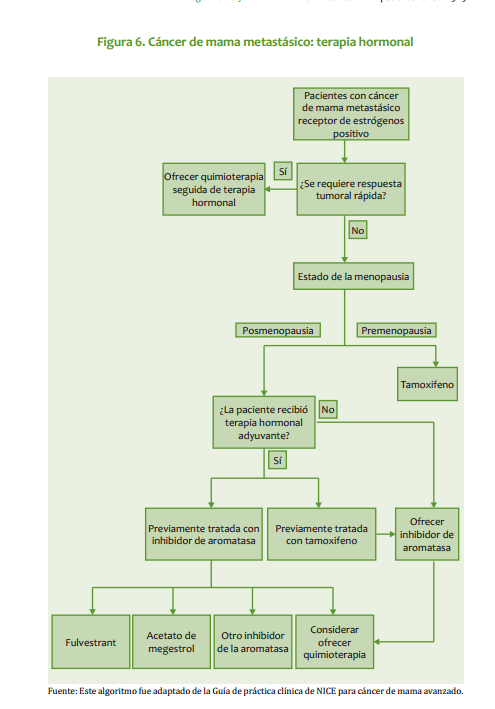
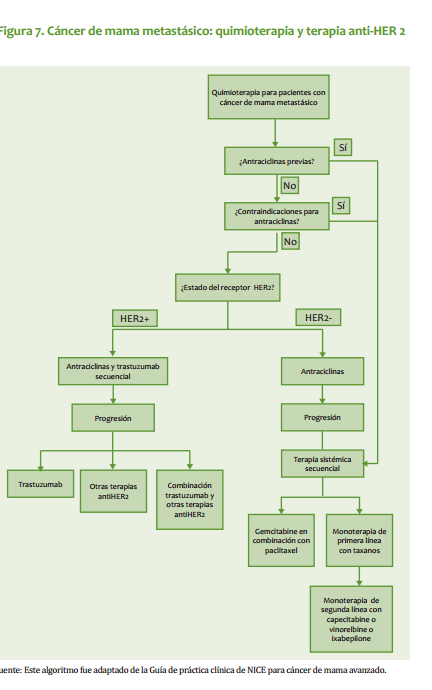
| Mastectomía radical modificada: Se practica en pacientes que no cumplan con los requisitos para cirugía conservadora o que no respondieron a la quimioterapia neoadyuvante. Este procedimiento quirúrgico puede ir acompañado de reconstrucción inmediata o diferida. · Ganglio centinela: En las pacientes con axila clínicamente negativa, se pueden utilizar las técnicas de identificación del ganglio centinela como parámetro para decidir sobre la disección axilar (ver Anexo 1). Radioterapia Está indicada siempre que se practique cirugía conservadora y en pacientes sometidas a tratamiento quirúrgico radical, con factores pronósticos adversos (Ver radioterapia Estado I y III). Quimioterapia Tratamiento neoadyuvante: La respuesta a la quimioterapia neoadyuvante (primaria) ocurre en aproximadamente 70% de las pacientes, lo cual permite la cirugía conservadora. Mujeres con fracción de eyección ventricular >50%: AC Doxorrubicina 60 mg/m2 día 1 Ciclofosfamida 600 mg/m2 día 1 Cada 3 semanas, por 4 ciclos. Si no hay respuesta con el tercer ciclo, se omite el cuarto. Mujeres con fracción de eyección ventricular <50%: CMF Ciclofosfamida 600 mg/m2, días 1 y 8 Metotrexate 40 mg/m2, días 1 y 8 5 Fluorouracilo 600 mg/m2, días 1 y 8 Cada 4 semanas por 3 o 4 ciclos (en investigación) 98 INSTITUTO NACIONAL DE CANCEROLOGÍA (Adoptado por ONCOMEDIC Ltda) Tratamiento adyuvante o postoperatorio: En los estados localmente avanzados, el tratamiento se basa en la respuesta al esquema inicial: si la respuesta, evaluada desde el punto de vista clínico, imagenológico o patológico, es superior a 50%, el tratamiento adyuvante puede ser con el mismo esquema administrado previo a la cirugía, durante 3 o 4 ciclos, excepto casos en que exista contraindicación médica. En caso de no respuesta, definida, como disminución del tamaño de la enfermedad <50%, se emplean tratamientos de segunda línea. Cuando el informe de patología demuestra compromiso ganglionar masivo (más de 4 ganglios axilares comprometidos) se administra paclitaxel en 4 ciclos adicionales al esquema adyuvante: Paclitaxel 175 mg/m2 cada 3 semanas infusión de 4 horas, por 4 ciclos Ejemplo: Cirugía, AC 4 ciclos, Paclitaxel 4 ciclos Tratamientos de quimioterapia de segunda línea: Para aquellas pacientes en los cuales no se obtenga respuesta al tratamiento inicial o progresen durante la administración del esquema de primera línea de quimioterapia: NVB-5FU Vinorelbine 35 mg/m2 días 1 y 8 5 Fluorouracilo 500 mg/m2 días 1 y 8 Cada 4 semanas en total, hasta 6 ciclos en esquema adyuvante o mientras se obtenga respuesta en enfermedad metastásica. Docetaxel 100 mg/m2 en Infusión de 1 hora, Cada 3 semanas hasta 6 ciclos, en aquellas pacientes que no respondieron al esquema inicial con base en doxorrubicina. Hormonoterapia En pacientes post menopáusicas con receptores hormonales positivos y sin factores de mal pronóstico, el tratamiento adyuvante inicial puede ser con antiestrógenos durante 5 años o hasta progresión de la enfermedad. Pacientes sometidas a quimioterapia adyuvante con receptores hormonales positivos reciben antiestrógenos por 5 años o hasta progresión de la enfermedad. ESTADO III El manejo inicial debe ser con terapia neoadyuvante. En casos especiales en que técnicamente es factible, se puede iniciar con cirugía. CIRUGÍA: ESTADO IIIA (T0-2, N2 ,M0 o T3, N1-2, M0) · Mastectomía: El tratamiento inicial es la mastectomía radical modificada o la mastectomía radical, con o sin reconstrucción inmediata o diferida. · Cirugía conservadora: Cuando la paciente desea conservar el seno se inicia con quimioterapia neoadyuvante con miras a realizar procedimientos de tipo conservador (ver anexo para criterios de inclusión). 99 CANCER DE SENO ESTADO IIIB (Cualquier T ,N3, M0, o T4 con Cualquier N, M0) · Biopsia: La cirugía inicial se limita usualmente a la biopsia diagnóstica. · Mastectomía: Como terapia inicial, en pacientes con tumor con edema localizado o tumor que requiera una intervención de tipo higiénico paliativa. Cuando se hace quimioterapia primaria (neoadyuvante) y la respuesta es favorable, la remoción del tumor residual se puede hacer con cirugía conservadora. La cirugía ablativa puede acompañarse de reconstrucción inmediata o diferida. Radioterapia Pacientes con cáncer de seno localmente avanzado T3 y T4, pacientes con tumores técnicamente inoperables y/o que no han respondido a la quimioterapia deben irradiarse a nivel de seno, fosa supraclavicular y región axilar. Se utiliza fraccionamientos entre 180 y 200 cGys por día, 5 veces por semana, hasta una dosis de 4.000 a 5.000 cGys. Se puede utilizar sobredosis al lecho del tumor, de acuerdo a la respuesta clínica. · Radioterapia post operatoria: Se irradian pared torácica, axila y fosa supraclavicular, fraccionamiento, entre 180 y 200 cGys/día, 5 veces por semana, hasta una dosis entre 4.000 y 5.000 cGys. · Radioterapia en cáncer de seno localmente avanzado, con preservación del seno. Es una opción para pacientes que responden significativamente a la quimioterapia neoadyuvante y posteriormente se practica cirugía conservadora. Se utilizan campos tangenciales y axilo-supraclaviculares, en fraccionamientos entre 180 a 200 cGys diarios, 5 veces por semana, hasta una dosis entre 4.000 y 5000 cGys. Se puede utilizar refuerzo al nivel de lecho tumoral entre 1.000 a 2.000 cGys. · Se recomienda radioterapia postoperatoria para lesiones mayores de 5 cm de diámetro, con compromiso de piel, fascia o músculo, tumores pobremente diferenciados, márgenes positivos quirúrgicos o muy cercanos, permeación linfática, 4 o más ganglios linfáticos axilares positivos, conglomerado ganglionar o compromiso extracapsular ganglionar. Terapia sistémica El tratamiento con quimioterapia y hormonoterapia en el estado III es igual al del estado II. ESTADO IV El curso clínico del estado IV es heterogéneo. El tratamiento incluye quimioterapia, hormonoterapia, radioterapia y cirugía limitada. La intención del tratamiento es paliativa. Se debe determinar la localización y extensión de las metástasis, edad, periodo libre de enfermedad, estado de los receptores hormonales. El tratamiento debe ser orientado según el estado funcional de las pacientes. Cirugía · Ooforectomía: Está indicada en las pacientes premenopáusicas con receptores hormonales positivos. La respuesta hormonal a la ablación ovárica es inmediata. 100 INSTITUTO NACIONAL DE CANCEROLOGÍA (Adoptado por ONCOMEDIC Ltda) · Mastectomía: De tipo paliativo, para disminuir volumen tumoral, sangrado o infección que no han sido controlados por otros métodos. Aquellas pacientes cuyo estado IV es definido por metástasis supraclavicular homolateral o edema de piel que sobrepasa los límites de la glándula mamaria y que respondan al tratamiento con quimioterapia pueden ser manejadas como el estado IIIB. Terapia sistémica El tratamiento de la enfermedad diseminada depende de las siguientes condiciones: 1. La extensión y agresividad de la enfermedad. 2. Estado de receptores hormonales del tumor primario. 3. Estado menopáusico. En las pacientes premenopáusicas, si sus condiciones lo permiten, el tratamiento inicial es con quimioterapia: · Pacientes que acuden por primera vez con enfermedad metastásica reciben tratamiento de primera línea. · Pacientes en quienes la enfermedad metastásica es el resultado de progresión de enfermedad previamente tratada, el esquema de manejo dependerá de la medicación recibida inicialmente. Cuando no es posible dar tratamiento con quimioterapia inicialmente y en presencia de receptores hormonales positivos, se practica ablación de la función ovárica (ooforectomía quirúrgica o actínica). Como alternativa se pueden emplear análogos de la LHRH, seguidos de antiestrógenos. En pacientes con amenorrea secundaria a la QT, se espera 3-4 meses para evaluar la función ovárica, a fin de determinar si requieren ooforectomía. En mujeres postmenopáusicas asintomáticas con receptores hormonales positivos, el tratamiento inicial de elección es la hormonoterapia (antiestrógenos). Las pacientes que responden a antiestrógenos y presentan progresión tumoral, se benefician de una terapia hormonal según el siguiente cuadro. Tratamiento hormonal en pacientes con cáncer de seno metastásico Orden de tratamiento. Premenopáusica Postmenopaúsicas Primera línea Ablación ovárica o Agonistas Antiestrógenos LHRH + Antiestrógenos Segunda línea Inhibidores de aromatasa Tercera línea Progestágenos Cuarta<br>línea Andrógenos Las mujeres que progresen luego del manejo hormonal secuencial, se pueden beneficiar con quimioterapia. 101 CANCER DE SENO Radioterapia Esta indicada en el manejo local regional de aquellos estados IV por fosa supraclavicular o por edema de la piel que exhiben respuesta a la quimioterapia, son tratados como los T3 y T4. En las pacientes con pobre o ninguna respuesta, la intención de tratamiento será paliativa y la dosis será de 3000 cGy. Se hará electiva la paliación con dosis única de 1000 cGy, de acuerdo al estado general y pronóstico de la paciente. CONSIDERACIONES ESPECÍFICAS Carcinoma inflamatorio (T4D, cualquier N, M0) Esta forma particular de cáncer mamario se caracteriza por su brusca aparición, curso clínico típico, con fenómenos similares a proceso inflamatorio, como: rubor, calor, edema, piel de naranja , dolor, y mal pronóstico a corto plazo. El cuadro histológico corresponde, en la mayoría de las veces, a carcinoma indiferenciado y las manifestaciones clínicas son provocadas por émbolos tumorales masivamente distribuidos en los linfáticos subdérmicos. Sin embargo, no en todos los casos con cuadro clínico característico es posible identificar dichos hallazgos (menos del 50%). Su tratamiento es con quimioterapia y cirugía para control local-regional, en atención a la agresividad de la enfermedad. Se da tratamiento con radioterapia a la totalidad del seno y su drenaje ganglionar, con fraccionamiento entre 200 y 250 cGys, en 5 sesiones por semana, hasta una dosis entre 4.000 y 5.000 cGys. Metástasis oseas Producen dolor, fracturas patológicas, hipercalcemia, mielosupresión, compresión epidural y/o radiculopatías cuyo estudio y tratamiento es multidisciplinario. Cuando por imágenes se evidencia compromiso metastásico de la cortical mayor del 50% en un hueso largo, se debe considerar cirugía ortopédica, de tipo profiláctico. Las fracturas patológicas deben ser estabilizadas y posteriormente se administra radioterapia. Los bifosfonatos y en especial el pamidronato han demostrado que administrados en presencia de lesiones líticas disminuyen el dolor, la incidencia de fracturas patológicas y la necesidad de radioterapia. El pamidronato se administra en dosis de 90 mg, en infusión IV de 4 horas y cada 21 días. La compresión epidural es una emergencia y su tratamiento se inicia con esteroides, dexametasona 10 mg iniciales y 4 mg IV cada 6 horas, seguida del tratamiento definitivo, descompresión quirúrgica o radioterapia. Cuando la paciente con metástasis ósea presenta dolor, puede ser llevada a tratamiento con radioterapia con intención paliativa. Efusión serosa El derrame pleural maligno se trata sistémicamente y si no se logra controlar, se practican toracentesis repetidas. Cuando la expectativa de vida es mayor de 3 meses, 102 INSTITUTO NACIONAL DE CANCEROLOGÍA (Adoptado por ONCOMEDIC Ltda) está indicada la pleurodesis, que se la cual se puede realizar con varias sustancias como tetraciclina, bleomicina o talco, siendo este último el de preferencia en la institución. El derrame pericárdico es una emergencia médica. Una vez sospechado y diagnosticado se debe llevar a drenaje, si existe indicación (pericardiocentesis, ventana pericárdica). La ascitis derivada del compromiso hepático y/o peritoneal se maneja con restricción de líquidos, diuréticos de tipo espironolactona y paracentesis, cuando se requiera, en caso de ascitis a tensión. Metástasis hepáticas Su pronóstico es peor con respecto a pacientes con metástasis en otros sitios. Cuando se presenta con síntomas y/o alteración de las pruebas de función hepática, el tratamiento de elección es la quimioterapia, haciendo los ajustes de la dosis de acuerdo con la función hepática, o administrando los medicamentos con esquemas semanales, así: · Docetaxel: 40mg/m2 infusión semanal durante una hora, por 6 semanas con descanso de 2 semanas, con el esquema de premedicación descrito anteriormente. · Doxorrubicina: 20mg/m2 I.V. dosis semanal por 6 semanas, con descanso de 2 semanas. · Vinorelbine: 30 mg /m2 en infusión de 20 minutos cada semana, por 3 semanas; descansa una semana y se reinicia. En lesiones asintomáticas de bajo volumen es posible el tratamiento hormonal. En metástasis hepáticas dolorosas de puede utilizar la radioterapia con fines paliativos. Es importante tener en cuenta la tolerancia hepática, la cual es de 25 a 30 Gy, repartidos durante 3 a 4 semanas. Metástasis cerebrales El pronóstico es pobre y su tratamiento incluye esteroides (tipo dexametasona), radioterapia, cirugía y tratamiento sistémico de acuerdo con el estado funcional del paciente. Compromiso leptomeningeo Ocurre en el 5% de los pacientes con cáncer de seno, y se asocian con una alta morbilidad y mortalidad. La paciente se presenta con síntomas multifocales y signos que indican compromiso de diferentes niveles del sistema nervioso central. El diagnóstico se comprueba por la presencia de células malignas en el líquido cefalorraquídeo. El estudio imagenológico de elección es la resonancia nuclear magnética. El tratamiento incluye: · Radioterapia: produce paliación de los síntomas; los campos son holoencefalicos paralelos opuestos, con protección personalizada en escalera, 300cGy/3000cGy o 400cGy/2000cGy. · Quimioterapia: · Intratecal: mediante punción lumbar o reservorio de Ommaya. 103 CANCER DE SENO La administración por punción lumbar es la más frecuente; se utiliza metotrexato 10mg/m2, hasta un máximo de 15 mg, con 8 mg de dexametasona, durante 10 min, teniendo la precaución de remover previamente la misma cantidad de LCR antes del procedimiento. Este tratamiento se aplica 2 veces por semana, hasta que se negativice el LCR y nunca simultáneamente con la radioterapia. · Sistémica: Las metástasis leptomeníngeas rompen la barrera hematoencefálica y permiten la penetración de una cantidad mayor del medicamento. Los medicamentos de elección son los lipofílicos. · Cirugía: Básicamente se limita a la colocación del reservorio de Ommaya y, en algunos casos, a derivaciones para hidrocefalia. Recurrencias Deben ser tratadas con combinación de cirugía, terapia sistémica y radioterapia. El tratamiento de estas lesiones depende del tipo de recurrencia local: La recurrencia nodular en general puede ser removida quirúrgicamente; la recurrencia de tipo inflamatorio y diseminación linfangítica con frecuencia requiere tratamiento sistémico semejante al estado IV. Cirugía: Extirpación local amplia con cierre primario. Aplicación de injertos y/o rotación de colgajos dependiendo de la magnitud de la cirugía. Radioterapia: Se dan dosis de 5.000 cGys en fraccionamiento de 200 cGys día en las áreas comprometidas, en tumores resecados completamente. Para lesiones menores de 3 cm podría darse un incremento adicional de 200cGy/1000 a 1500cGy y alcanzar una dosis de 60 a 65 Gy. Si las lesiones son mayores, el incremento adicional es de 200cGy/1500-2000 cGy, para lograr una dosis total de 65 a 75 Gy. Terapia sistémica: Se trata igual que el estado IV. SEGUIMIENTO DEL PACIENTE CON CANCER DE SENO El INSTITUTO NACIONAL DE CANCEROLOGÍA (Adoptado por ONCOMEDIC Ltda) sigue las recomendaciones de la American Society of Clinical Oncology (Smith et al 1999): Historia clínica y examen físico cuidadoso cada 3 a 6 meses por los primeros 3 años, cada 6 a 12 meses por los siguientes 2 años y luego anualmente. La paciente debe practicar autoexamen del seno mensualmente. En toda mujer con diagnóstico de cáncer de seno se practica mamografía anualmente. En las mujeres tratadas con cirugía conservadora de seno se practica la primera mamografía a los 6 meses luego de terminar la radioterapia, y después anualmente o como lo indiquen la vigilancia de anormalidades. Una vez alcanzada la estabilidad mamográfica, se continúa practicando mamografía anual. Dado que la mayoría de recurrencias ocurren en los periodos comprendidos entre las consultas médicas, se debe informar a la paciente acerca de los síntomas de recurrencia. La mayoría de las recurrencias ocurre en los primeros cinco años luego de terminar el tratamiento primario. El control subsecuente debe ser coordinado y no duplicado, y se lleva a cabo por un médico con experiencia en examen clínico de pacientes con esta patología. 104 INSTITUTO NACIONAL DE CANCEROLOGÍA (Adoptado por ONCOMEDIC Ltda) Se recomienda un exámen pélvico anual, el cual puede ser a intervalos más prolongados en mujeres con histerectomía abdominal total. Los datos disponibles no permiten recomendar el uso rutinario de cuadro hemático, química sanguínea, radiografía de tórax, gamagrafía ósea, ecografía hepática, tomografía computarizada, marcadores tumorales como CA 15-3,CA 27-29 o ACE. 105 CANCER DE SENO ANEXO 1 GANGLIO CENTINELA: La técnica de disección del ganglio centinela debe ser practicada por grupos expertos en el manejo de la patología mamaria. Se utiliza en los estados tempranos (estados I y II), con axila clínicamente negativa. Requiere una curva de aprendizaje. Es posible que en el futuro se pueda evitar la disección ganglionar axilar en dichos estados, evitando la morbilidad asociada. Se fundamenta en la teoría que el primer ganglio que capte el drenaje linfático del área a estudiar en el seno es representativo del resto de los ganglios, y con base en ello se puede asumir una conducta y establecer un factor pronóstico. Consiste en la inyección de una sustancia radioactiva (albúmina sérica humana marcada con Tc 99) o un colorante (azul de isosulfán al 1%, azul de metileno) alrededor del tumor y en forma subdérmica; posterior a un leve masaje mediante difusión, el medio transita por los linfáticos hacia la axila, lo cual permite identificar el primer ganglio de drenaje regional,que es el llamado ganglio centinela. Después de 3-5 minutos de la inyección del medio, se practica una incisión o en la base de la axila inmediatamente por debajo de la implantación de vello axilar, se identifica el linfático teñido de azulverdoso, el cual se sigue hasta el ganglio considerado centinela<br>(se puede identificar más de un ganglio), el cual debe ser extirpado y enviado a patología marcándolo por separado; si el examen histológico informa que el ganglio es negativo el resto de los ganglios axilares muy probablemente también serán negativos. Esta prueba goza de un valor predictivo negativo, superior al 95 %. Cuando en cirugía se dispone de sonda detectora de radiaciones gamma se facilita la localización del ganglio marcado con Tc99. Esta prueba demanda una curva de aprendizaje. Según el Colegio Americano de Cirujanos, deben practicarse por lo menos 30 procedimientos con disección del ganglio centinela y posterior disección completa de la axila, para establecer una experiencia propia y obtener resultados falsos negativos por debajo del 5%. Hay autores que recomiendan por lo menos 50 procedimientos, antes de asumir la técnica de disección del ganglio centinela. Se requiere un patólogo experimentado gran experiencia de patología para el estudio del ganglio disecado, idealmente con técnicas de inmuno-histoquímica y RT-PCR (reacción en cadena de la polimerasa) para detectar micrometástasis ANEXO 2 REQUISITOS PARA CIRUGÍA CONSERVADORA. La cirugía conservadora implica el cumplimiento de los siguientes requisitos: · Decisión de la paciente de conservar su seno, una vez le hayan sido explicadas las diferentes opciones de tratamiento quirúrgico, sus riesgos, beneficios y complicaciones. · Relación seno-tumor: la relación de tamaños debe ser adecuada, con el fin de lograr un buen resultado estético, sin descuidar el criterio oncológico. · Ausencia de multicentricidad: entendida como la presencia de varios focos tumorales en varios cuadrantes de la misma glándula mamaria. · Mamografia de alta calidad: tanto en la técnica como en la interpretación. 106 INSTITUTO NACIONAL DE CANCEROLOGÍA (Adoptado por ONCOMEDIC Ltda) · Disponibilidad de radioterapia: todas las pacientes sometidas a cirugía conservadora deben ser sometidas a radioterapia. Si no se dispone de este recurso, la paciente debe ser remitida a un centro especializado. · Conocimiento de las tecnicas quirúrgicas: la cirugía conservadora demanda un amplio conocimiento de la cirugía oncológica, estética y reconstructiva del seno. · Ausencia de contraindicaciones para radioterapia: Las pacientes embarazadas o con enfermedades del colágeno no pueden ser sometidas a radioterapia, por lo tanto, no son candidatas para cirugía conservadora. En la actualidad se acepta que los tumores de cualquier localización, pueden ser sometidos a cirugía conservadora. Hay consenso en cuanto a que es un tratamiento adecuado para los estados tempranos. En tumores de mayor tamaño o con relación seno-tumor no adecuada, se puede practicar quimioterapia de inducción y posteriormente evaluar la posibilidad de cirugía conservadora. ANEXO 3 PARÁMETROS PARA LA FORMULACIÓN DE QUIMIOTERAPIA · Exámenes iniciales: cuadro hemático, glicemia, creatinina sérica, nitrógeno ureico sanguíneo, transaminasas, fosfatasa alcalina, bilirrubinas, electrolitos, uroanálisis, proteinemia. · La administración de antraciclinas requiere ventriculografía isotópica previa que se debe repetir cuando se alcance una dosis acumulada de 250 mg - 300 mg/m2 o signos clínicos de deterioro en la función miocárdica . · Cada administración de quimioterapia requiere cuadro hemático previo y, en los protocolos que incluyan taxanos, pruebas de función hepática (transaminas, fosfatasa alcalina, bilirrubinas). Para la aplicación de la quimioterapia vesicante se requiere la colocación de catéter venoso central. ANEXO 4 ÍNDICE PRONÓSTICO DE VAN NUYS Con el objeto de determinar qué grupo de pacientes con el diagnostico de carcinoma ductal in situ (CDIS) se puede beneficiar con radioterapia después de la resección local, se desarrolló por parte de un grupo de M.J. Silverstein y asociados de Van Nuys, California, un índice pronóstico que incorpora el tamaño tumoral, el espesor de los márgenes quirúrgicos y el tipo histológico de CDIS. Existen 3 categorías para cada uno de estos factores, y a cada uno se le asigna una puntuación de 1 a 3. El puntaje mínimo es de 3, y el máximo de 9: 1 <1,5 cm >1 cm bajo grado sin necrosis 2 1,6-4 cm 1-9 mm bajo grado con necrosis 3 > 4,1 cm < 1 mm alto grado con o sin necrosis 107 CANCER DE SENO Los que obtienen un puntaje de 3-4 son de mejor pronóstico y no se benefician con la radioterapia complementaria después de la reseccción quirúrgica. La tasa de supervivencia libre de enfermedad (SLE) es de 100 % a 10 años. Puntaje de 5-7: se benefician con radioterapia. SLE 77% a 10 años. Puntaje de 8-9: obtienen beneficio moderado con radioterapia, y exhiben recaídas locales altas (SLE 37% a 10 años ). En este grupo se recomienda la mastectomía simple. ANEXO 5 PROTOCOLO ANTIEMÉTICO 1. ALTO RIESGO EMETIZANTE a. Doxorrubicina-Ciclofosfamida. Setron endovenoso 30 min antes de quimioterapia. Granisetrón 10 mcg/kg. Ondansetrón 32 mg Tropisetrón 5 mg Más dexametasona 16 mg IV, 30 min antes de quimioterapia. Continuar con setron por via oral durante 5 días, a partir del día 2: Granisetrón 1 mg cada 12 horas. Ondansetrón 8 mg cada 12 horas. Tropisetrón 5 mg día. 2. MODERADO RIESGO EMETIZANTE a. Ciclofosfamida-methotrexante-5 fluouracilo. Setron endovenoso 30 min antes de quimioterapia. Granisetrón 10 mcg/kg. Ondansetrón 24 mg. Tropisetrón 5 mg. Mas dexametasona 16 mg IV 30 min antes de quimioterapia. Continua con setrón por via oral durante 5 días a partir del día 2: Granisetrón 1 mg cada 12 horas. Ondansetrón 8 mg cada 12 horas. Tropisetrón 5 mg día. 3. BAJO RIESGO EMETIZANTE a. Vinorelbine-5 fluoracilo. Dexametasona 16 mg IV 30 min antes de la quimioterapia. Continuar con metoclopramida 10 mg cada 8 horas o alizapride 50 mg VO cada 8 horas a partir del segundo día por 4 días. 4. MINIMAMENTE EMETIZANTE Docetaxel o paclitaxel Metoclopramida hasta 30 mg IV 30 min antes de quimioterapia y continuar con 10 a 30 mg via oral cada 6 horas por 4 dias, asociado con antihistamínico, cuando se usen dosis altas de metoclopramida, tipo difenhidramina 50 mg vía oral cada 6 horas. NOTA: Los pacientes que presenten emesis no controladas con estos protocolos se les hará cambio o adición de nuevos medicamentos como benzodiacepinas. 108 INSTITUTO NACIONAL DE CANCEROLOGÍA (Adoptado por ONCOMEDIC Ltda) GLOSARIO BIOPSIA INCISIONAL: Procedimiento quirúrgico mediante el cual se toma muestra de un tejido tumoral para estudio histológico, sin extracción completa del tumor. BIOPSIA PERCUTÁNEA: Es una biopsia de tipo incisional que se realiza con aguja tipo Tru-cut para obtener tejido tumoral para estudio histopatológico. BIOPSIA EXCISIONAL: Procedimiento quirúrgico que reseca la totalidad de la lesión para estudio histopatológico. ASPIRACION-BIOPSIA/CITOLOGÍA: Es la biopsia con aguja fina (BACAF),el procedimiento de aspiración percutánea con aguja fina para obtener material para estudio citológico. MASTECTOMÍA PARCIAL: Resección parcial de la glándula mamaria cuya extensión puede variar. TUMORECTOMÍA: Resección parcial para extirpación completa de un tumor con margen de 1cm de tejido sano. CUADRANTECTOMIA: Resección parcial mamaria, con la cual se realiza extirpación de un cuadrante de la misma. MAMOPLASTIA ONCOLÓGICA: Resección parcial de la glándula mamaria que permite extirpaciones más amplias que las cuadrantectomia, apoyándose en diferentes tipos de cirugía cosmética. MASTECTOMÍA SIMPLE: Extirpación completa de la glándula mamaria. MASTECTOMÍA SIMPLE AMPLIADA: Extirpación completa de la glándula mamaria incluyendo el nivel I o base axilar. MASTECTOMÍA RADICAL MODIFICADA: Resección total de la glándula mamaria con disección axilar de los tres niveles y conservación de los músculos pectorales. MASTECTOMÍA RADICAL: Resección total de la glándula mamaria incluyendo los músculos pectorales mayor y menor asociada a la disección de los tres niveles axilares. MULTIFOCALIDAD: Existencia de varios focos tumorales dentro de un mismo cuadrante de la glándula mamaria. MULTICENTRICIDAD: Existencia de varios focos tumorales en varios cuadrantes de la misma glándula mamaria. QUIMIOTERAPIA NEOADYUVANTE: Terapia sistémica que se administra preoperatoriamente. Es sinónimo de Quimioterapia primaria o de Quimioterapia de inducción. ADYUVANCIA: Se refiere a un tratamiento complementario del tratamiento primario, y en general se utiliza para calificar la terapia sistemica o la radioterapia que siguen a la cirugía. RECONSTRUCCIÓN MAMARIA INMEDIATA: Es la reconstrucción de la glándula mamaria que se practica en el mismo acto quirúrgico con la mastectomía total o parcial. RECONSTRUCCIÓN MAMARIA DIFERIDA: Es la reconstrucción de la glándula mamaria realizada en un segundo tiempo quirúrgico. GANGLIO CENTINELA: Se denomina así al ganglio de drenaje primario de un determinado territorio o región anatómica. TELETERAPIA: Sinónimo de radioterapia externa, o sea con una fuente de radiación a distancia del paciente. BRAQUITERAPIA: Radioterapia mediante fuente de radiación en contacto con el tejido o lecho tumoral. HORMONOTERAPIA: Terapia sistémica, primaria o adyuvante basada en la manipulación hormonal. RESPUESTA COMPLETA: Desaparición clínica, imagenológica y bioquímica del tumor. 109 CANCER DE SENO RESPUESTA PARCIAL: Reducción en el tamaño de una lesión en el 50% o más sin aparición de nuevas lesiones. NO RESPUESTA O ESTABILIZACIÓN: Reducción de menos del 50% es o un aumento menor del 25%. PROGRESIÓN: Aumento de la lesión según parámetros clínicos, imagenológicos y bioquímicos por encima del 25%. ESTADO IIIB HOMOLOGADO: (IIIbh) Pacientes que ingresan al INSTITUTO NACIONAL DE CANCEROLOGÍA (Adoptado por ONCOMEDIC Ltda) con tumor por biopsia insicional previa sin clasificación clínica. Si no se pueden clasificar se tratan como un estado IIIb. LECTURAS RECOMENDADAS 1. ABAÚNZA H. Cáncer mamario: factores de riesgo. Rev Colomb Cirugía 8:2, 1993a 2. ABAÚNZA H. Cáncer mamario: factores pronósticos. Rev Colomb Cirugía 8:24, 1993b 3. ANGULO M. Radioterapia en cáncer<br>de seno. En: Medicina Interna, Volumen I. Editado por F Chalem JE Escandón, J Campos, R Esguerra. Doyma Andina SA. Bogotá, 1992 4. BONNADONA G, VALAGUSSA P, MOLITERNI A, ET AL. Adjuvant cyclophosphamide, methotrexate, and fluorouracil in node-positive breast cancer. The results of 20 years of follow-up. N Engl J Med 322:901. 1995 5. CASTRO C. Terapia adyuvante en cáncer mamario. Rev Colomb Cirugía 8:51, 1993 6. COLDITZ GA, HANKINSON SE, HUNTER DJ, ET AL. The use of estrogens and progestins and the risk of breast cancer in postmenopausal women. N Engl J Med 332:1589, 1995 7. DE VITA VT JR. Breast cancer therapy: excercising all our options. N Engl J Med 320:527, 1989 8. EARLY BREAST CANCER TRIALISTS COLLABORATIVE GROUP: Tamoxifen for early breast cancer: an overview of the randomised trials. Lancet 351:1451, 1998 9. EBCTCG. Early Breast Cancer Trialists Collaborative Group. Systemic treatment of early breast cancer by hormonal, cytotoxic, or inmune therapy. 1333 randomised trials involving 31000 recurrences and 24000 deaths among 75000 women. Part 1. Lancet 339:1, 1992 a 10. EBCTCG. Early Breast Cancer Trialists Collaborative Group. Systemic treatment of early breast cancer by hormonal, cytotoxic, or inmune therapy. 1333 randomised trials involving 31000 recurrences and 24000 deaths among 75000 women. Part 2. Lancet 333:71, 1992b. 11. FISHER B, DIGNAM J, WOLMARK N, ET AL. Lumpectomy and radiation therapy for the treatment of intraductal breast cancer: findings from National Surgical Adjuvant Breast and Bowel Project B- 17. J Clin Oncol 1998;16:441-52. 12. FISHER B, BROWN A, MAMOUNAS E, ET AL. Effect of preoperative chemotherapy on local-regional disease in women with operable breast cancer: findings from National Surgical Adjuvant Breast and Bowel Project B-18. J Clin Oncol 15:2483, 1997. 13. GAIL MH, BRINTON LA, BYAR DP, COREL DK, GREEN SB, SCHAIRER C, MULVIHILL JJ: Projecting individualized probabilities of developing breast cancer for white females who are being examined annually. J Natl Cancer Inst 1989; 81:1979-86. 14. GIULIANO AE, DALE PS, TURNER RR, ET AL. Improved axillary staging of breast cancer with sentinel lymphadenectomy. Ann Surg 222:399, 1995. 15. GIULIANO AE, KIRGAN DM, GUENTHER JM, ET AL. Lymphatic mapping and sentinel lymphadenectomy for breast cancer. Ann Surg 229:391, 1994 16. GUTIÉRREZ R. Cáncer de seno: su tratamiento quirúrgico primario. Rev Colomb Cirugía 8:37, 1993. 110 INSTITUTO NACIONAL DE CANCEROLOGÍA (Adoptado por ONCOMEDIC Ltda) 17. HORTOBAGYI GN, SINGLETARY SE, MCNEESE MD. Treatment of locally advanced and inflammatory breast cancer. In: Diseases of the Breast. Harris JR, Lippman ME, Morrow M, Hellman S, (eds). Philadelphia: Lippincott-Raven, 1996:585-99. 18. HUERTAS R, BERMÚDEZ MP. Hechos en relación con los implantes mamarios y su confiabilidad. Trib Médica (Colombia) 90:198, 1994 19. LOBLAW DA, LAPERRIERE NJ. Emergency treatment of malignant extradural spinal cord compression: an evidence-based guideline. J Clin Oncol 16:1613, 1998 20. NCI CLINICAL ALERT. National Cancer Institute, Bethesda, May 16, 1988 21. NIH CONSENSUS DEVELOPMENT CONFERENCE. Treatment of early breast cancer. JAMA 265:391, 1991 22. PATIÑO JF. Estudio cooperativo mundial de cáncer mamario (Editorial). Trib Médica (Colombia) 87:39, 1993 23. PATIÑO JF. Implantes mamarios (Editorial). Trib Médica (Colombia) 90:195, 1994 24. RAMÍREZ G. Quimioterapia en carcinoma mamario. En: Avances en Mastología. Editor: GA Hernández Muñoz. Centro Clínico de Maternidad «Leopoldo Aguerrevere». Caracas, Venezuela, 1992 25. RAMÍREZ G. Manejo hormonal del cáncer de mama. En: Cáncer de mama Hernández G, Bernardello ETL, Pinuttti JA (eds) Carácas, Mc Graw-Hill Interamericana, 1998 p 419-428. 26. ROBLEDO JF. Reconstrucción mamaria postmastectomía. Rev Colomb Cirugía 8:45, 1993 27. RUBIANO J, PÉREZ MV. Lesiones benignas de la mama y riesgo de cáncer. Rev Colomb Cirugía 8:18, 1993 28. SILVERSTEIN MJ, LAGIOS MD, CRAIG PH, ET AL. A prognostic index for ductal carcinoma in situ of the breast. Cancer 77 ( 11 ):2267-2274, 1996 29. SHAPIRO S. Determining the efficacy of breast cancer screening. Cancer: 63(10):1873-1880,1989 30. SMITH TJ, DAVIDSON NE, SCHAPIRO DV, ET AL. American Society of Clinical Oncology 1998 update of recommended breast cancer surveillance guidelines. J Clin Oncol 17:1080, 1999 31. UICC. Union Internationale Contra el Cancer. Atlas TNM. Guía ilustrada de la clasificación TNM/ pTNM de los tumors malignos. 4a Edición. Editado por P Hermanek, RVP Hutter, LH Sobin, G Wagner, Ch Wittekind. Springer-Verlag Ibérica SA. Barcelona, 1998. 32. VERONESI U, BONADONNA G, ZURRIDA S, ET AL. Conservation surgery after primary chemotherapy in large carcinomas of the breast. Ann Surg 222:612, 1995 33. YIM JH, BARTON P, WEBER B, ET AL. Mammographically detected breast cancer. Benefits of stereotactic core versus wire localization biopsy. Ann Surg 223:688, 1996<br>
| | |